
Biologia do Sistema Digestivo
O sistema digestivo, que se estende da boca até o ânus, é responsável pela recepção dos alimentos, da sua degradação em nutrientes (um processo denominado digestão), a absorção de nutrientes para o interior da corrente sangüínea e a eliminação das partes não digeríveis dos alimentos do organismo. O trato digestivo é constituído pela boca, garganta, esôfago, estômago, intestino delgado, intestino grosso, reto e ânus.
O sistema digestivo também inclui órgãos localizados fora do trato digestivo: o pâncreas, o fígado e a vesícula biliar. (epiglote) fecha-se ao mesmo tempo que a zona posterior do palato mole (céu da boca) eleva-se para evitar que os alimentos subam até o nariz. O esôfago (um canal muscular com paredes delgadas revestido por uma membrana mucosa) conecta a garganta com o estômago. Os alimentos são impulsionados através do esôfago não sob o efeito da força da gravidade, mas por ondas de contrações e relaxamentos musculares rítmicos, que são denominados peristaltismo.
Boca, Garganta e Esôfago
A boca é a entrada tanto para o sistema digestivo como para o respiratório. O interior da boca é revestido por uma membrana mucosa. Os condutos procedentes das glândulas salivares, tanto nas bochechas quanto sob a mandíbula, drenam para o interior da boca. No assoalho da cavidade bucal, localiza-se a língua, que é utilizada para detectar os sabores e para misturar os alimentos. Na região póstero-inferior da boca, encontra-se a faringe (garganta). O gosto é detectado pelas papilas gustativas localizadas sobre a superfície da língua.
Os odores são detectados pelos receptores olfatórios localizados na porção alta do nariz. O paladar é relativamente simples, ele diferencia somente o doce, o azedo, o salgado e o amargo. O olfato é muito mais complexo e identifica muitas variações sutis. Os alimentos são fragmentados em partículas mais facilmente digeríveis ao serem cortados pelos dentes anteriores (incisivos) e a mastigação com os dentes posteriores (molares), enquanto qu0e a saliva oriunda das glândulas salivares envolve as partículas com enzimas digestivas, dando início à digestão.
Entre as refeições, o fluxo de saliva elimina as bactérias que podem causar cáries dentais e outros distúrbios. A saliva também contém anticorpos e enzimas (p.ex., lisozima), que quebram as proteínas e atacam as bactérias diretamente. A deglutição (ato de engolir algo) começa voluntariamente e continua automaticamente. Para impedir que os alimentos passem à traquéia e atinjam os pulmões, uma pequena lingüeta muscular
Estômago
É um órgão muscular oco, grande, em forma de feijão e que é dividido em três partes: a cárdia, o corpo (fundo) e o antro. A partir do esôfago, o alimento entra no estômago passando por um músculo aneliforme (esfíncter), que abre e fecha. Normalmente, o esfíncter impede que o conteúdo gástrico (do estômago) reflua ao esôfago. O estômago serve como uma área de armazenamento para os alimentos, contraindo ritmicamente e misturando o alimento com enzimas. As células que revestem o estômago secretam três substâncias importantes: o muco, o ácido clorídrico e o precursor da pepsina (uma enzima que quebra as proteínas).
O muco reveste as células de revestimento do estômago para protegê-las contra lesões causadas pelo ácido e pelas enzimas. Qualquer rompimento dessa camada de muco – (p.ex., causada por uma infecção pela bactéria Helicobacter pylori ou pela aspirina) pode acarretar um dano que leva a uma úlcera gástrica. O ácido clorídrico provê o meio altamente ácido necessário para que a pepsina quebre as proteínas.
A alta acidez gástrica também atua como uma barreira contra infecções, matando a maioria das bactérias. A secreção ácida é estimulada por impulsos nervosos que chegam ao estômago, pela gastrina (um hormônio liberado pelo estômago) e pela histamina (uma substância liberada pelo estômago). A pepsina é responsável por aproximadamente 10% da degradação das proteínas. Ela é a única enzima capaz de digerir o colágeno, que é uma proteína e um constituinte importante da carne. Somente algumas substâncias (p.ex., álcool e aspirina) podem ser absorvidas diretamente do estômago e apenas em pequenas quantidades.
Intestino Delgado
O estômago libera o alimento ao duodeno, o primeiro segmento do intestino delgado. O alimento entra no duodeno pelo esfíncter pilórico em quantidades que o intestino delgado consegue digerir. Quando está cheio, o duodeno sinaliza ao estômago para que ele interrompa o seu esvaziamento. O duodeno recebe enzimas pancreáticas do pâncreas e bile do fígado. Esses líquidos, que entram no duodeno por um orifício denominado esfíncter de Oddi, contribuem de forma importante na digestão e na absorção.
O peristaltismo também auxilia na digestão e na absorção, agitando o alimento e misturando-o com as secreções intestinais. Os primeiros centímetros do revestimento duodenal são lisos, mas o restante apresenta pregas, pequenas projeções (vilosidades) e mesmo projeções menores (microvilosidades). Essas vilosidades e microvilosidades aumentam a área da superfície do revestimento duodenal, permitindo uma maior absorção de nutrientes. O jejuno e o íleo, localizados abaixo do duodeno, constituem o restante do intestino delgado. Esta parte é a principal responsável pela absorção de gorduras e de outros nutrientes.
A absorção é aumentada pela grande área superficial composta por pregas, vilosidades e microvilosidades. A parede intestinal é ricamente suprida de vasos sangüíneos, que transportam os nutrientes absorvidos até o fígado pela veia porta. A parede intestinal libera muco (o qual lubrifica o conteúdo intestinal) e água (que ajuda a dissolver os fragmentos digeridos).
Também são liberadas pequenas quantidades de enzimas que digerem proteínas, açúcares e gorduras. A consistência do conteúdo intestinal altera gradualmente à medida que o material se desloca através do intestino delgado. No duodeno, a água é bombeada rapidamente para o interior do conteúdo intestinal para diluir a acidez gástrica. À medida que o conteúdo desloca-se pela porção distal do intestino delgado, ele torna-se mais líquido devido à adição da água, do muco, da bile e de enzimas pancreáticas.
Pâncreas
O pâncreas é um órgão que contém dois tipos básicos de tecido: os ácinos, produtores de enzimas digestivas, e as ilhotas, produtoras de hormônios. O pâncreas secreta enzimas digestivas ao duodeno e hormônios à corrente sangüínea. As enzimas digestivas são liberadas das células dos ácinos e chegam ao ducto pancreático por vários canais. O ducto pancreático principal une-se ao ducto biliar comum no esfíncter de Oddi, onde ambos drenam para o interior do duodeno.
As enzimas secretadas pelo pâncreas digerem proteínas, carboidratos e gorduras. As enzimas proteolíticas, que quebram as proteínas em uma forma que o organismo possa utilizar, são secretadas em uma forma inativa. Elas são ativadas somente quando atingem o trato digestivo. O pâncreas também secreta grandes quantidades de bicarbonato de sódio, que protege o duodeno neutralizando o ácido oriundo do estômago. Os três hormônios produzidos pelo pâncreas são a insulina, que reduz o nível de açúcar (glicose) no sangue; o glucagon, que eleva o nível de açúcar no sangue; e a somatostatina, que impede a liberação dos dois outros hormônios.
Fígado
É um órgão grande que possui várias funções e apenas algumas delas estão relacionadas à digestão. Os nutrientes dos alimentos são absorvidos pelas paredes intestinais, que são supridas por uma grande quantidade de pequenos vasos sangüíneos (capilares). Esses capilares conectamse a veias que se conectam com veias ainda maiores e, finalmente, penetram no fígado através da veia porta.
No interior do fígado, esta veia dividese em vasos diminutos no interior do fígado, onde o sangue que chega será processado. O sangue é processado de duas formas: as bactérias e outras partículas estranhas absorvidas do intestino são removidas e muitos nutrientes absorvidos do intestino são ainda mais metabolizados para que possam ser utilzados pelo organismo.
O fígado realiza o processamento necessário em uma alta velocidade e retorna o sangue carregado de nutrientes para a circulação geral. O fígado produz aproximadamente metade do colesterol do organismo. O restante é oriundo dos alimentos. Cerca de 80% do colesterol sintetizado pelo fígado é utilizado na produção da bile. O fígado também secreta bile, que é armazenada na vesícula biliar até ser necessária.
Vesícula Biliar e Trato Biliar
A bile flui do fígado pelos ductos hepáticos direito e esquerdo, que se unem formando o ducto hepático comum. Em seguida, este ducto une-se a um outro proveniente da vesícula biliar, denominado ducto cístico, para formar o ducto biliar comum. O ducto pancreático une-se ao ducto biliar comum exatamente no ponto onde ele drena para o interior do duodeno. Entre as refeições, os sais biliares são concentrados na vesícula biliar e apenas uma pequena quantidade de bile flui do fígado.
O alimento que chega ao duodeno desencadeia uma série de estímulos hormonais e nervosos que acarretam a contração da vesícula biliar. Como resultado, a bile flui para o interior do duodeno e mistura-se ao conteúdo alimentar. A bile tem duas funções importantes: ela auxilia na digestão e na absorção das gorduras e é responsável pela eliminação de certos produtos de degradação metabólica do organismo – particularmente a hemoglobina proveniente dos eritrócitos destruídos e o excesso de colesterol. Especificamente, a bile é responsável pelas seguintes ações:
• Os sais biliares aumentam a solubilidade do colesterol, das gorduras e das vitaminas lipossolúveis (solúveis em gordura) para ajudar na sua absorção
• Os sais biliares estimulam a secreção de água pelo intestino grosso para ajudar no avanço do conteúdo intestinal
• A bilirrubina (o principal pigmento biliar) é excretada na bile como um produto de degradação metabólica dos eritrócitos destruídos
• Algumas drogas e outros produtos metabólicos são excretados na bile e, posteriormente, são eliminados do organismo
• Várias proteínas que têm um papel importante na função biliar são secretadas na bile Os sais biliares são reabsorvidos no intestino delgado, são captados pelo fígado e novamente secretados na bile. Essa circulação dos sais biliares é conhecida como enterohepática. Todos os sais biliares no organismo circulam cerca de dez a doze vezes por dia. Durante cada passagem, pequenas quantidades de sais biliares atingem o intestino grosso, onde as bactérias quebram essas substâncias em vários constituintes. Alguns deles são reabsorvidos e o restante é excretado nas fezes.
Intestino Grosso
O intestino grosso consiste do cólon ascendente (lado direito), cólon transverso, cólon descendente (lado esquerdo) e cólon sigmóide, o qual conecta-se ao reto. O apêndice é uma pequena projeção tubular em forma de dedo que se projeta do cólon ascendente (direito) próximo ao local onde o intestino delgado une-se a essa parte do intestino grosso. O intestino grosso secreta muco e é em grande parte responsável pela absorção de água e eletrólitos das fezes.
O conteúdo intestinal é líquido ao chegar ao intestino grosso, mas normalmente é sólido ao atingir o reto, sob a forma de fezes. As muitas bactérias que habitam o intestino grosso podem digerir ainda mais alguns materiais, auxiliando na absorção de nutrientes pelo organismo. As bactérias do intestino grosso também sintetizam algumas substâncias importantes (p.ex., vitamina K) e são necessárias para uma função intestinal saudável. Algumas doenças e alguns antibióticos podem provocar um desequilíbrio entre os diferentes tipos de bactérias do intestino grosso. A conseqüência é a irritação que acarreta a secreção de muco e água, causando a diarréia.
Reto e Ânus
O reto é uma câmara que inicia no final do intestino grosso, logo após o cólon sigmóide, e termina no ânus. Comumente, o reto encontra-se vazio, pois as fezes são armazenadas mais acima, no cólon descendente. Finalmente, o cólon descendente torna-se cheio e as fezes passam para o reto, causando a urgência para evacuar. Os adultos e as crianças maiores podem controlar essa urgência até chegarem a um banheiro.
Os lactentes e as crianças mais jovens não possuem o controle muscular necessário para retardar a defecação. O ânus é a abertura localizada na extremidade distal do trato digestivo, através da qual o material inútil deixa o organismo. O ânus é parcialmente formado por camadas superficiais do corpo, inclusive a pele, e, em parte, pelo intestino. O ânus é revestido por uma continuação da pele externa. Um anel muscular (esfíncter anal) mantém o ânus fechado.
Exames diagnósticos para os Distúrbios Digestivos
Os exames diagnósticos do sistema digestivo fazem uso de endoscópios (tubos de fibra óptica que os médicos utilizam para visualizar as estrutura sinternas e para obter amostras do interiordo corpo), de radiografias, de ultra-sonografias,de marcadores radioativos e de mensurações químicas. Esses exames podem auxiliar no diagnóstico, na localização e, às vezes, no tratamento de um problema. Alguns exames exigem a eliminação das fezes, alguns exigem de 8 a 12 horas de jejum e outros não requerem qualquer preparo.
Os primeiros passos no diagnóstico de um problema são sempre a anamnese (história médica)e o exame físico. No entanto, os sintomas dos distúrbios digestivos freqüentemente são vagos e, por essa razão, os médicos podem ter dificuldade na determinação precisa do transtorno. Além disso, os distúrbios psicológicos (p. ex., ansiedade e depressão) podem afetar o sistema digestivo e contribuir para os sintomas.
Durante o exame físico de um indivíduo com sintomas de um distúrbio digestivo, o médico examina o abdômen, o ânus e o reto, ausculta o abdômen com o auxílio de um estetoscópio embusca de algum ruído incomum; palpa o abdômenem busca de massas e órgãos aumentados de volume; determina se existem áreas específicas sensíveis à pressão; examina o ânus e o reto através do toque retal; e obtém uma pequena amostra de fezes para a pesquisa de sangue oculto. Nas mulheres, o exame pélvico freqüentemente ajuda a diferenciar os distúrbios digestivos dos ginecológicos. O médico recomenda a realização dos exames adequados baseando-se no tipo de problema ena sua localização.
Exames Esofágicos
Os estudos radiológicos com bário, nos quais o paciente deve ingerir uma determinada quantidade de bário, são freqüentemente realizados para a avaliação do esôfago. Para esse estudo (denominado trânsito esofágico), o médico tende a utilizara fluoroscopia, uma técnica radiográfica contínua que permite a observação ou a filmagem da passagem do bário pelo esôfago. A fluoroscopia permite ao médico observar as contrações do esôfago, assim como defeitos anatômicos (p. ex. , obstruçõesou úlceras).
Freqüentemente, essas imagens são registradas em um filme ou em uma fita de vídeo. Além do bário líquido, o paciente pode receber alimento revestido com bário e, dessa maneira, o médico pode localizar obstruções ou visualizar partes do esôfago que não estão contraindo normalmente. Ambas as preparações de bário ingeridas simultaneamente podem revelar anormalidades, como membranas esofágicas (nas quais o esôfago encontra-se parcialmente bloqueado por tecido fibroso), divertículo de Zenker (uma protrusão do esôfago), erosões e úlceras esofágicas, varizes esofágicas(veias varicosas esofágicas) e tumores.
A manometria é um exame no qual um tubo com medidores de pressão ao longo de sua superfície é inserido no esôfago. Utilizando esse aparelho (denominado manômetro), o médico pode determinar se as contrações esofágicas conseguem impulsionar os alimentos normalmente. O exame do pH esofágico (um exame que mensura a acidez esofágica) pode ser realizado durante amanometria. Ele é utilizado para determinar se o indivíduo apresenta refluxo gastroesofágico (refluxodo ácido gástrico para o esôfago).
Uma o umais mensurações podem ser realizadas. Na prova de Bernstein (prova de perfusão ácidado esôfago), coloca-se uma pequena quantidadede ácido no esôfago por uma sonda nasogástrica. Esta prova, a qual é utilizada para detectar se a dor torácica é causada pela irritação ácida do esôfago, é uma boa maneira para detectar a inflamação do esôfago (esofagite).
Intubação
A intubação é o processo de introdução de um pequeno tubo de plástico flexível, através da narina ou da boca, no interior do estômago ou do intestino delgado. Esse procedimento pode ser utilizado com finalidades diagnósticas ou terapêuticas. Embora a intubação possa causar reflexo de vômito e náusea em alguns pacientes, ele é indolor. O diâmetro do tubo varia de acordo com o objetivo. A intubação nasogástrica (passagem de um tubo através da narina até o interior do estômago) pode ser utilizada para a obtenção de uma amostra do suco gástrico.
O médico pode então determinar se o estômago contém sangue ou ele pode analizar as secreções gástricas, verificando a sua acidez, as enzimas presentes e outras características. Nas vítimas de envenenamento, as amostras do suco gástrico podem ser analisadas para a identificação do veneno. Em alguns casos, o tubo é mantido para que mais amostras possam ser obtidas ao longo de várias horas. A intubação nasogástrica também pode ser utilizada para tratar alguns distúrbios.
Por exemplo, pode ser realizada a infusão de água fria no interior do estômago para ajudar na interrupção de uma hemorragia, pode ser realizada a aspiração de venenos ou esses podem ser neutralizados com carvão ativado ou pode ser realizada a administração de alimento líquido aos indivíduos incapazes de deglutir. Algumas vezes, a intubação nasogástrica é utilizada para remover continuamente o conteúdo gástrico. A extremidade do tubo é normalmente conectada a um aspirador, que remove gases e líquido do estômago. Isso ajuda a reduzir a pressão quando existe uma obstrução do sistema digestivo ou quando ele não funciona adequadamente.
Na intubação nasoentérica, um tubo mais longo é introduzido através da narina e pelo estômago até o intestino delgado. Esse procedimento pode ser utilizado para a coleta de amostras do conteúdo intestinal, para a remoção contínua de líquido ou para a alimentação. Um tubo comum pequeno dispositivo em sua extremidade é utilizado para a realização de uma biópsia (coletade uma amostra do intestino delgado para exame). A amostra pode ser analisa da de várias maneiras (p. ex. , análise da atividade de determinadas enzimas, exame microscópico e outras técnicas). Como o estômago e o intestino delgado não sentem dor, o procedimento é indolor.
Endoscopia
A endoscopia é um exame de estruturas internas que é realizado com o auxílio de um tubo de visualização de fibra óptica (endoscópio). Quando passado através da boca, o endoscópio pode ser utilizado para examinar o esôfago (esofagoscopia), o estômago (gastroscopia) e o intestino delgado (endoscopia digestiva alta). Quando passado através do ânus, o endoscópio pode ser utilizado para examinar o reto e a porção inferior do intestino grosso (sigmoidoscopia) ou todo o intestino grosso (colonoscopia).
Os endoscópios apresentam vários diâmetros(de 0,5 até 1,3 cm) e comprimentos (de 30 até150 cm). Os sistemas de vídeo de fibra óptica permitem que o endoscópio seja flexível e provêtanto uma fonte luminosa como um sistema de visualização. Muitos endoscópios também são equipados com pequenos instrumentos que permitem a coleta de amostras de tecido e uma sonda elétrica para destruir tecidos anormais. O médico pode obter uma boa visão do revestimento do sistema digestivo com um endoscópio. Ele pode ver áreas de irritação, úlceras, inflamação e tumores. Normalmente, ele pode coletar amostras para exame. Os endoscópios também são utilizados com finalidades terapêuticas. O médico pode passar diferentes tipos de instrumentos através de um pequeno canal no endoscópio.
O eletrocautério pode ser utilizado para cauterizar um vaso sangüíneo e interromper o sangramento ou para remover pequenos tumores. Uma agulha pode ser utilizada para injetar medicamentos no interior de varizes esofágicas e interromper o seu sangramento. Antes de ser submetido à passagem de um endoscópio através da boca, o paciente normalmente deve evitar a ingestão de alimentos por várias horas. A presença de alimento no estômago pode dificultar a visão do médico e o indivíduo pode vomitar durante o procedimento. Antes da introdução de um endoscópio no reto e no cólon, o indivíduo normalmente toma laxantes e é submetido a enemas para a eliminação total das fezes. As complicações da endoscopia são relativamente raras. Embora os endoscópios possam lesar ou até perfurar o trato digestivo, eles freqüentemente causam somente irritação do revestimento intestinal e um pequeno sangramento.
Laparoscopia
A laparoscopia é um exame da cavidade abdominal feito com o auxílio de um endoscópio. Normalmente, a laparoscopia é realizada com opaciente submetido à anestesia geral. Após a desinfecção da pele com um antisséptico, é realizada uma pequena incisão, normalmente na cicatriz umbilical. Em seguida, um endoscópio é introduzido na cavidade abdominal. O médico pode investigar a presença de tumores ou de outras anormalidades, pode examinar praticamente qualquer órgão da cavidade abdominal, pode colher amostras e pode inclusive realizar cirurgias reparadoras.
Estudos Radiográficos
As radiografias são freqüentemente utilizadas na avaliação de distúrbios digestivos. A radiografia simples do abdômen, não requer qualquer preparo por parte do paciente. Geralmente, as radiografias são utilizadas para evidenciar apresença de uma obstrução ou uma paralisia do trato digestivo ou uma distribuição anormal doar no interior da cavidade abdominal. Essas radiografias padrões também podem revelar aumento de órgãos (p. ex. , fígado, rins e baço). Os estudos contrastados (baritados) freqüentemente fornecem mais informações. Após o indivíduo ingerir o bário, este é identificado pela corbranca na radiografia e delineia o trato digestivo, revelando os contornos e o revestimento do esôfago, do estômago e do intestino delgado. O bário acumula-se em áreas anormais, revelando úlceras, tumores, erosões e varizes esofágicas.
As radiografias são realizadas em intervalos para determinar a localização do bário. Uma alternativa é utilizar um fluoroscópio para observar a movimentação do bário ao longo do trato digestivo. Esse processo também pode ser filmado para revisão posterior. Observando a passagem do bário através do trato digestivo, o médico é capaz de ver como o esôfago e o estômago funcionam, de determinar se suas contrações são normais e pode dizer se o alimento está sendo bloqueado no sistema digestivo. O bário também pode ser administrado sob a forma de enema para delinear a parte inferior do intestino grosso. As radiografias então podem revelar a presença de pólipos, tumores ou outras anormalidades estruturais. Esse procedimento pode causar uma dor tipo cólica, produzindo um desconforto discreto a moderado. O bário administrado pela via oral ou sob a forma de enema é finalmente excretado nas fezes, tornando-as de uma cor branco-calcáreo. O bário deve ser eliminado rapidamente após o exame, pois ele pode provocar uma constipação forte. Um laxante suave pode acelerar a eliminação do bário.
Paracentese
A paracentese é a inserção de uma agulha na cavidade abdominal para a extração de líquido. Normalmente, a cavidade abdominal, por fora do trato digestivo, contém apenas uma pequena quantidade de líquido. Entretanto, em determinadas circunstâncias (p. ex. , perfuração gástrica ou intestinal, doenças hepáticas, câncer ou ruptura do baço), pode ocorrer um acúmulo de líquido. O médico pode realizar a paracentese para coletar uma amostra de líquido para análise ou para remover o excesso de líquido. Antes da paracentese, é realizado um exame físico, às vezes acompanhado por uma ultrasonografia, para confirmar se a cavidade abdominal contém líquido em excesso. Em seguida, uma área da pele, geralmente logo abaixo do umbigo, é desinfetada com uma solução antisséptica e anestesiada com uma pequena quantidade de anestésico. A seguir, o médico introduz uma agulha conectada a uma seringa através da pele e dos músculos da parede abdominal até a área onde o líquido está acumulado. Pode ser realizada a extração de um pequeno volume de líquido (para exames laboratoriais) ou de vários litros (para aliviara distensão).
Ultra-sonografia Abdominal
A ultra-sonografia utiliza ondas sonoras para gerar imagens dos órgãos internos. Ela pode revelar o tamanho e a forma de muitos órgãos(p. ex. , fígado e pâncreas) e também pode mostrar áreas anormais no interior dos mesmos. Aultra-sonografia também pode revelar a presença de líquido. Contudo, ela não é um bom método para se examinar o revestimento do trato digestivo e, por essa razão, ela não é utilizada para a investigação de tumores e causas desangramento gástrico, do intestino delgado ou do intestino grosso. A ultra-sonografia é um procedimento indolor que não apresenta riscos ao paciente. O examinador (um médico ou um técnico) pressiona uma pequena sonda contra a parede abdominal do indivíduo e direciona as ondas sonoras às várias partes do abdômen movendo a sonda. As imagens são então exibidas em um monitor de vídeo e registradas em uma fita de vídeo.
Pesquisa de Sangue Oculto
O sangramento do sistema digestivo pode ser causado por algo insignificante (p. ex. , uma pequena irritação) ou por algo grave (p. ex., câncer). Quando o sangramento é abundante, o indivíduo pode vomitar sangue, evacuar sangue vermelho vivo juntamente com as fezes ou eliminar fezes pretas, semelhantes ao alcatrão (melena). As quantidades de sangue muito pequenas para serem detectadas ou para alterarem o aspecto das fezes podem ser detectadas quimicamente e a detecção des saspequenas quantidades pode fornecer indícios precoces da presença de úlceras, cânceres e outras anormalidades. Durante um exame retal, o médico coleta uma pequena quantidade de fezes sobre a dedeira. Essa amostra é colocada sobre um pedaço de papel de filtro impregnado com substâncias químicas. Após uma outra substância química ser adicionada e se houver sangue presente, a corda amostra mudará. Alternativamente, o indivíduo pode levar para casa um kit contendo os papéis filtro impregnados. Ele deve colocar amostras de fezes de três evacuações diferentes sobre os papéis filtro, os quais são então acondicionados em recipientes especiais e enviados ao médico para que sejam examinados. No caso de detecção de sangue no exame, serão necessários outros exames para se determinar a origem do sangramento.
Distúrbios do Esôfago
O esôfago é a porção do tubo digestivo que conecta a garganta (faringe) ao estômago. As paredes do esôfago impulsionam o alimento até o interior do estômago com ondas rítmicas de contrações musculares denominadas peristaltismo. Próximo à junção da garganta com o esôfago, existe uma faixa muscular denominada esfíncter esofágico superior. Logo acima da junção do esôfago com o estômago, existe uma outra faixa muscular denominada esfíncter esofágico inferior. Quando o esôfago está em repouso, esses esfíncteres contraem e impedem o refluxo de alimento e de ácido gástrico do estômago para a boca. Durante a deglutição, os esfíncteres relaxam e, conseqüentemente, o alimento pode passar para o interior do estômago.
Dois dos sintomas mais comuns dos distúrbios esofágicos são a disfagia (sensação de dificuldade de deglutição) e a dor torácica ou nas costas. A disfagia é a sensação de que o alimento não progride normalmente da garganta até o estômago ou que ele está retido no meio do caminho. A sensação pode ser dolorosa (odinofagia). O movimento dos líquidos e sólidos podem, na realidade, ser impedido por anormalidades físicas da garganta, do esôfago e dos órgãos vizinhos ou por problemas do sistema nervoso ou musculares. A dificuldade de deglutição também pode ser fruto da imaginação.
A dor torácica ou nas costas inclui a azia, a dor durante a deglutição e a dor muscular esofágica.
A dor durante a deglutição pode ser decorrente de qualquer um dos problemas a seguir:
Destruição do revestimento esofágico (mucosa), que pode ser resultante da inflamação causada pelo refluxo gastroesofágico do estômago
Infecções bacterianas, virais ou fúngicas da garganta
Tumores, substâncias químicas ou distúrbios musculares, como a acalasia e o espasmo difuso do esôfago.
A dor pode ser percebida como uma sensação de queimação ou como um aperto sob o esterno, que ocorre tipicamente logo após o indivíduo deglutir alimento ou líquido. A dor torácica constritiva e intensa que ocorre com a dificuldade de deglutir líquidos quentes ou frios é um sintoma típico dos distúrbios musculares esofágicos. As dores musculares esofágicas podem ser difíceis de serem diferenciadas da dor torácica devido a uma cardiopatia (angina). As dores ocorrem quando os músculos esofágicos entram em espasmo.
Disfagia Causada por Distúrbios da Garganta
Um indivíduo pode apresentar dificuldades para mover o alimento da porção superior da garganta para o interior do esôfago por causa de distúrbios que afetam a garganta. O problema ocorre mais freqüentemente em indivíduos com distúrbios dos músculos voluntários (esqueléticos) ou dos nervos que os inervam. Os exemplos incluem a dermatomiosite, a miastenia grave, a distrofia muscular, a poliomielite, a paralisia pseudobulbar e os distúrbios cerebrais e medulares como, por exemplo, a doença de Parkinson e a esclerose lateral amiotrófica (doença de Lou Gehrig).
Um indivíduo que faz uso de fenotiazina (uma droga antipsicótica) também pode ter dificuldade de deglutição pelo fato da droga poder afetar os músculos da garganta. Quando qualquer um desses distúrbios provoca dificuldade de deglutição, o indivíduo freqüentemente regurgita o alimento através da porção posterior do nariz ou o aspira para o interior da traquéia e, em seguida, ele tosse.
Na incoordenação cricofaríngea, o esfíncter esofágico superior (músculo cricofaríngeo) permanece fechado ou abre de uma maneira descoordenada. Um esfíncter com função anormal permite que o alimento entre repetidamente na traquéia e nos pulmões, o que pode acarretar uma doença pulmonar crônica. O cirurgião pode corrigir o problema seccionando o esfíncter, de modo que ele permaneça constantemente relaxado. Se o problema não for tratado, o distúrbio acarretará a formação de um divertículo (uma protrusão que é formada quando o revestimento esofágico empurra para fora e para trás através do músculo cricofaríngeo).
Anel Esofágico Inferior
Provavelmente presente desde o nascimento, o anel esofágico inferior (anel de Schatzki) é um estreitamento da porção inferior do esôfago. Normalmente, a porção inferior do esôfago possui um diâmetro de 4 a 5 centímetros . Se ela apresentar um estreitamento, com seu diâmetro sendo reduzido para aproximadamente 1,5 cm ou menos, isto acarretará dificuldade de deglutição de alimentos sólidos.
Esse sintoma pode ter início em qualquer idade, mas, em geral, ele somente se manifesta após os 25 anos de idade. Os anéis com diâmetro superior a 2 cm comumente não causam sintomas. No anel esofágico inferior, a dificuldade na deglutição vem e vai. Freqüentemente, o estudo contrastado é realizado para se detectar o problema. A mastigação adequada dos alimentos geralmente minimiza o problema.
Caso isso não seja eficaz, o anel responsável pela constrição deverá ser aberto cirurgicamente. Alternativamente, o médico pode usar um dilatador ou pode passar um endoscópio (um tubo de visualização flexível com dispositivos conectados) através da boca e da garganta para alargar a passagem.
Membranas Esofágicas
As membranas esofágicas (síndrome de Plummer-Vinson, disfagia sideropênica) são membranas finas que crescem transversalmente no interior do esôfago, a partir de seu revestimento superficial (mucosa). Embora sejam raras, as membranas ocorrem com maior freqüência em indivíduos que apresentam anemia ferropriva grave. As membranas da porção superior do esôfago normalmente tornam difícil a deglutição de sólidos.
O melhor método para se diagnosticar o problema é a realização de filmes radiográficos (cinerradiografias) enquanto o paciente deglute uma solução de bário (exame denominado trânsito esofágico). Após a anemia ser tratada com sucesso, as membranas desaparecem. Quando isso não ocorre, o médico pode rompê-las utilizando um dilatador ou um endoscópio.
Disfagia Lusoria
A disfagia lusoria é uma dificuldade de deglutição causada pela compressão do esôfago por um vaso sangüíneo. Trata-se de um defeito congênito que na maioria das vezes envolve uma artéria subclávia direita mal posicionada. A dificuldade de deglutição pode ocorrer na infância ou pode desenvolver-se posteriormente devido à aterosclerose do vaso anormal. Os estudos contrastados podem revelar a compressão esofágica. É necessária a realização de uma arteriografia (radiografia de uma artéria após a injeção de um contraste) para se confirmar que a compressão é causada por uma artéria. A cirurgia é raramente necessária.
Outras Causas de Obstrução
Em alguns indivíduos, a estenose (estreitamento) do esôfago é congênita, enquanto em outros, ela é decorrente da lesão causada pelo refluxo repetido de ácido do estômago (refluxo gastroesofágico). A estenose também pode ser causada pela compressão externa do esôfago. Por exemplo, a compressão pode ser decorrente de dilatação ou do aumento do átrio direito do coração, de um aneurisma da aorta, de uma artéria subclávia malformada, de uma glândula tireóide anormal, de um crescimento ósseo a partir da coluna vertebral ou de um câncer (mais comumente, o câncer pulmonar).
A causa mais grave de obstrução é o câncer do esôfago. Como todos esses distúrbios reduzem o diâmetro do esôfago, eles normalmente causam dificuldade de deglutição de alimentos sólidos (em especial, de carne e pão), mas não de líquidos. Quando a estenose é causada pelo refluxo gastroesofágico, a dificuldade de deglutição é acompanhada por sintomas prolongados como, por exemplo, a azia intensa e a dor aguda periódica sob o esterno à noite ou quando o indivíduo flexiona o tronco para frente. A dificuldade de deglutição piora progressivamente ao longo dos anos. No câncer de esôfago, a dificuldade de deglutição evolui rapidamente, em semanas ou meses. Habitualmente, é realizada uma radiografia para se detectar a causa e a localização de uma obstrução. O tratamento e o prognóstico dependem da causa.
Espasmo Difuso do Esôfago
O espasmo difuso do esôfago (esôfago em contas de rosário ou em saca-rolha) é um distúrbio dos movimentos de propulsão (peristaltismo) do esôfago causado por um mal funcionamento dos nervos. As contrações de propulsão normais que movem os alimentos através do esôfago são substituídas periodicamente por contrações não propulsoras. Em 30% dos casos, o esfíncter esofágico inferior abre e fecha normalmente.
Sintomas
Tipicamente, os espasmos musculares ao longo do esôfago são sentidos como uma dor torácica subesternal que coincide com a dificuldade de deglutição de líquidos ou sólidos. A dor também ocorre à noite, e pode ser suficientemente intensa a ponto de despertar o indivíduo. Os líquidos muito quentes ou muito frios pioram a dor. No decorrer de muitos anos, esse distúrbio pode evoluir para a acalasia. O espasmo difuso do esôfago também pode causar dor intensa sem dificuldade de deglutição. Essa dor, freqüentemente descrita como uma dor constritiva subesternal, pode ocorrer após o exercício ou o esforço, o que torna difícil diferenciá-la da angina (dor torácica devido a uma cardiopatia).
Como o Esôfago Funciona
Quando um indivíduo deglute, o alimento movese da boca para a garganta (faringe)(1). O esfíncter esofágico superior abre (2), permitindo a entrada do alimento no esôfago, onde ondas de contrações musculares (peristaltismo) (3), impulsionam o alimento para baixo. Em seguida, o alimento passa através do esfíncter esofágico inferior (4) e entra no estômago (5).
Diagnóstico
O estudo radiográfico realizado enquanto o indivíduo ingere uma solução contendo bário pode mostrar que o movimento descendente do alimento não é normal e que as contrações da parede esofágica ocorrem de modo desorganizado. A cintilografia do esôfago (um exame sensível que mostra o movimento do alimento marcado com uma pequena quantidade de um marcador radioativo) é utilizada para detectar movimentos anormais do alimento através do esôfago. As mensurações da pressão (manometria) provêem a análise mais sensível e detalhada dos espasmos. Se esses estudos forem inconclusivos, a manometria pode ser realizada após uma refeição ou após a administração de edrofônio para provocar espasmos dolorosos.
Tratamento
Freqüentemente, o espasmo difuso do esôfago é de difícil tratamento. A nitroglicerina, os nitratos de ação prolongada, os anticolinérgicos (p.ex., diciclomina) ou os bloqueadores do canal de cálcio (p.ex., nifedipina) aliviam os sintomas. Algumas vezes, é necessário o uso de analgésicos potentes. A insuflação de um balão no interior do esôfago ou a passagem de velas dilatadoras (dilatadores metálicos progressivamente mais grossos) para dilatar o esôfago pode ser útil. A secção da camada muscular ao longo de toda a extensão do esôfago pode ser necessária quando outras formas menos radicais de tratamento não forem eficazes.
Acalasia
A acalasia (cardioespasmo, aperistaltismo esofágico, megaesôfago) é um distúrbio devido a uma alteração do sistema nervoso de causa desconhecida que pode interferir em dois processos: as ondas rítmicas de contração que promovem a impulsão dos alimentos ao longo do esôfago (denominadas peristaltismo) e a abertura do esfíncter esofágico inferior. A acalasia pode ser causada por um mal funcionamento dos nervos que envolvem o esôfago e inervam os seus músculos.
Sintomas e Complicações
A acalasia pode ocorrer em qualquer idade, mas, normalmente, ela inicia, de modo quase imperceptível, entre os 20 e 40 anos de idade e evolui gradualmente ao longo de muitos meses ou anos. O principal sintoma é a dificuldade de deglutição tanto de sólidos quanto de líquidos. O esfíncter esofágico inferior contraído acarreta a dilatação da porção do esôfago localizada acima do mesmo.
Outros sintomas podem incluir a dor torácica, a regurgitação do conteúdo do esôfago dilatado e a tosse noturna. Embora seja incomum, a dor torácica pode ocorrer durante a deglutição ou sem causa aparente. Aproximadamente um terço dos indivíduos com acalasia regurgitam alimento não digerido durante o sono. A aspiração de alimento para os pulmões é comum, o que pode causar abcesso pulmonar, bronquiectasia (dilatação e infecção das vias aéreas) ou pneumonia aspirativa. A acalasia também é um fator de risco para o câncer de esôfago, apesar de provavelmente menos de 5% dos indivíduos com acalasia desenvolverem esse tipo de câncer.
Diagnóstico e Prognóstico
O estudo radiológico do esôfago realizado enquanto o paciente ingere uma solução de bário revela a ausência de peristaltismo. O esôfago encontra- se dilatado, freqüentemente em enormes proporções, mas apresenta uma estenose ao nível do esfíncter esofágico inferior. As mesurações das pressões intra-esofágicas (manometria) indicam uma ausência de contrações, um aumento da pressão de fechamento do esfíncter esofágico inferior e uma abertura incompleta do mesmo durante a deglutição.
A esofagoscopia (exame do esôfago com o auxílio de um tubo de visualização flexível e de uma câmera de vídeo) mostra uma dilatação, mas não uma obstrução. Utilizando um esofagoscópio (tubo de visualização flexível), o médico realiza uma biópsia (coleta amostras de tecido para exame microscópico) para certificar-se de que os sintomas não são causados por um câncer localizado na extremidade inferior do esôfago. O indivíduo também é examinado para se descartar a possibilidade da esclerodermia, um distúrbio muscular que pode comprometer a deglutição. Freqüentemente, a causa da acalasia não é grave e não acarreta uma doença importante. O prognóstico não é tão bom quando o conteúdo gástrico é aspirado para os pulmões, pois as complicações pulmonares são de difícil tratamento.
Tratamento
O objetivo do tratamento é fazer com que o esfíncter esofágico inferior abra mais facilmente. A primeira abordagem consiste na dilatação mecânica do esfíncter (p.ex., insuflação de um balão em seu interior). Os resultados desse procedimento são satisfatórios em aproximadamente 40% dos casos, mas pode ser necessária a realização de várias dilatações. Algumas vezes, os nitratos (p.ex., nitroglicerina sublingual antes das refeições) ou os bloqueadores dos canais de cálcio (p.ex., nifedipina) podem retardar a necessidade de uma nova dilatação pelo fato de auxiliarem no relaxamento do esfíncter.
Em menos de 1% dos casos, o esôfago pode romper durante a dilatação, acarretando inflamação dos tecidos circunjacentes (mediastinite). A cirurgia imediata é necessária para fechar a ruptura da parede esofágica. Como uma alternativa à dilatação mecânica, o médico pode injetar a toxina botulínica no esfíncter esofágico inferior.
Essa terapia mais recente é tão eficaz quanto a dilatação mecânica, mas os seus efeitos a longo prazo ainda não são conhecidos. Se a dilatação ou o tratamento com toxina botulínica não forem eficazes, a cirurgia de secção das fibras musculares do esfíncter esofágico inferior é normalmente realizada. Essa cirurgia é bem sucedida em cerca de 85% dos casos. Entretanto, aproximadamente 15% dos indivíduos apresentam refluxo gastroesofágico após a cirurgia.
Refluxo Gastroesofágico
O refluxo gastroesofágico (refluxo ácido) é o fluxo retrógrado do conteúdo gástrico para o interior do esôfago. O revestimento do estômago o protege contra os efeitos de seus próprios ácidos. Como o esôfago não possui um revestimento protetor similar, o ácido gástrico que reflui para o seu interior causa dor, inflamação (esofagite) e danos. O ácido reflui quando o esfíncter inferior do esôfago não funciona adequadamente. A força da gravidade contribui para o refluxo quando o indivíduo permanece deitado. O grau de inflamação causado pelo refluxo depende da acidez do conteúdo gástrico, do volume de ácido gástrico presente no esôfago e da capacidade do esôfago de eliminar o líquido regurgitado.
Sintomas e Complicações
Sintomas e Complicações O sintoma mais evidente do refluxo gastroesofágico é a pirose (azia), uma dor tipo queimação subesternal. A dor, a qual sobe no tórax e pode irradiar-se ao pescoço, à garganta ou mesmo ao rosto, é causada pelo refluxo gastroesofágico. Em geral, a pirose ocorre após as refeições ou quando o indivíduo encontra-se deitado e pode ser acompanhada pela regurgitação do conteúdo gástrico até a boca ou por uma salivação excessiva. A salivação excessiva, resultante da irritação da porção inferior do esôfago pelo ácido gástrico, é denominada “ardor gástrico”
As complicações do refluxo gastroesofágico incluem o estreitamento de uma área do esôfago (estenose péptica esofágica), a úlcera esofágica e alterações pré-cancerosas do revestimento esofágico (síndrome de Barrett). A inflamação do esôfago costuma causar dor durante a deglutição e um sangramento, em geral pequeno, mas que pode ser abundante. O estreitamento (estenose) torna cada vez mais difícil a deglutição de alimentos sólidos.
As úlceras pépticas esofágicas são feridas abertas e dolorosas do revestimento esofágico. Normalmente, a dor situa-se sob o esterno ou logo abaixo do mesmo e ela é comumente aliviada com o uso de antiácidos. A cicatrização exige drogas que reduzem o ácido gástrico durante um período de quatro a doze semanas. As úlceras cicatrizam lentamente, tendem a recorrer e, geralmente, acarretam uma estenose esofágica após a cicatrização.
Diagnóstico
Os sintomas sugerem o diagnóstico. Algumas vezes, é necessária a realização de estudos radiográficos, da esofagoscopia (exame do esôfago com o auxílio de um tubo de visualização flexível), da manometria (mensuração das pressões) do esfíncter esofágico inferior, da pHmetria esofágica (para verificação da acidez) e da prova de Bernstein (teste de infusão de uma substância ácida no esôfago), para ajudar na confirmação do diagnóstico e verificar possíveis complicações.
A prova de que os sintomas são decorrentes do refluxo gastroesofágico é melhor fornecida por uma biópsia (exame microscópico de uma amostra de tecido) ou pela prova de Bernstein, independentemente dos achados radiográficos ou esofagoscópicos. A biópsia também é a única forma confiável para se detectar a síndrome de Barrett. Na prova de Bernstein, uma solução ácida é instilada na porção inferior do esôfago. A prova indica que o problema é refluxo gastroesofágico quando os sintomas surgem rapidamente e, em seguida, desaparecem quando é instilada uma solução salina na porção inferior do esôfago. A esofagoscopia pode identificar várias causas e complicações possíveis.
O exame microscópico de uma amostra de tecido (biópsia) coletada do esôfago pode identificar com precisão o refluxo gastroesofágico, mesmo quando não é observada uma inflamação durante a esofagoscopia As radiografias realizadas após o paciente ingerir uma solução de bário e deitar-se em um plano inclinado com a cabeça mais baixa que os pés revelam o refluxo do bário do estômago para o esôfago. O médico pode pressionar o abdômen para aumentar a probabilidade de refluxo. As radiografias realizadas após a ingestão do bário também podem revelar úlceras esofágicas ou uma estenose esofágica. A manometria (mensurações das pressões) ao nível do esfíncter esofágico inferior indicam a sua força e podem diferenciar entre um esfíncter normal de um com função comprometida.
Tratamento
Várias medidas podem ser tomadas para aliviar o refluxo gastroesofágico. A elevação da cabeceira da cama cerca de quinze centímetros pode impedir o refluxo de ácido gástrico durante o sono. Também pode ser útil a abstenção de café, bebidas alcoólicas e outras substâncias que estimulam fortemente o estômago a produzir ácido.
Além disso, o indivíduo pode tomar um antiácido uma hora após as refeições e um outro na hora de dormir para neutralizar o ácido gástrico e reduzir o escape através do esfíncter esofágico inferior. O uso de medicamentos (p.ex., cimetidina ou ranitidina) pode reduzir a acidez gástrica. Também devem ser evitados determinados alimentos (p.ex., gorduras e chocolate), o tabagismo e determinados medicamentos (p.ex., anticolinérgicos), pois todos esses fatores aumentam a tendência ao escape através do esfíncter esofágico inferior. O médico pode prescrever uma droga colinérgica (p.ex., betanecol, metoclopramida ou cisaprida) para fazer com que o esfíncter esofágico inferior feche com mais força.
A cirurgia de emergência não é necessária, exceto quando a hemorragia decorrente da esofagite é maciça. Entretanto, o sangramento pode recorrer. A estenose esofágica é tratada com medicamentos e dilatações repetidas, as quais são realizadas com o uso de balões ou velas (dilatadores metálicos com calibre progressivamente maiores). Se a dilatação for bem sucedida, a estenose não limitará seriamente o que o indivíduo pode comer. O tratamento, com omeprazol ou lansoprazol, ou a cirurgia podem reduzir a inflamação intensa, a hemorragia, a estenose, as úlceras ou os sintomas não responsivos a outros tratamentos. O omeprazol e o lansoprazol são os medicamentos mais eficazes para a cura rápida da inflamação do esôfago causada pelo refluxo. A síndrome de Barrett, um distúrbio pré-canceroso, pode ou não desaparecer quando o tratamento alivia os sintomas.
Lesão Causada por Substâncias Corrosivas
As substâncias corrosivas (p.ex., produtos de limpeza doméstica) podem lesar o esôfago quando ingeridas acidentalmente ou deliberadamente (p.ex., tentativa de suicídio). Algumas drogas podem causar uma grave irritação quando permanecem temporariamente no esôfago. Em conseqüência, o indivíduo pode apresentar dor durante a deglutição e, menos comumente, uma estenose esofágica.
Divertículos Esofágicos
Os divertículos esofágicos (bolsas esofágicas) são protrusões anormais do esôfago, que raramente causam dificuldades de deglutição. Existem três tipos de divertículos esofágicos: a bolsa faríngea ou divertículo de Zenker, a bolsa do terço médio do esôfago ou divertículo de tração e a bolsa epifrênica. Cada um desses tipos possui uma causa diferente, mas é provável que todos eles estejam relacionados a transtornos da deglutição e ao relaxamento muscular, como costuma ocorrer em distúrbios como a acalasia e o espasmo difuso do esôfago.
Sintomas, Diagnósticoe Tratamento
Um divertículo grande pode encher-se de alimento que pode ser regurgitado posteriormente, quando o indivíduo inclina-se para frente ou quando ele se deita. Isto faz com que o alimento seja aspirado para os pulmões durante o sono e acarreta uma pneumonia aspirativa. Raramente, o divertículo pode aumentar de volume e causar dificuldade de deglutição. A videorradiografia ou a cinerradiografia (estudo radiológico que produz uma imagem em movimento enquanto o paciente ingere uma solução de bário) é utilizada para diagnosticar um divertículo. Normalmente, não há necessidade de tratamento, embora possa ser realizada uma cirurgia de ressecção do divertículo quando o indivíduo apresenta comprometimento da deglutição ou possibilidade de aspiração aos pulmões.
Hérnia Hiatal
A hérnia hiatal é uma protrusão de uma porção do estômago de sua posição abdominal normal, através do diafragma. Em uma hérnia hiatal por deslizamento, a junção entre o esôfago e o estômago e uma porção do estômago, que estão normalmente localizadas abaixo do diafragma protruem acima do mesmo. Em uma hérnia hiatal paraesofágica, a junção entre o esôfago e o estômago encontra-se no local normal, abaixo do diafragma, mas uma porção do estômago é empurrada para cima, atravessa o diafragma, e localiza-se ao lado do esôfago. A causa da hérnia hiatal normalmente é desconhecida. Ela pode ser congênita ou pode ser resultante de uma lesão.
Sintomas
Mais de 40% dos indivíduos apresentam hérnia hiatal por deslizamento. Contudo, a maioria é assintomática. Os sintomas que ocorrem são pouco importantes. Geralmente, a hérnia hiatal paraesofágica é assintomática. No entanto, ela pode ser encarcerada ou comprimida pelo diafragma e o seu suprimento sangüíneo torna-se comprometido. Esse encarceramento (denominado estrangulamento) é uma condição dolorosa e grave que exige um tratamento cirúrgico imediato. Raramente, em ambos os tipos de hérnia, o indivíduo pode apresentar sangramento microscópico ou maciço do revestimento da hérnia.
Diagnóstico e Tratamento
Normalmente, as radiografias revelam claramente a presença de uma hérnia hiatal, embora possa ser necessário que o médico pressione o abdômen com força para revelar uma hérnia hiatal por deslizamento. Geralmente, a hérnia hiatal não requer um tratamento específico, mas o refluxo gastroesofágico concomitante deve ser tratado. A hérnia hiatal paraesofágica deve ser corrigida cirurgicamente para prevenir o estrangulamento.
Laceração e Ruptura do Esôfago
A laceração da parte inferior do esôfago e da parte superior do estômago durante o vômito forçado, o vômito seco ou soluços é denominada síndrome de Mallory-Weiss. Comumente, o sintoma inicial é o sangramento de uma artéria que se rompe. A síndrome de Mallory-Weiss é a causa de aproximadamente 5% dos episódios de sangramento do trato digestivo superior (gastrointestinal). O diagnóstico é feito através da endoscopia ou da arteriografia (radiografia de uma artéria realizada após a injeção de um contraste). A laceração não pode ser detectada através das radiografias de rotina.
Quase todos os episódios de sangramento cessam espontaneamente. No entanto, algumas vezes é necessário que o cirurgião realize a ligadura da artéria sangrante. O sangramento também pode ser controlado com a injeção de vasopressina (medicamento que promove a constrição da artéria) durante a arteriografia. O esôfago pode ser rompido durante a endoscopia ou outros procedimentos nos quais é realizada a passagem de instrumentos. Nessas rupturas, o risco de morte é muito alto.
Geralmente, as rupturas são causadas pelo vômito e, raramente, pelo levantamento de grandes pesos ou pelo esforço para evacuar. A ruptura do esôfago causa inflamação do tecido do tórax por fora do esôfago e permite a entrada de líquido no espaço situado entre a pleura que reveste os pulmões, uma complicação denominada derrame pleural. A reparação cirúrgica do esôfago e a drenagem da área circunjacente são realizadas imediatamente.
Compreendendo a Hérnia Hiatal
Uma hérnia hiatal é a protrusão de uma porção anormal do estômago através do diafragma.
Distúrbios do Estômago e do Duodeno
O estômago é um órgão muscular oco, grande e em forma de feijão que se enche com alimento que entra pela boca e chega através do esôfago. O estômago secreta ácido e enzimas que fracionam (digerem) o alimento em partículas menores. O alimento passa do estômago para o interior do duodeno, o qual é a porção inicial do intestino delgado.
No duodeno, o ácido gástrico é neutralizado e as enzimas duodenais continuam a digerir o alimento, fracionando-o em partículas ainda menores, de modo que elas possam ser absorvidas pela corrente sangüínea para nutrir o organismo. O interior do estômago e do duodeno é notavelmente resistente à lesão pelo ácido e pelas enzimas digestivas presentes. No entanto, ele pode tornar-se irritado, desenvolver úlceras, ser obstruído e desenvolver tumores.
Gastrite
A gastrite é a inflamação do revestimento interno do estômago. O revestimento interno do estômago resiste à irritação e, normalmente, consegue suportar um conteúdo altamente ácido. Não obstante, o revestimento do estômago pode tornar-se irritado e inflamado por várias razões. A gastrite bacteriana comumente é decorrente de uma infecção causada por organismos da espécie Helicobacter pylori (bactérias que crescem nas células secretoras de muco do revestimento do estômago).
Não se conhece qualquer outra bactéria que cresça no estômago, normalmente ácido, mas muitos tipos de bactérias podem crescer quando o estômago não produz ácido. Esse crescimento bacteriano pode causar gastrite temporária ou persistente. A gastrite aguda por estresse, o tipo mais grave da doença, é causada por uma doença ou por uma lesão grave e súbita. A lesão pode inclusive não ser gástrica. Por exemplo, as queimaduras extensas e as lesões com um sangramento importante são causas típicas.
A gastrite erosiva crônica pode ser decorrente de irritantes como, por exemplo, medicamentos (especialmente a aspirina e outros antiinflamatórios não-esteróides (AINEs), a doença de Crohn e infecções bacterianas e virais. Neste tipo de gastrite, a qual apresenta uma evolução lenta em indivíduos perfeitamente sadios sob outros aspectos, pode ocorrer sangramento ou úlceras. Ela é mais comum em indivíduos alcoolistas. A gastrite viral ou fúngica pode ocorrer em indivíduos com uma doença prolongada ou comprometimento do sistema imune.
A gastrite eosinofílica pode ser decorrente de uma reação alérgica à infestação por nematódeos. Neste tipo de gastrite, ocorre um acúmulo de eosinófilos (um tipo de leucócito) na parede gástrica. A gastrite atrófica ocorre quando anticorpos atacam o revestimento gástrico, fazendo com que ele se torne muito delgado e perca muitas ou todas as células produtoras de ácido e enzimas.
Essa condição normalmente afeta indivíduos idosos. Ela também tende a ocorrer naqueles que foram submetidos a uma remoção parcial do estômago (um procedimento denominado gastrectomia parcial). A gastrite atrófica pode causar anemia perniciosa, pois ela interfere na absorção de vitamina B12 proveniente do alimento. A doença de Ménétrier é uma forma de gastrite de causa desconhecida. Nesta doença, as paredes do estômago formam pregas grandes e espessas, as glândulas aumentam de tamanho e ocorre a formação de cistos com conteúdo líquido.
Aproximadamente 10% dos indivíduos com essa doença apresentam câncer do estômago. A gastrite de células plasmáticas é outra forma de gastrite de causa desconhecida. Nessa doença, ocorre um acúmulo de plasmócitos (um tipo de leucócito) na parede gástrica e em outros órgãos. A ingestão de substâncias corrosivas (p.ex., líquidos de limpeza doméstica) ou os altos níveis de radiação (p.ex., durante a radioterapia) também podem ser causas indutoras da gastrite.
Sintomas
Os sintomas variam, dependendo do tipo de gastrite. No entanto, o indivíduo com gastrite geralmente apresenta indigestão e desconforto na região abdominal superior. Na gastrite aguda por estresse, a doença subjacente, a lesão ou a queimadura normalmente mascara os sintomas gástricos. No entanto, o indivíduo pode apresentar um desconforto leve na região abdominal superior. Logo após um traumatismo, pode ocorrer a formação de pequenas equimoses no revestimento gástrico.
Em poucas horas, essas equimoses podem converter-se em úlceras. As úlceras e a gastrite podem desaparecer se o indivíduo se recuperar rapidamente do traumatismo. Contudo, quando isto não ocorre, as úlceras podem aumentar de tamanho e podem começar a sangrar, comumente dois a cinco dias após o traumatismo. O sangramento pode fazer com que as fezes tornem-se pretas, semelhantes ao alcatrão, e o líquido gástrico pode tornar-se vermelho ou, quando o sangramento for intenso, pode ocorrer queda da pressão arterial. A hemorragia pode ser maciça e fatal.
Os sintomas de gastrite erosiva crônica incluem a náusea leve e a dor na região abdominal superior. Entretanto, muitos indivíduos (p.ex., usuários crônicos de aspirina) não apresentam dor. Alguns podem apresentar sintomas semelhantes aos das úlceras, inclusive a dor quando o estômago encontra-se vazio. Se a gastrite acarretar úlceras gástricas hemorrágicas, os sintomas podem incluir a eliminação de fezes pretas e com aspecto de alcatrão (melena) ou o vômito de sangue (hematêmese) ou de sangue parcialmente digerido que se assemelha à borra de café.
Na gastrite eosinofílica, a dor abdominal e o vômito podem ser causados por uma estenose ou por uma obstrução da saída do estômago para o duodeno. Na doença de Ménétrier, o sintoma mais comum é a dor gástrica. A perda de apetite, a náusea, o vômito e a perda de peso são menos comuns. O sangramento gástrico é incomum. A retenção de líquido e o aumento de volume dos tecidos (edema) são causados pela perda de proteínas do revestimento gástrico inflamado. Essas proteínas perdidas misturam-se com o conteúdo gástrico e são eliminadas do organismo. Na gastrite de células plasmáticas, a dor abdominal e o vômito podem ocorrer concomitantemente com uma erupção cutânea e diarréia.
A gastrite por radioterapia causa dor, náusea e pirose em decorrência de inflamação e, algumas vezes, por causa da formação de úlceras gástricas. As úlceras podem causar perfuração da parede gástrica e o conteúdo gástrico pode passar para o interior da cavidade abdominal, causando uma peritonite (inflamação do revestimento abdominal) e uma dor intensa. A grave doença resultante, caracterizada pela rigidez abdominal, exige que o indivíduo seja imediatamente submetido a uma cirurgia. Raramente, após a radioterapia, a formação de cicatriz estreita a saída do estômago, causando dor abdominal e vômito. A radiação pode lesar o revestimento protetor do estômago e, por essa razão, as bactérias podem invadir a parede gástrica e causar uma forma súbita, grave e extremamente dolorosa de gastrite.
Diagnóstico
Os médicos suspeitam de gastrite quando o indivíduo apresenta dor na região abdominal superior acompanhada por náusea ou pirose. Se os sintomas persistirem, normalmente não há necessidade de realização de exames e o tratamento é iniciado baseando-se na causa mais provável. Se o médico tiver dúvidas a respeito do quadro apresentado pelo paciente, pode ser necessária a realização de um exame do estômago com o auxílio de um endoscópio (um tubo de fibra óptica introduzido pela boca).
Quando necessário, o médico realiza uma biópsia (obtendo uma amostra do revestimento interno do estômago para exame). Se a gastrite persistir ou recorrer, o médico deve investigar a sua causa (p.ex., uma infecção) e deve analisar a dieta do paciente, os medicamentos que ele vem utilizando e os hábitos relacionados ao consumo de bebidas alcoólicas. A gastrite bacteriana pode ser diagnosticada através de uma biópsia. Muitos indivíduos com gastrite bacteriana apresentam anticorpos contra a bactéria causadora e estes podem ser detectados através de exames de sangue.
Tratamento
Muitos médicos tratam a infecção por Helicobacter pylori quando ela causa sintomas. A infecção pode ser controlada e eliminada com a associação de bismuto e antibióticos (p.ex., amoxicilina e metronidazol). Algumas vezes, a eliminação do Helicobacter pylori do estômago pode ser difícil. A maioria dos indivíduos com gastrite aguda por estresse recuperam-se completamente quando a doença subjacente, a lesão ou o sangramento for controlado. Contudo, 2% dos indivíduos internados em unidades de terapia intensiva apresentam sangramento maciço devido a essa condição, o qual é freqüentemente fatal.
Por essa razão, os médicos tentam prevenir a gastrite aguda por estresse após uma doença grave, uma lesão importante ou queimaduras graves. Os antiácidos (os quais neutralizam o ácido gástrico) e os medicamentos antiulcerosos potentes (que reduzem ou interrompem a produção de ácido) são geralmente administrados após a cirurgia e, na maioria das unidades de terapia intensiva, eles são administrados para prevenir e tratar a gastrite aguda por estresse. Para os indivíduos com sangramento intenso devido a uma gastrite por estresse, uma ampla gama de tratamentos tem sido utilizada.
Contudo, poucos deles melhoram o prognóstico. O sangramento pode ser fatal. De fato, as transfusões de sangue podem piorar o sangramento. Os pontos hemorrágicos devem ser temporariamente vedados com a aplicação de calor durante a endoscopia. No entanto, caso a doença subjacente persista, o sangramento irá recomeçar. No caso de persistência do sangramento, a coagulação pode ser induzida no vaso sangüíneo adequado ou pode ser realizada a remoção total do estômago como uma medida de salvamento do paciente. A gastrite erosiva crônica pode ser tratada com antiácidos.
O indivíduo deve evitar determinados medicamentos (p.ex., aspirina e outros antiinflamatórios não esteróides) e alimentos irritantes. Os comprimidos revestidos de aspirina causam menos úlceras que a aspirina sem revestimento. O misoprostol pode reduzir o risco de úlceras causado por antiinflamatórios não-esteróides. Para o indivíduo com gastrite eosinofílica, pode ser necessária a administração de corticosteróides ou a realização de uma cirurgia para aliviar o bloqueio da saída gástrica.
A gastrite atrófica não tem cura. A maioria dos indivíduos com este distúrbio devem receber injeções de suplementação de vitamina B12. A doença de Ménétrier pode ser curada através da remoção do estômago (parcial ou total), mas não existe um tratamento medicamentoso que seja eficaz. A gastrite de células plasmáticas pode ser tratada com medicamentos anti-ulcerosos, os quais bloqueiam a secreção do ácido gástrico.
Úlcera Péptica
A úlcera péptica é uma ferida bem definida, redonda ou oval, causada porque o revestimento gástrico ou duodenal sofreu digestão ou erosão pelo ácido gástrico e sucos digestivos. Uma úlcera rasa é denominada erosão. A pepsina é uma enzima que atua em conjunto com o ácido clorídrico (produzido pelo revestimento gástrico) na digestão dos alimentos, especialmente das proteínas. As úlceras pépticas desenvolvem-se no revestimento do trato digestivo exposto ao ácido e às enzimas digestivas, principalmente o estômago e o duodeno. Os nomes das úlceras identificam as suas localizações anatômicas ou as circunstâncias nas quais essas lesões se desenvolveram.
As úlceras duodenais, o tipo mais comum de úlcera péptica, localizam-se no duodeno, nos primeiros centímetros do intestino delgado imediatamente após o estômago. As úlceras gástricas, menos comuns, localizam-se comumente ao ao longo da parte alta da curvatura do estômago. Se uma porção do estômago for removida cirurgicamente, pode ocorrer o desenvolvimento de úlceras marginais na área onde o estômago remanescente foi reconectado ao intestino. A regurgitação repetida do ácido gástrico para a porção inferior do esôfago pode causar inflamação (esofagite) e úlceras esofágicas. As úlceras que ocorrem devido ao estresse de uma doença grave, de queimaduras extensas ou de um traumatismo importante são denominadas úlceras de estresse.
Causas
Uma úlcera é formada quando ocorrem alterações dos mecanismos de defesa que protegem o duodeno ou o estômago contra o ácido gástrico (p.ex., alteração da quantidade de muco produzido). As causas das alterações desses mecanismos de defesa não são conhecidas. Praticamente todos os indivíduos produzem ácido gástrico, mas somente um em cada dez indivíduos apresenta úlceras. Pessoas diferentes produzem quantidades diferentes de ácido gástrico e o padrão individual de secreção tende a persistir durante toda a vida. De fato, os lactentes podem ser identificados como secretores do tipo baixo, médio ou alto.
Os secretores do tipo alto apresentam uma maior tendência a desenvolver úlceras pépticas que os secretores do tipo baixo. Entretanto, geralmente, os indivíduos com secreção abundante nunca desenvolvem úlceras e outros, com secreção baixa, o fazem. Obviamente, existem outros fatores envolvidos além da secreção de ácido gástrico. Muitos indivíduos com úlceras duodenais apresentam a bactéria Helicobacter pylori no seu estômago e essas bactérias são consideradas atualmente uma causa importante de úlceras pépticas. Ainda não se sabe com certeza como essas bactérias contribuem para o surgimento das úlceras.
No entanto, presume-se que elas poderiam interferir nas defesas normais contra o ácido gástrico ou poderiam produzir uma toxina que contribui para a formação das úlceras. As úlceras duodenais quase nunca são cancerosas. As úlceras gástricas diferem das duodenais pelo fato de tenderem a ocorrer mais tardiamente. Determinados medicamentos (particularmente a aspirina, o ibuprofeno e outros antiinflamatórios não-esteróides) causam erosões e úlceras gástrica especialmente em idosos. Essas erosões e úlceras tendem a cicatrizar quando as drogas são interrompidas e provavelmente não retornarão, exceto se o indivíduo recomeçar a utilizar algum desses medicamentos. Algumas úlceras gástricas cancerosas (malignas) também cicatrizam, tornando difícil diferenciá-las das úlceras gástricas não cancerosas, como aquelas causadas por determinados medicamentos.
Complicações das Úlceras Pépticas
A maioria das úlceras podem ser curadas sem maiores complicações. No entanto, em alguns casos, as úlceras pépticas podem evoluir para complicações potencialmente letais como, por exemplo, a penetração, a perfuração, a hemorragia e a obstrução.
Penetração
A úlcera pode atravessar a parede muscular do estômago ou do duodeno e penetrar num órgão maciço adjacente (p.ex., fígado ou pâncreas). Isto causa uma dor persistente, penetrante e intensa, a qual pode ser percebida fora da área envolvida (p.ex., as costas podem doer quando uma úlcera duodenal penetra no pâncreas). A dor pode aumentar com a mudança de posição. Se o tratamento medicamentoso não conseguir curar a úlcera, a cirurgia poderá ser necessária.
Perfuração
As úlceras da superfície da face anterior do duodeno ou, menos comumente, do estômago, podem atravessar a parede, criando uma abertura para a cavidade abdominal. A dor resultante é súbita, intensa e constante. Ela dissemina-se rapidamente por todo o abdômen. O indivíduo pode sentir dor em um ou em ambos os ombros e esta dor pode aumentar com a respiração profunda. A mudança de posição exacerba a dor e, por essa razão, o indivíduo freqüentemente tenta manter-se imóvel. À palpação, o abdômen é sensível e a sensibilidade aumenta quando o médico palpa profundamente e libera a pressão de forma súbita. (Os médicos denominam esse sintoma de “sensibilidade de rebote”.) Os sintomas podem ser menos intensos nos indivíduos idosos, naqueles que fazem uso de corticosteróides ou nos doentes graves. A febre indica infecção no abdômen. Se a condição não for tratada, o doente pode entrar em choque. Esta situação de emergência exige cirurgia imediata e a administração de antibióticos por via intravenosa.
Sangramento (hemorragia)
O sangramento é uma complicação comum das úlceras, mesmo quando elas são indolores. O vômito de sangue vermelho vivo ou de grumos de cor castanho-avermelhado de sangue parcialmente digerido (semelhante à borra de café) e a eliminação de fezes pretas ou sanguinolentas podem ser sintomas de uma úlcera hemorrágica. Este tipo de sangramento também pode ser decorrente de outros problemas gastrointestinais, mas o médico começa a sua investigação buscando a fonte de sangramento no estômago e no duodeno.
Excetuando-se quando o sangramento é maciço, o médico realiza uma endoscopia (exame utilizando um tubo de visualização flexível). Se for detectada uma úlcera hemorrágica, o endoscópio pode ser utilizado para cauterizá-la. Se a origem do sangramento não for detectada e este não for grave, o médico pode tratar o paciente com medicamentos antiulcerosos (p.ex., antagonistas H2 e antiácidos). Para que o trato gastrointestinal possa repousar, também pode ser realizada a administração de líquido intravenoso e o jejum por boca. Se o sangramento for maciço ou persistente, o médico pode usar o endoscópio para injetar uma substância que provoque a coagulação. Se essa medida não for bem sucedida, a cirurgia é necessária.
Obstrução
O edema de tecidos inflamados ao redor de uma úlcera ou a cicatrização decorrente da reativação de úlceras prévias podem provocar a estenose do duodeno. Um indivíduo com esse tipo de obstrução pode vomitar repetidamente, regurgitando freqüentemente grandes volumes de alimento ingeridos horas antes. A sensação de mal estar com o estômago incomumente cheio depois de ter se alimentado, a distensão abdominal e a falta de apetite são sintomas freqüentes de obstrução. Ao longo do tempo, o vômito pode causar perda de peso, desidratação e desequilíbrio dos minerais do organismo. Na maioria dos casos, o tratamento da úlcera alivia a obstrução, mas as obstruções graves podem exigir uma correção endoscópica ou cirúrgica.
Sintomas
A úlcera típica tende a cicatrizar e a recorrer. Os sintomas podem variar de acordo com a localização da úlcera e a idade do indivíduo. As crianças e os idosos podem não apresentar os sintomas habituais ou podem ser assintomáticos. Nesses casos, as úlceras são descobertas apenas quando ocorrem complicações. Apenas metade dos indivíduos com úlceras duodenais apresenta sintomas típicos: corrosão, queimação, dor na região, sensibilidade, uma sensação de vazio e fome. A dor tende a ocorrer quando o estômago encontra-se vazio. Geralmente, a úlcera não dói quando o indivíduo acorda, mas ela inicia no meio da manhã.
A dor é constante, de intensidade leve ou moderada e localiza-se em uma área específica, quase sempre logo abaixo do esterno. Geralmente, a ingestão de leite, a alimentação ou o uso de antiácidos alivia a dor. No entanto, ela normalmente retorna duas ou três horas mais tarde. É comum o indivíduo apresentar uma dor que o desperta do sono em torno de 1 ou 2 horas da madrugada. Com freqüência, a dor manifesta-se uma ou mais vezes por dia ao longo de uma ou mais semanas, podendo desaparecer sem tratamento.
Entretanto, a dor comumente recorre, freqüentemente nos dois primeiros anos e, ocasionalmente, após vários anos. Geralmente, os indivíduos desenvolvem padrões e, freqüentemente, aprendem pela experiência quando pode ocorrer uma recorrência (comumente na primavera e no outono e durante períodos de tensão). Os sintomas das úlceras gástricas freqüentemente não seguem o mesmo padrão das úlceras duodenais. A alimentação pode causar dor ao invés de aliviá-la.
As úlceras gástricas apresentam maior probabilidade de causar edema do tecido gástrico que se abre para o duodeno, o que pode impedir que o alimento saia facilmente do estômago. Isto pode causar distensão abdominal, náusea ou vômito após a alimentação. Na esofagite ou nas úlceras esofágicas, o indivíduo normalmente sente dor ao deglutir ou ao se deitar. Sintomas mais graves surgem quando ocorrem complicações de úlceras pépticas como, por exemplo, sangramento ou perfuração.
Diagnóstico
O médico pensa em úlcera quando alguém apresenta uma dor gástrica característica. Podem ser necessários alguns exames para o estabelecimento do diagnóstico, pois o câncer gástrico pode causar sintomas parecidos. Além disso, quando úlceras graves resistem ao tratamento (particularmente quando o paciente apresenta várias úlceras ou quando essas lesões encontram-se em locais incomuns), o médico pode suspeitar de outros distúrbios subjacentes que fazem com que o estômago produza ácido em excesso. Para ajudar no diagnóstico de úlceras e identificar a sua causa subjacente, o médico pode utilizar a endoscopia, estudos radiográficos contrastados, a análise gástrica e exames de sangue.
A endoscopia é um procedimento ambulatorial no qual o médico passa um tubo flexível e longo para visualização (endoscopia) através da boca e examina diretamente o interior do estômago. Como as úlceras são quase sempre visíveis através do endoscópio, muitos médicos utilizam endoscopia como primeiro procedimento diagnóstico. A endoscopia é mais confiável que as radiografias na detecção de úlceras duodenais e da parede posterior do estômago. Ela também é mais confiável quando o paciente já foi submetido a uma cirurgia gástrica.
No entanto, mesmo um endoscopista experiente pode deixar de detectar 5 a 10% das úlceras gástricas e duodenais. Com um endoscópio, o médico realiza uma biópsia (obtenção de amostras de tecido para exame ao microscópio) para determinar se uma determinada úlcera gástrica é cancerosa. O endoscópio também é utilizado para interromper o sangramento de uma úlcera. Os estudos radiográficos contrastados do estômago ou do duodeno, utilizando o bário, são úteis quando a endoscopia não revela uma úlcera.
Contudo, as radiografias podem não detectar até 20% das úlceras pépticas. A análise gástrica é um procedimento no qual é realizada a aspiração de líquido diretamente do estômago e do duodeno, o que permite a mensuração da quantidade de ácido. Esse procedimento é efetuado apenas quando as úlceras são graves ou recorrentes ou se uma cirurgia estiver programada. Os exames de sangue não conseguem detectar uma úlcera, mas o hemograma pode revelar a presença de uma anemia decorrente de uma úlcera hemorrágica. Outros exames de sangue podem detectar a presença do Helicobacter pylori.
Tratamento
Um aspecto do tratamento de úlceras duodenais ou gástricas é a neutralização ou a diminuição da acidez gástrica. Este processo começa com a eliminação dos possíveis irritantes gástricos (p.ex., antiinflamatórios não-esteróides, álcool e nicotina). Apesar das dietas pastosas serem recomendadas para o tratamento de úlceras, não existem evidências convincentes que apóiem a crença de que essas dietas aceleram a cicatrização ou evitam o seu retorno. Não obstante, os indivíduos devem evitar alimentos que parecem piorar a dor ou a distensão abdominal.
Antiácidos
Os antiácidos aliviam os sintomas, promovem a cicatrização e diminuem o número de recorrências das úlceras. A maioria dos antiácidos podem ser comprados sem necessidade de prescrição médica. A capacidade de um antiácido de neutralizar o ácido gástrico varia de acordo com a quantidade ingerida, com o indivíduo e com o momento em que ele ele é ingerido. O sabor de um antiácido, seu efeito sobre os movimentos intestinais, seu custo e sua eficácia são fatores que determinam a escolha do antiácido. Os antiácidos são apresentados em comprimidos ou soluções.
Os comprimidos podem ser mais convenientes, mas eles não são tão eficazes quanto os líquidos. Os antiácidos absorvíveis neutralizam rápida e completamente o ácido gástrico. O bicarbonato de sódio e o carbonato de cálcio, os antiácidos mais fortes, podem ser tomados de vez em quando para se obter um alívio de curto prazo. Como esses medicamentos são absorvidos pela corrente sangüínea, o uso contínuo pode alterar o equilíbrio ácido-básico do sangue, causando alcalose (a síndrome do leite-alcalino).
Por essa razão, esses antiácidos somente devem ser utilizados em grandes quantidades durante poucos dias. Os sintomas da alcalose incluem a náusea, a cefaléia e a fraqueza. No entanto, esses sintomas podem ser causados por vários outros distúrbios. Os antiácidos não-absorvíveis são preferíveis por causarem menos efeitos colaterais, sobretudo por eles não causarem alcalose. Eles combinam-se com o ácido gástrico para formar compostos que permanecem no estômago, reduzindo a atividade atividade do suco digestivo e aliviando os sintomas das úlceras sem causar alcalose. Entretanto, esses antiácidos podem interferir na absorção de outros medicamentos (p.ex., tetraciclina, digoxina e ferro) para o interior da corrente sangüínea.
O hidróxido de alumínio é um antiácido relativamente seguro e comumente utilizado. Contudo, o alumínio pode ligar-se ao fosfato no trato gastrointestinal, reduzindo os níveis sangüíneos de fosfato e causando perda de apetite e fraqueza. O risco desses efeitos colaterais é maior em indivíduos alcoolistas e naqueles com doenças renais, inclusive aqueles submetidos à diálise. O hidróxido de alumínio também pode causar constipação. O hidróxido de magnésio é um antiácido mais eficaz que o hidróxido de alumínio. Geralmente, quando a dosagem é de uma a duas colheres de sopa, quatro vezes ao dia, a evacuação permanece regular. Uma dosagem superior a quatro colheres causa diarréia. Como pequenas quantidades de magnésio são absorvidas para o interior da corrente sangüínea, os indivíduos com doença renal devem tomar pequenas doses. Muitos antiácidos contém tanto o hidróxido de alumínio quanto o hidróxido de magnésio.
Medicamentos Anti-Ulcerosos
As úlceras comumente são tratadas por pelo menos seis semanas com medicamentos que reduzem a liberação de ácido no estômago e no duodeno. Qualquer um dos vários medicamentos anti-ulcerosos pode neutralizar ou reduzir o ácido gástrico e aliviar os sintomas, geralmente em poucos dias. Se os sintomas não desaparecerem totalmente ou se eles retornarem quando o medicamento for interrompido, outros exames normalmente são realizados. O sucralfato pode atuar formando uma capa protetora na base de uma úlcera para favorecer a cura. O sucralfato é eficaz no tratamento de úlceras pépticas e é uma alternativa razoável aos antiácidos. Ele é tomado três ou quatro vezes por dia, não é absorvido pela corrente sangüínea e, conseqüentemente, seus efeitos colaterais são poucos.
Contudo, o sucralfato pode causar constipação. Os antagonistas H2 (cimetidina, ranitidina, famotidina e nizatidina) promovem a cicatrização da úlcera através da redução da quantidade de ácido e de enzimas digestivas no estômago e no duodeno. Esses medicamentos altamente eficazes são tomados apenas uma ou duas vezes ao dia. Em geral, eles causam poucos efeitos colaterais sérios e vários deles podem ser adquiridos sem prescrição médica. Contudo, a cimetidina pode causar um aumento de volume reversível das mamas em homens. Menos comumente, ela pode causar impotência em homens que tomam doses altas durante longos períodos.
Em menos de 1% dos indivíduos tratados com cimetidina, foram relatados casos de alterações mentais (especialmente em idosos), diarréia, erupção cutânea, febre e dores musculares. Quando um indivíduo que faz uso de cimetidina apresenta qualquer um desses efeitos colaterais, a substituição por um outro antagonista H2 pode solucionar o problema. Como a cimetidina pode interferir na eliminação de certas drogas do organismo (p.ex., a teofilina utilizada no tratamento da asma, o warfarin no tratamento de distúrbios da coagulação sangüínea e a fenitoína no tratamento de crises convulsivas), o usuário deve notificar ao seu médico o fato de estar utilizando a cimetidina.
O omeprazol e o lansoprazol são drogas muito potentes que inibem a produção das enzimas necessárias para o estômago produzir ácido. Esses medicamentos podem inibir completamente a secreção ácida e têm efeitos prolongados. Eles promovem a cicatrização em uma maior porcentagem de pacientes em um tempo menor que os antagonistas H2. Eles são particularmente úteis no tratamento de indivíduos com esofagite com ou sem úlceras esofágicas ou de outros distúrbios que afetam a secreção gástrica ácida (p.ex., como a síndrome de Zollinger-Ellison). Os antibióticos estão sendo cada vez mais utilizados quando a bactéria Helicobacter pylori é a principal causa subjacente de úlceras.
O tratamento consiste na administração de um ou mais antibióticos e de um medicamento que reduz ou neutraliza o ácido gástrico. As combinações mais comumente utilizadas são a de subsalicilato de bismuto (droga similar ao sucralfato) com tetraciclina e metronidazol ou amoxicilina. A combinação do omeprazol com um antibiótico também é eficaz. Esse tratamento pode aliviar os sintomas da úlcera, mesmo quando a úlcera revelou ser resistente a tratamentos anteriores ou apresentou recorrências repetidas.
O misoprostol pode ser utilizado para prevenir as úlceras gástricas causadas por antiinflamatórios não-esteróides. Não existe uma concordância médica relativa a todas as circunstâncias específicas em que o misoprostol deve ser utilizado. Contudo, a maioria concorda que esse medicamento é útil para algumas pessoas com artrite e que estão tomando doses altas de antiinflamatórios não-esteróides. O misoprostol não é utilizado em todos esses pacientes, pois ele causa diarréia em cerca de 30% dos usuários e apenas cerca de 10 a 15% dos que tomam doses elevadas de antiinflamatórios não-esteróides apresentam úlceras pépticas.
Cirurgia
A cirurgia para a úlcera raramente é necessária, pois o tratamento medicamentoso é muito eficaz. A cirurgia é utilizada basicamente para tratar complicações de uma úlcera péptica como, por exemplo, uma perfuração, uma obstrução não responsiva ao tratamento medicamentoso ou recorrente, dois ou mais episódios importantes de úlceras hemorrágicas, uma úlcera gástrica sob suspeita de ser cancerosa ou recorrências graves ou freqüentes de úlceras pépticas. Várias técnicas cirúrgicas diferentes podem ser utilizadas no tratamento desses problemas. Entretanto, as úlceras podem recorrer após a cirurgia e cada procedimento em si pode causar problemas como, por exemplo, perda de peso, má digestão e anemia.
______________________________
Distúrbios do Ânus e do Reto
O ânus é a abertura existente na extremidade distal do trato gastrointestinal através do qual os dejetos (fezes) são eliminados do organismo. O reto é a porção do trato digestivo localizada acima do ânus onde as fezes são mantidas antes de serem eliminadas do organismo através do ânus. O revestimento retal consiste em um tecido brilhante e de cor laranja escuro, o qual contém glândulas mucosas muito semelhante ao revestimento mucoso do restante do intestino. O ânus é formado parcialmente a partir das camadas superficiais do corpo, incluindo a pele, e parcialmente pelo intestino.
O revestimento retal é relativamente insensível à dor, mas os. nervos do ânus e da pele externa vizinha são muito sensíveis à dor. As veias do ânus drenam tanto na veia porta, a qual vai ao fígado, quanto na circulação geral. Os vasos linfáticos do reto drenam para o intestino grosso e os do ânus, para os linfonodos da região inguinal. Um anel muscular (esfíncter anal) mantém o ânus fechado. Esse esfíncter é controlado de forma inconsciente pelo sistema nervoso autônomo. No entanto, a porção inferior do esfíncter pode ser relaxada ou contraída voluntariamente. Para diagnosticar distúrbios do ânus e do reto, o médico examina a pele ao redor do ânus, verificando a presença de qualquer anormalidade. Com um dedo enluvado, o médico examina o reto do homem ou o reto e a vagina da mulher.
Em seguida, ele observa o interior do ânus e do reto com um tubo de visualização curto e rígido (anoscópio). Também pode ser utilizado um tubo rígido de visualização com15 a 25 cm de comprimento (proctoscópio). Em seguida, o médico pode utilizar um sigmoidoscópio, um tubo flexível mais longo, para observar o intestino grosso até uma distância de 60 cm a partir do ânus. Se a área interna ou vizinha ao ânus estiver dolorosa, pode ser administrada uma anestesia local, regional ou mesmo geral antes da sigmoidoscopia (exame realizado com o auxílio de um sigmoidoscópio). Algumas vezes, o indivíduo é submetido a um enema evacuador antes da sigmoidoscopia. Durante a sigmoidoscopia, podem ser realizadas coletas de amostras de tecidos e de esfregaços de secreções para o exame microscópico e cultura. Um estudo contrastado com bário também pode ser realizado.
Hemorróidas
São tecidos edemaciados que contêm veias e que estão localizados nas paredes do reto e do ânus. As hemorróidas podem inflamar, desenvolver um coágulo sangüíneo (trombo), sangrar ou podem tornar-se dilatadas e protuberantes. As hemorróidas que permanecem no ânus são denominadas hemorróidas internas e aquelas que se projetam para fora do ânus são denominadas hemorróidas externas. Elas podem ser decorrentes do esforço repetido para evacuar e a constipação pode fazer com que o esforço seja maior. As hepatopatias (doenças do fígado) aumentam a pressão sangüínea na veia porta e, algumas vezes, acarretam a formação de hemorróidas.
Sintomas e Diagnóstico
Pode ocorrer sangramento, comumente após uma evacuação, produzindo fezes com estrias de sangue ou manchando o papel higiênico. O sangue pode tornar a água do vaso sanitário vermelha. Entretanto, a quantidade de sangue normalmente é pequena e as hemorróidas raramente acarretam uma perda sangüínea importante ou anemia. Quando elas protruem do ânus podem ter que ser reduzidas (colocadas no lugar) delicadamente com um dedo ou elas podem reduzir espontaneamente.
Uma hemorróida pode aumentar de volume e ficar dolorida quando a sua superfície é friccionada com vigor ou quando ocorre a formação de um coágulo sangüíneo em seu interior. Menos comumente, as hemorróidas podem secretar muco e produzem uma sensação de que o reto não foi totalmente esvaziado. O prurido (coceira) anal não é um sintoma de hemorróidas, mas ele pode ocorrer devido à dificuldade de limpeza da região. O médico pode diagnosticar imediatamente as hemorróidas dolorosas e aumentadas de volume através do exame anal e retal. A anoscopia e a sigmoidoscopia auxiliam o médico a definir se o indivíduo apresenta uma condição mais grave como, por exemplo, um tumor.
Tratamento
Normalmente, as hemorróidas não exigem tratamento, exceto quando produzem sintomas. O uso de emolientes fecais ou de psílio pode aliviar a constipação e o esforço para evacuar que a acompanha. As hemorróidas sangrantes são tratadas com uma injeção de uma substância que produz obstrução das veias com tecido cicatricial. Este procedimento é denominado escleroterapia. As hemorróidas internas de grande volume e as que não respondem à escleroterapia são ligadas com faixas elásticas.
O procedimento, chamado ligadura elástica, acarreta a atrofia da hemorróida e seu desprendimento sem dor. O tratamento é aplicado a apenas uma hemorróida por vez, com intervalos de duas ou mais semanas. Podem ser necessários três a seis tratamentos. As hemorróidas também podem ser destruídas com a utilização de um laser (destruição a laser), de raios infravermelhos (fotocoagulação por infravermelho) ou de corrente elétrica (eletrocoagulação). Se outros tratamentos falharem, pode ser realizada uma cirurgia.
Quando uma hemorróida com um coágulo sangüíneo causa dor, ela é tratada com banhos de assento quentes (banhos no qual o indivíduo senta na água aquecida), pomadas anestésicas de uso local ou compressas de hamamélis. A dor e o edema normalmente diminuem após um breve período e os coágulos desaparecem em quatro a seis semanas. Alternativamente, o médico pode seccionar a veia e remover o coágulo, em uma tentativa de aliviar rapidamente a dor.
Fissura Anal
A fissura anal (fissura in ano, úlcera anal) é uma laceração ou uma úlcera no revestimento do ânus. As fissuras anais geralmente são devidas a uma lesão causada pela evacuação difícil ou volumosa. As fissuras fazem com que o esfíncter entre em espasmo, o que pode impedir a cura. As fissuras causam dor e sangramento durante ou logo após a evacuação. A dor dura vários minutos ou várias horas e, em seguida, desaparece até a próxima evacuação. O médico diagnostica uma fissura através do exame da região anal.
Tratamento
Um emoliente fecal ou o psílio pode reduzir a lesão causada por evacuações difíceis, uma vez que eles lubrificam e suavizam a porção inferior do reto. Os supositórios lubrificantes também são úteis. O banho de assento com água morna por 10 a 15 minutos após cada evacuação reduz o desconforto e ajuda a aumentar o fluxo sangüíneo, o que facilita a cicatrização. Quando essas medidas simples fracassam, a cirurgia geralmente é necessária.
Abcesso Anorretal
O abcesso anorretal é o acúmulo de pus causado por bactérias que invadem o espaço localizado em torno do ânus e do reto. Os abcessos localizados imediatamente sob a pele podem apresentar edema, rubor, sensibilidade e dor intensa. Freqüentemente, o médico pode ver um abcesso na pele ao redor do ânus. Com os dedos enluvados, ele pode sentir um aumento de volume doloroso no reto, mesmo quando não observa qualquer aumento de volume externo. Os abcessos localizados em regiões mais altas do reto podem não causar sintomas retais, mas podem produzir febre e dor na região abdominal inferior.
Tratamento
Tratamento Os antibióticos têm pouca utilidade, exceto nos indivíduos que apresentam febre, diabetes ou uma infecção em qualquer outra região do organismo. Normalmente, o tratamento consiste na injeção de um anestésico local, na incisão do abcesso e na drenagem do pus. Algumas vezes, o indivíduo é hospitalizado e submetido à anestesia geral antes do médico drenar o abcesso. Após todo o pus ser drenado, pode ocorrer a formação de um trajeto anormal até a pele (fístula anorretal).
Fístula Anorretal
A fístula anorretal (fístula in ano) é um trajeto anormal desde o ânus ou do reto até a pele próxima ao ânus, ainda que, ocasionalmente, ele possa ir até outro órgão (p.ex., vagina). A maioria das fístulas começa em uma glândula profunda da parede do ânus ou do reto. Algumas vezes, as fístulas são resultantes da drenagem de um abcesso anorretal, mas, freqüentemente, a sua causa não pode ser identificada.
As fístulas são mais comuns entre os indivíduos com doença de Crohn ou tuberculose. Elas também ocorrem em indivíduos com diverticulite, câncer ou uma lesão anal ou retal. Uma fístula em um lactente normalmente é um defeito congênito e esse tipo de fístula é mais comum em meninas que em meninos. As fístulas que conectam o reto à vagina podem ser devidas à radioterapia, ao câncer, à doença de Crohn ou a alguma lesão materna durante o trabalho de parto.
Sintomas e Diagnóstico
A fístula pode ser dolorosa ou ela pode secretar pus. Geralmente, o médico pode observar uma ou mais aberturas de uma fístula ou pode sentir a fístula abaixo da superfície. Uma sonda pode ser passada para se determinar a sua profundidade e direção. Com o auxílio de um anuscópio inserido no reto e realizando a exploração com uma sonda, o médico pode localizar a abertura interna. O exame com o auxílio de um sigmoidoscópio auxilia o médico a determinar se o problema está sendo causado por um câncer, pela doença de Crohn ou por um outro distúrbio.
Tratamento
O único tratamento eficaz é a cirurgia (fistulotomia), durante a qual o esfíncter pode ser parcialmente seccionado. Se for realizada uma secção excessiva do esfíncter, o indivíduo pode apresentar dificuldade para controlar a evacuação. Se o paciente apresentar diarréia, colite ulcerativa ativa ou doença de Crohn ativa, doenças que podem retardar a cicatrização, a cirurgia normalmente não é realizada.
Proctite
A proctite é a inflamação do revestimento interno do reto (mucosa retal). Na proctite ulcerativa, uma forma comum de proctite, ocorre a formação de úlceras no revestimento retal inflamado. O distúrbio pode afetar 2,5 a 10 cm da porção inferior do reto. Alguns casos respondem prontamente ao tratamento, enquanto outros persistem ou recorrem, exigindo um tratamento prolongado. Alguns casos acabam evoluindo para uma colite ulcerativa. A proctite, a qual vem se tornando cada vez mais comum, possui várias causas.
Ela pode ser decorrente da doença de Crohn ou da colite ulcerativa. Ela também pode ser resultado de uma doença sexualmente transmitida (p.ex., blenorragia (gonorréia), sífilis, infecção por Chlamydia trachomatis, herpes simples ou infecção por citomegalovírus), especialmente em homossexuais do sexo masculino.
Qualquer pessoa com um comprometimento do sistema imune também apresenta maior risco de proctite, especialmente devido a infecções causadas pelo vírus do herpes simples ou pelo citomegalovírus. A proctite pode ser causada por uma bactéria específica (p.ex., Salmonella) ou pelo uso de um antibiótico que destrói as bactérias intestinais normais, permitindo que outras bactérias cresçam em seu lugar. Outra causa de proctite é a radioterapia sobre o reto ou em suas adjacências.
Sintomas e Diagnóstico
Tipicamente, a proctite causa um sangramento indolor ou a eliminação de muco através do reto. Quando a causa é a blenorragia, o herpes simples ou o citomegalovírus, o ânus e o reto podem ser intensamente dolorosos. Para estabelecer o diagnóstico, o médico examina o interior do reto com o auxílio de um proctoscópio ou de um sigmoidoscópio e coleta uma amostra de tecido do revestimento interno do reto para exame. O laboratório pode identificar bactérias, fungos ou vírus que podem estar causando a proctite. O médico também pode examinar outras áreas do intestino utilizando um colonoscópio ou estudos radiográficos contrastados com bário..
Tratamento
Os antibióticos constituem o melhor tratamento para a proctite causada por uma infecção bacteriana específica. Quando a doença é causada pelo uso de um antibiótico que destrói as bactérias intestinais normais, o metronidazol ou a vancomicina deve destruir as bactérias nocivas que substituíram as normais. Quando a causa é a radioterapia ou quando sua causa é desconhecida, o alívio pode ser obtido com a administração de um corticosteróide (p.ex., hidrocortisona) e de mesalamina, um outro medicamento antiinflamatório.
Esses dois medicamentos podem ser administrados sob a forma de enema ou de supositório. A cortisona, um tipo de corticosteróide, encontra-se disponível sob a forma de uma espuma que pode ser introduzida no reto com o auxílio de uma seringa especial. Concomitantemente, a sulfasalazina ou uma droga similar pode ser administrada pela via oral. Quando esses tipos de terapia não reduzem a inflamação, a administração de corticosteróides pela via oral pode ser útil.
Doença Pilonidal
A doença pilonidal é uma infecção causada por um pêlo que lesa a pele da região superior do sulco interglúteo (divisão entre as nádegas). O abcesso pilonidal é o acúmulo de pus no local da infecção. O cisto pilonidal é uma ferida com drenagem crônica de pus nesse local. Normalmente, a doença pilonidal ocorre em homens brancos jovens e hirsutos. Para diferenciá- la de outras infecções, o médico verifica a presença de depressões (pequenos orifícios na área infectada ou próximos a ela). Um cisto pilonidal pode causar dor e edema. Geralmente, um abcesso pilonidal deve ser seccionado e drenado por um médico. Normalmente, o cisto pilonidal deve ser removido cirurgicamente.
Prolapso Retal
O prolapso retal é uma protrusão do reto através do ânus. O prolapso retal produz inversão do reto, de modo que o revestimento interno torna-se visível como uma projeção digitiforme vermelhoescura e úmida, projetando-se através do ânus. Freqüentemente, lactentes normais apresentam um prolapso temporário somente do revestimento do ânus (mucosa), provavelmente quando ele faz força para evacuar e raramente ele é grave. Nos adultos, o prolapso do revestimento do reto tende a persistir e pode piorar, de modo que uma maior parte do reto protrui. A procidência é o prolapso total do reto.
Ela ocorre mais freqüentemente em mulheres com mais de sessenta anos de idade. Para determinar a extensão de um prolapso, o médico examina a área com o paciente em pé ou agachado e enquanto ela faz esforço como se fosse evacuar. Palpando o esfíncter anal com um dedo enluvado, o médico comumente detecta uma redução do tônus muscular. A sigmoidoscopia e o estudo radiológico do intestino grosso com enema baritado podem revelar a doença subjacente como, por exemplo, uma doença que afeta os nervos que inervam o esfíncter.
Tratamento
Nos lactentes e crianças, um emoliente fecal (laxante) evita que sejam realizados esforços para evacuar. O enfaixamento das nádegas entre as evacuações normalmente auxilia na cura espontânea do prolapso. Nos adultos, a cirurgia é necessária para corrigir o problema. A cirurgia freqüentemente cura a procidência. Durante um tipo de cirurgia abdominal, o reto é elevado, tracionado para trás e fixado ao sacro. Em um outro tipo de cirurgia, um segmento do reto é removido. Para os pacientes muito debilitados para serem submetidos a uma cirurgia (em virtude da idade ou do mau estado de saúde), um anel de metal ou de plástico pode ser colocado em torno do esfíncter. Este procedimento é denominado técnica de Thiersch.
Prorido Anal
O prurido (coceira) da pele em torno do ânus pode ser devido a muitas causas:
Distúrbios cutâneos (p.ex., psoríase e dermatite atópica)
Reações alérgicas (p.ex., dermatite de contato causada por preparações anestésicas aplicadas sobre a pele, várias pomadas ou substâncias químicas contidas no sabonete)
Certos alimentos (p.ex., condimentos, frutas cítricas, café, cerveja e refrigerantes do tipo cola) e comprimidos de vitamina C
Microrganismos (p.ex., fungos e bactérias)
Infestação por parasitas (p.ex., oxiúros) e, menos comumente, infestação por sarna (escabiose) ou piolhos (pediculose)
Antibióticos, especialmente a tetraciclina
Doenças como, por exemplo, o diabetes ou doenças hepáticas, distúrbios anais (p.ex., acrocórdons, criptite, fístulas secretantes) e cânceres (p.ex., doença de Bowen)
Higiene deficiente, o que permite que as fezes irritem a pele, ou o uso abusivo de sabonete e a fricção excessiva
Calor e sudorese excessivos, devidos ao uso de de meias-calças e roupas íntimas apertadas (especialmente as que não são de algodão), à obesidade ou ao tempo quente
Ciclo ansiedade-prurido-ansiedade Os indivíduos com hemorróidas externas volumosas podem apresentar prurido devido à dificuldade de manutenção da área limpa.
Tratamento
Após a evacuação, a região anal deve ser limpa com algodão hidrófilo umedecido com água aquecida. O uso freqüente de talco para bebês ou de amido de milho combate a umidade. Os cremes de corticosteróides, os cremes antifúngicos (p.ex., de miconazol) ou os supositórios emolientes também podem ser úteis. Os alimentos que podem causar prurido anal devem ser evitados durante algum tempo, para se verificar se o quadro melhora. A roupa deve ser confortável (larga) e a roupa de cama deve ser limpa e leve. No caso do problema não melhorar e se o médico suspeitar de câncer, deve ser realizada a coleta de uma amostra de pele para exame.
Corpos Estranhos
Objetos engolidos (p.ex., palitos de dentes, ossos de galinha ou espinhas de peixe), cálculos biliares ou uma massa de fezes duras podem permanecer alojados na junção entre o ânus e o reto. Além disso, objetos podem ser inseridos intencionalmente. Cânulas de enema, termômetros e objetos inseridos para a estimulação sexual podem ficar alojados no reto. Esses objetos maiores comumente alojam-se no terço médio do reto.
Uma dor súbita e intensa durante a evacuação sugere a presença de um corpo estranho, quase sempre na junção anorretal, o qual está penetrando no revestimento interno do reto ou do ânus. Outros sintomas dependerão do tamanho e da forma do objeto, do seu tempo de permanência no local e se ele causou infecção ou perfuração. O médico pode sentir o objeto ao examinar o local com um dedo enluvado. Para certificar-se que não houve perfuração do intestino grosso, pode ser necessária a realização de uma investigação abdominal, de uma sigmoidoscopia e de radiografias.
Tratamento
Se o médico conseguir palpar o objeto, um anestésico local normalmente é injetado sob a pele e o revestimento do ânus para tornar a área insensível. O ânus pode então ser dilatado com um espéculo retal e o objeto é pinçado e removido. Os movimentos naturais da parede do intestino grosso (peristaltismo) geralmente fazem com que o corpo estranho desça, permitindo a sua remoção.
Ocasionalmente, quando o médico não consegue palpar o objeto ou quando o objeto não pode ser removido através do reto, a cirurgia exploradora é necessária. O indivíduo é submetido a uma anestesia regional ou geral, de modo que o objeto possa ser delicadamente movido em direção ao ânus ou que o intestino grosso possa ser aberto para a remoção do objeto. Após a remoção, o médico realiza uma sigmoidoscopia para verificar se houve perfuração ou qualquer outro tipo de lesão retal.
_________________________________________
O pâncreas é uma glândula em forma de folha, com aproximadamente 12,5 centímetros de comprimento. Ele é circundado pela borda inferior do estômago e pela parede do duodeno (a primeira porção do intestino delgado que se conecta ao estômago). O pâncreas possui duas funções principais: a secreção de um líquido que contém enzimas digestivas para o interior do duodeno e a secreção dos hormônios insulina e glucagon, os quais são necessários para metabolizar o açúcar, para a corrente sangüínea.
Esse órgão também secreta grandes quantidades de bicarbonato de sódio para o duodeno, o qual neutraliza o ácido proveniente do estômago. Essa secreção de bicarbonato de sódio flui através de um ducto coletor que avança ao longo do centro do pâncreas (ducto pancreático). Em seguida, esse ducto unese ao ducto biliar comum (proveniente da vesícula biliar e do fígado) para formar a ampola de Vater, a qual desemboca no duodeno ao nível do esfíncter de Oddi.
Pancreatite Aguda
A pancreatite aguda é uma inflamação aguda do pâncreas que pode ser leve ou letal.
Normalmente, o pâncreas secreta suco pancreático através do ducto pancreático ao duodeno. Esse suco contém enzimas digestivas em uma forma inativa e um inibidor que inativa qualquer enzima que é ativada no seu percurso até o duodeno. A obstrução do ducto pancreático (p.ex., por um cálculo biliar alojado no esfíncter de Oddi) interrompe o fluxo do suco pancreático. Geralmente, a obstrução é temporária e causa um dano limitado, o qual é logo reparado. Entretanto, quando a obstrução persiste, ocorre um acúmulo de enzimas ativadas no pâncreas, as quais suplantam a capacidade do inibidor e começam a digerir as células do pâncreas, causando uma grave inflamação.
A lesão pancreática pode permitir que as enzimas extravasem e penetrem na corrente sangüínea ou na cavidade abdominal, onde elas causam irritação e inflamação do revestimento da cavidade abdominal (peritonite) ou de outros órgãos. A parte do pâncreas que produz hormônios, especialmente a insulina, tende a não ser lesada ou afetada.
Os cálculos biliares e o alcoolismo são responsáveis por aproximadamente 80% das internações hospitalares devido à pancreatite aguda. As mulheres apresentam pancreatite aguda causada por cálculos biliares cerca de 1,5 vezes mais freqüentemente que os homens, enquanto que os homens apresentam pancreatite alcoólica seis vezes mais que as mulheres.
Os cálculos biliares que causam a pancreatite aguda podem ficar retidos no esfíncter de Oddi durante algum tempo, bloqueando a abertura do ducto pancreático, mas a maioria dos cálculos biliares passa para o trato intestinal. O consumo diário de mais de 120 ml de álcool durante vários anos pode provocar a obstrução dos pequenos dúctulos pancreáticos que drenam para o ducto pancreático, desencadeando finalmente a pancreatite aguda. Uma crise de pancreatite pode ser desencadeada por um consumo excessivo de álcool ou por uma refeição copiosa. Existem muitos outros distúrbios que podem causar uma pancreatite aguda.
Sintomas
Quase todos os indivíduos com pancreatite aguda apresentam uma dor abdominal intensa, na zona superior do abdômen médio, abaixo do esterno. Freqüentemente, a dor irradia para as costas. Raramente, a dor é sentida primeiramente na região abdominal inferior. Normalmente, a dor tem um início súbito e atinge a intensidade máxima em minutos, é constante e intensa, é do tipo penetrante e dura vários dias. Comumente, mesmo doses elevadas de um narcótico injetável não provêem alívio completo.
A tosse, os movimentos vigorosos e a respiração profunda pioram a dor. A posição sentada ereta e a inclinação para frente podem prover algum alívio. A maioria dos indivíduos sente náusea e tem que vomitar, algumas vezes chegando a a presentar vômito seco, isto é, vômito sem eliminação de qualquer conteúdo.
Alguns indivíduos, sobretudo aqueles que apresentam pancreatite alcoólica aguda, podem jamais apresentar qualquer sintoma além de uma dor moderada. Outros sentemse muito mal. Eles apresentam um aspecto enfermo, apresentam uma sudorese excessiva, um aumento da freqüência de pulso (100 a 140 batimentos por minuto) e uma respiração superficial e rápida. A inflamação dos pulmões pode contribuir para a respiração rápida.
Inicialmente, a temperatura corpórea pode ser normal, mas ela aumenta em algumas horas para 37,7° a 38,3°C. A pressão arterial pode estar elevada ou baixa, mas ela tende a cair quando o indivíduo fica em pé, provocando desmaio. À medida que a doença evolui, os indivíduos tendem a perder contato com o meio ambiente. Alguns tornamse quase inconscientes. Ocasionalmente, a esclera (o branco dos olhos) adquire uma coloração amarelada.
Um em cada cinco indivíduos com pancreatite aguda apresenta aumento de volume na região abdominal superior. Esse aumento de volume pode ocorrer devido à interrupção do movimento do conteúdo gástrico e intestinal (uma condição denominada íleo paralítico) ou porque o pâncreas inflamado aumenta de volume e empurra o estômago para frente. Além disso, pode ocorrer acúmulo de líquido no interior da cavidade abdominal (uma condição denominada ascite).
Na pancreatite aguda grave (pancreatite necrotisante), a pressão arterial pode cair e pode levar ao choque. A pancreatite aguda grave é potencialmente letal.
Diagnóstico
A dor abdominal característica faz com que o médico suspeite de pancreatite aguda, principalmente em um indivíduo com uma colecistopatia (doença da vesícula biliar) ou que é alcoolista. Ao exame, o médico freqüentemente observa rigidez da musculatura abdominal. Durante a ausculta abdominal, realizada com o auxílio de um estetoscópio, ele pode observar uma redução dos ruídos intestinais.
Nenhum exame de sangue isoladamente estabelece o diagnóstico de pancreatite aguda, mas alguns exames o confirmam. Normalmente, os níveis séricos de duas enzimas produzidas pelo pâncreas (a amilase e a lipase) aumentam no primeiro dia da doença. No entanto, elas retornam ao normal após três a sete dias. Contudo, algumas vezes, os níveis dessas enzimas não aumentam em decorrência de uma destruição extensa do pâncreas ocorrida em episódios anteriores de pancreatite, restando poucas células para a liberação das enzimas. Os indivíduos com pancreatite aguda grave freqüentemente possuem menos eritrócitos (glóbulos vermelhos) do que o normal por causa de hemorrágias pancreáticas ou abdominais.
As radiografias abdominais padrões podem revelar uma dilatação de alças intestinais ou, raramente, um ou mais cálculos biliares. A ultrasonografia pode mostrar a presença de cálculos biliares na vesícula biliar e, às vezes, no ducto biliar comum. Além disso, ela pode detectar o aumento de volume do pâncreas.
A tomografia computadorizada (TC) é particularmente útil na detecção de alterações do tamanho do pâncreas e é utilizada em casos graves ou naqueles que apresentam complicações, como, por exemplo, uma pressão arterial extremamente baixa. Como as imagens são muito nítidas, a tomografia computadorizada ajuda o médico a estabelecer um diagnóstico preciso.
Na pancreatite aguda grave, a tomografia computadorizada ajuda a determinar o prognóstico. Quando a TC indica que o pâncreas está apenas discretamente aumentado de volume, o prognóstico é excelente. Por outro lado, se ela revelar grandes áreas de destruição no pâncreas, o prognóstico não é tão bom.
A colangiopancreatografia retrógrada endoscópica (uma técnica radiográfica que revela a estrutura do ducto biliar comum e do ducto pancreático) normalmente é realizada somente quando a causa suspeita da pancreatite é um cálculo biliar alojado no ducto biliar comum. O médico passa um endoscópio através da boca do paciente até o intestino delgado, onde está localizado o esfíncter de Oddi. A seguir, ele injeta um contraste radiopaco (visível nas radiografias) nos ductos. Se as radiografias revelarem a persença de um cálculo biliar, o médico pode utilizar o endoscópio para removêlo.
Tratamento
A maioria dos indivíduos com pancreatite é hospitalizada. Um indivíduo com uma pancreatite aguda leve deve evitar a ingestão de alimentos e de água, pois isto estimula o pâncreas a produzir mais enzimas. Os líquidos e os nutrientes são administrados através da via intravenosa. Uma sonda é passada através do nariz até o estômago para remover o líquido e o ar, sobretudo quando a náusea e o vômito persistem.
Geralmente, o indivíduo com pancreatite aguda grave é internado em uma unidade de terapia intensiva, onde seus sinais vitais (pulso, pressão arterial e freqüência respiratória) são controlados. O débito urinário é mensurado freqüentemente. Além disso, são coletadas amostras de sangue para a mensuração de seus vários componentes (p.ex., hematócrito, glicemia, eletrólitos, contagem leucocitária e enzimas).
A alimentação do indivíduo é realizada através da via intravenosa e ele não recebe nada pela boca por pelo menos duas semanas, esta medida podendo ser prolongada por até seis semanas. Uma sonda é passada através da narina até o estômago com o objetivo de manter o estômago vazio e, freqüentemente, para administrar antiácidos, visando à prevenção da ocorrência de úlceras.
O volume sangüíneo é cuidadosamente mantido através da administração de líquidos intravenosos e a função cardíaca é rigorosamente controlada. O oxigênio é administrado através de uma máscara facial ou de cateteres nasais para aumentar a sua concentração na corrente sangüínea. Caso a oxigenioterapia for inadequada, o indivíduo pode necessitar de ventilação assistida com o auxílio de um respirador mecânico. A dor intensa normalmente é tratada com a meperidina.
Ocasionalmente, é necessária a realização de uma cirurgia nos primeiros dias de uma pancreatite aguda grave. Por exemplo, a cirurgia pode ser utilizada para aliviar a pancreatite decorrente de uma lesão ou para o esclarecimento de um um diagnóstico incerto. Algumas vezes, quando a condição do indivíduo deteriora após a primeira semana da doença, uma cirurgia é realizada para remover o tecido pancreático infectado e não funcionante.
A infecção de um pâncreas inflamado é um risco, sobretudo após a primeira semana da doença. Algumas vezes, o médico suspeita de uma infecção porque a condição do paciente piora e ele apresenta febre e um aumento da contagem leucocitária após os outros sintomas terem começado a desaparecer. O diagnóstico é confirmado através de hemoculturas e da realização de uma tomografia computadorizada (TC). O médico pode coletar uma amostra de material infectado do pâncreas inserindo uma agulha através da pele até o pâncreas. As infecções são tratadas com antibióticos e cirurgia.
Algumas vezes, ocorre a formação de um pseudocisto no pâncreas, cheio de enzimas pancreáticas, líquido e resíduos tissulares, o qual expande como um balão. Quando um pseudocisto aumenta de volume e causa dor ou outros sintomas, o médico deve realizar sua descompressão. A descompressão é particularmente urgente quando o pseudocisto aumenta de volume rapidamente, tornase infectado, sangra ou parece que está a ponto de romper. Dependendo de sua localização, a descompressão pode ser obtida através da passagem de um cateter através da pele e permitindo que o pseudocisto drene por várias semanas ou através da realização de um procedimento cirúrgico.
Quando a pancreatite aguda é devida a cálculos biliares, o tratamento depende de sua gravidade. Se a pancreatite for leve, a remoção da vesícula biliar normalmente pode ser postergada até o desaparecimento dos sintomas. A pancreatite grave devida a cálculos biliares é tratada endoscopicamente ou cirurgicamente. O procedimento cirúrgico consiste na remoção da vesícula biliar e na desobstrução dos ductos. Nos indivíduos idosos que apresentam outras doenças (p.ex., uma cardiopatia), o médico freqüentemente utiliza primeiramente a endos copia, mas, quando esse tratamento fracassa, a cirurgia deve ser realizada.
Causas de Pancreatite Aguda
Cálculos biliares
Alcoolismo
Drogas como a furosemida e a azatioprina
Parotidite (caxumba)
Níveis sangüíneos elevados de lipídeos, especialmente de triglicerídeos
Lesão pancreática causada por uma cirurgia ou uma endoscopia
Lesão pancreática causada por contusões ou feridas penetrantes
Câncer do pâncreas
Redução da irrigação sangüínea pancreática (p.ex., devido a uma pressão arterial extremamente baixa)
Pancreatite hereditária
Pancreatite Crônica
A pancreatite crônica é uma inflamação do pâncreas de longa duração.
Nos Estados Unidos e no Brasil, a causa mais comum da pancreatite crônica é o alcoolismo. Outras causas incluem uma predisposição hereditária e a obstrução do ducto pancreático resultante da estenose do ducto ou de um câncer pancreático. Raramente, um episódio de pancreatite aguda grave provoca uma estenose do ducto pancreático tão acentuada que acarreta a pancreatite crônica.
Em muitos casos, a causa da pancreatite é desconhecida.
Nos países tropicais (p.ex., Índia, Indonésia e Nigéria), a pancreatite crônica de causa desconhecida em crianças e adultos jovens pode dar origem ao diabetes e a depósitos de cálcio no pâncreas. Os sintomas iniciais comumente são decorrentes do diabetes.
Sintomas
Os sintomas da pancreatite crônica geralmente enquadramse em dois padrões. Em um deles, o indivíduo apresenta uma dor na região média do abdômen de intensidade variável. No outro, o indivíduo apresenta episódios intermitentes de pancreatite com sintomas semelhantes aos de uma pancreatite aguda leve a moderada. Algumas vezes, a dor é intensa e dura de muitas horas a vários dias. Em ambos os padrões, à medida que a pancreatite crônica evolui, as células que secretam enzimas digestivas são lentamente destruídas e, finalmente, a dor desaparece.
Como a quantidade de enzimas digestivas diminui, o alimento é absorvido inadequadamente e o indivíduo pode evacuar fezes volumosas e fétidas. As fezes apresentam uma coloração clara e um aspecto gorduroso, podendo inclusive conter gotículas de gordura. A má absorção também leva à perda de peso. Finalmente, as células secretoras de insulina do pâncreas podem ser destruídas, levando gradualmente ao diabetes.
Diagnóstico
O médico suspeita de pancreatite crônica baseandose nos sintomas do paciente ou nos antecedentes de episódios de pancreatite aguda. Os exames de sangue são menos úteis no diagnóstico da pancreatite crônica que no da pancreatite aguda, mas eles podem revelar níveis elevados de amilase e de lipase. Além disso, os exames de sangue podem ser utilizados para se verificar a concentração de glicose (um tipo de açúcar) no sangue, a qual pode estar elevada.
As radiografias abdominais e a ultrasonografia podem revelar a presença de cálculos no pâncreas. A pancreatografia retrógrada endoscópica (uma técnica radiográfica que mostra a estrutura do ducto pancreático) pode mostrar um ducto dilatado, uma estenose do ducto ou a presença de cálculos no mesmo. A tomografia computadorizada (TC) mostra essas anormalidades, assim como o tamanho, a forma e a textura do pâncreas. Ao contrário da pancreatografia retrógrada endoscópica, a tomografia computadorizada não exige o uso de um endoscópio.
Tratamento
Durante uma crise, a abstinência de álcool é essencial. O jejum alimentar e a administração de líquidos apenas pela via intravenosa podem prover um repouso ao pâncreas e ao intestino e pode aliviar a crise dolorosa. Freqüentemente, no entanto, é necessária a administração de analgésicos narcóticos para aliviar a dor.
Posteriormente, a ingestão de quatro ou cinco refeições por dia compostas por alimentos hipogordurosos e hipoprotéicos e ricos em carboidratos ajudará a reduzir a freqüência e a intensidade das recidivas. O paciente também deve continuar a abstinência alcoólica. Quando a dor persiste, o médico investiga a possibilidade de complicações (p.ex., uma massa inflamatória na cabeça do pâncreas ou um pseudocisto). Uma massa inflamatória pode exigir uma intervenção cirúrgica e um pseudocisto que produz dor à medida que cresce pode exigir uma descompressão.
Se o indivíduo apresentar uma dor contínua e não apresentar complicações, o médico normalmente realiza o bloqueio dos nervos que inervam o pâncreas para impedir que os estímulos dolorosos cheguem ao cérebro. Se esse procedimento não apresentar um bom resultado, a cirurgia é realizada. Por exemplo, quando o ducto pancreático encontrase dilatado, a criação de uma derivação (bypass) do pâncreas para o intestino delgado alivia a dor em cerca de 70% a 80% dos pacientes.
Quando o ducto não apresenta dilatação, pode ser necessária a remoção de uma porção do pâncreas. Se a doença afetar sobretudo a cauda do pâncreas (a parte mais distante do duodeno), esta será removida. Se a porção afetada for a cabeça do pâncreas, esta será removida juntamente com o duodeno. Essas cirurgias aliviam a dor em 60 a 80% dos casos. Entre os alcoolistas em recuperação, a remoção parcial do pâncreas somente é realizada naqueles que conseguem controlar o diabetes que ocorrerá em conseqüência da cirurgia.
O uso de comprimidos ou cápsulas de extratos de enzimas pancreáticas junto com as refeições pode tornar as fezes menos gordurosas e pode melhorar a absorção dos alimentos, mas esses problemas raramente são eliminados. Quando necessário, um antiácido líquido ou um pode ser utilizado juntamente bloqueador H2 com as enzimas pancreáticas. Com esse tratamento, o indivíduo normalmente ganha peso, apresenta um menor número de evacuações diárias, não apresenta mais gotículas de gordura nas fezes e geralmente sentese melhor. Se essas medidas forem ineficazes, o indivíduo pode tentar reduzir a ingestão de gordura. Além disso, a suplementação de vitaminas lipossolúveis (A, D e K) pode ser necessária.
Adenocarcinoma do Pâncreas
O adenocarcinoma do pâncreas é um tumor canceroso que se origina nas células que revestem o ducto pancreático. Aproximadamente 95% dos tumores cancerosos do pâncreas são adenocarcinomas. Esses tumores afetam os homens quase duas vezes mais do que as mulheres e são discretamente mais comuns entre os indivíduos da raça negra que entre os da raça branca. O adenocarcinoma do pâncreas é duas a três vezes mais comum em tabagistas inveterados. Os indivíduos com pancreatite crônica apresentam um maior risco de apresentálo.
Existe uma variabilidade mundial de incidência de câncer de pâncreas. Os dados indicam 9 em cada 100.000 indivíduos nos Estados Unidos, enquanto que, no Brasil, os dados publicados pelo Ministério da Saúde, em 1991, registraram índices de 7.3 homens e de 4.6 mulheres em 100.000 indivíduos, no estado de São Paulo. A doença vem se tornando mais comum nos Estados Unidos com o aumento da expectativa de vida. Raramente, o adenocarcinoma do pâncreas ocorre antes dos cinqüenta anos de idade. A média de idade no momento do diagnóstico é de 55 anos. Pouco se sabe sobre a sua causa.
Sintomas
O adenocarcinoma do pâncreas comumente é assintomático até o tumor tornarse volumoso. Por essa razão, no momento do diagnóstico e em 80% dos casos, o tumor já produziu metástases extrapancreáticas, afetando linfonodos próximos, o fígado ou os pulmões.
Os sintomas iniciais característicos são a dor e a perda de peso. No momento do diagnóstico, 90% dos pacientes apresentam dor abdominal, a qual é geralmente de média intensidade e localizada na região abdominal superior com irradiação para as costas, e uma perda de peso de pelo menos 10% de seu peso ideal.
Cerca de 80% desses cânceres ocorrem na cabeça do pâncreas (a parte mais próxima do duodeno e de ducto biliar comum). Conseqüentemente, a icterícia causada pela obstrução do ducto biliar comum é um sintoma inicial característico. Nos indivíduos com icterícia, a cor amarelo afeta não somente a pele, mas também a esclera dos olhos e outros tecidos. A icterícia é acompanhada por prurido generalizado.
Os tumores do corpo e da cauda do pâncreas (a parte média e a mais distante do duodeno) podem obstruir a veia que drena o baço, resultando em um aumento de volume deste órgão e varizes (veias varicosas dilatadas, tortuosas e edemaciadas) em torno do estômago e do esôfago. No caso de ruptura de veias varicosas, pode ocorrer um sangramento grave, sobretudo quando elas forem esofágicas.
Diagnóstico
O diagnóstico precoce é difícil. Na suspeita de adenocarcinoma do pâncreas, os procedimentos diagnósticos mais comumente utilizados são a tomografia computadorizada (TC) e pancreatografia retrógrada endoscópica (técnica radiográfica que revela a estrutura do ducto pancreático). Para confirmação do diagnóstico, o médico realiza uma biópsia do pâncreas, coletando uma amostra que é submetida ao exame microscópico.
A amostra de tecido é obtida com a inserção de uma agulha através da pele, a qual é guiada pela tomografia computadorizada ou pela ultrasonografia. Também deve ser realizada uma biópsia do fígado, para verificar se ocorreu disseminação do câncer. Quando o médico tem uma forte suspeita da existência do adenocarcinoma do pâncreas e os resultados dos exames são normais, ele deve realizar a exploração cirúrgica desse órgão.
Prognóstico e Tratamento
O prognóstico é muito ruim. Menos de 2% dos indivíduos com adenocarcinoma sobrevivem até cinco anos após o diagnóstico. A única esperança de cura é a cirurgia, a qual é realizada quando não existem metástases do câncer. O cirurgião pode realizar a remoção apenas do pâncreas ou deste órgão e do duodeno. Mesmo com a cirurgia, somente 10% dos indivíduos sobrevivem mais de cinco anos, independentemente do tratamento subseqüente.
A dor leve pode ser aliviada pela aspirina ou pelo acetaminofeno. A dor intensa na região abdominal superior pode ser aliviada com a flexão do tronco para frente, com abaixamento da cabeça e elevação dos joelhos ou através da administração de codeína oral ou de morfina. Para 70% a 80% dos pacientes com dor intensa, o bloqueio de nervos para eliminar a sensação da dor pode prover alívio. A falta de enzimas digestivas pancreáticas pode ser tratada com a administação de preparações orais de enzimas. Se o indivíduo apresentar diabetes, ele pode necessitar de tratamento com insulina.
Cistadenocarcinoma
Um tipo raro de câncer pancreático, o cistadenocarcinoma apresenta um prognóstico muito melhor que o adenocarcinoma. Apenas 20% desses cânceres apresentam metástases no momento da cirurgia. Se o câncer não tiver disseminado e for realizada a ressecção total do pâncreas, o indivíduo apresenta uma chance de 65% de sobreviver por pelo menos cinco anos.
Insulinoma
O insulinoma é um tipo raro de tumor pancreático que secreta insulina, um hormônio que reduz o nível de glicose no sangue.
Apenas 10% dos insulinomas são cancerosos.
Sintomas
Os sintomas de um insulinoma são decorrentes dos baixos níveis de glicose. Eles ocorrem quando o indivíduo não permanece muitas horas sem alimentarse, mais freqüentemente pela manhã, após um período de jejum noturno. Os sintomas, os quais podem simular vários distúrbios psiquiátricos e neurológicos, incluem a cefaléia, a confusão mental, alterações da visão, fraqueza muscular, instabilidade e alterações significativas de personalidade. A baixa concentração sérica de glicose pode inclusive acarretar perda da consciência, convulsões e coma. Sintomas que são semelhantes aos da ansiedade ou do pânico incluem o desmaio, a fraqueza, os tremores, a percepção dos batimentos cardíacos (palpitações), a sudorese, a fome e o nervosismo.
Diagnóstico e Tratamento
O diagnóstico do insulinoma pode ser difícil. O indivíduo permanece em jejum por no mínimo 24 horas (algumas vezes até 72 horas) e é rigorosamente monitorizado, freqüentemente em ambiente hospitalar. Após esse período, ele normalmente começa a apresentar sintomas e são realizados exames de sangue para mensurar a concentração de glicose e de insulina. As concentrações muito baixas de glicose e elevadas de insulina indicam a presença de um insulinoma. A seguir, o médico deve definir a localização do tumor com precisão. Exames de diagnóstico por imagem (p.ex., TC e ultrasonografia) podem ser utilizados para localizar o tumor. No entanto, em alguns casos, é necessária a realização de uma cirurgia exploradora. O tratamento para o insulinoma é a remoção cirúrgica.
Gastrinoma
O gastrinoma é um tumor pancreático que produz níveis excessivos de gastrina, um hormônio que estimula o estômago a secretar ácido e enzimas, acarretando úlceras pépticas.
A maioria dos indivíduos com essa doença apresenta vários tumores agrupados no pâncreas ou próximos a ele. Aproximadamente 50% desses tumores são cancerosos.
Algumas vezes, o gastrinoma faz parte de um distúrbio hereditário, a neoplasia endócrina múltipla , na qual tumores originamse de células de várias glândulas endócrinas (p.ex., células pancreáticas produtoras de insulina).
Sintomas e Diagnóstico
A quantidade excessiva de gastrina secretada pelo gastrinoma produz um conjunto de sintomas denominado síndrome de ZollingerEllison. Esta síndrome inclui a dor abdominal leve a intensa causada pelas úlceras pépticas gástricas, duodenais e localizadas em outras regiões do intestino. A perfuração, o sangramento e a obstrução intestinal podem ocorrer e são potencialmente letais. Entretanto, para mais de 5% dos indivíduos com um gastrinoma, os sintomas não são piores do que aqueles apresentados por indivíduos com úlceras pépticas de origem diferente. Em 35 a 40% dos pacientes, a diarréia é o primeiro sintoma.
O médico suspeita de um gastrinoma quando o paciente apresenta úlceras pépticas freqüentes ou numerosas que não respondem aos tratamentos antiulcerosos habituais. Os exames de sangue são utilizados para se detectar uma concentração de gastrina anormalmente elevada. Além disso, as amostras de suco gástrico (coletadas através de uma sonda nasogástrica) revelam uma acidez muito elevada. A localização dos tumores pode ser difícil porque quase sempre eles são pequenos e numerosos. Os médicos utilizam diversos exames diagnósticos por imagem como, por exemplo, a tomografia computadorizada (TC), a ultrasonografia e a arteriografia.
Tratamento
Aproximadamente 20% dos indivíduos com gastrinoma e que não apresentam neoplasia endócrina múltipla podem ser curados através da cirurgia. Para esses pacientes (no préoperatório) e para os demais pacientes, os medicamentos antiulcerosos usuais (p.ex., cimetidina, ranitidina e famotidina) aliviam os sintomas. No caso deles serem ineficazes, o omeprazol (que reduz a secreção ácida através de um outro mecanismo de ação) pode ser eficaz.
Quando esses tratamentos não forem bem sucedidos, pode ser necessária a realização de uma cirurgia de remoção do estômago (gastrectomia total). Essa cirurgia não remove o tumor, mas a gastrina não consegue mais afetar o estômago e, conseqüentemente, os sintomas desaparecem. Quando o estômago é removido, é necessária a realização de suplementação diá ria de vitamina B12 e de cálcio.
Quando os tumores malignos produzem metástases para outras regiões do corpo, as drogas antineoplásicas (quimioterapia) podem auxiliar na redução do número de células tumorais e da concentração sangüínea de gastrina. Contudo, a quimioterapia não cura o câncer, o qual, em última instância, é fatal.
Glucagonoma
O glucagonoma é um tumor que produz o hormônio glucagon, o qual eleva o nível de glicose no sangue e produz uma erupção cutânea característica.
Cerca de 80% desses tumores são cancerosos. Contudo, os tumores crescem lentamente e muitos indivíduos sobrevivem quinze anos ou mais após o diagnóstico. A média de idade de início os sintomas é de cinqüenta anos. Aproximadamente 80% das pessoas com glucagonoma são do sexo feminino.
Sintomas e Diagnóstico
A concentrão elevada de glucagon produz sintomas do diabetes melitus. Freqüentemente, o indivíduo apresenta perda de peso. Os exames de sangue podem revelar anemia e níveis baixos dos lipídeos no sangue. No entanto, em 90% dos indivíduos, os aspectos mais característicos são uma erupção cutânea descamativa, de cor castanho-avermelhado (eritema necrolítico migratório) que inicia na região inguinal (virilha) e dissemina para as nádegas, antebraços e pernas e a língua lisa, brilhante e de cor vermelho-alaranjado. Também podem ocorrer fissuras nos cantos da boca. O diagnóstico é estabelecido através da identificação da concentração elevada de glucagon no sangue e, em seguida, através da localização do tumor com o auxílio da angiografia ou de uma cirurgia abdominal exploradora.
Tratamento
No melhor dos casos, o tumor é removido cirurgicamente e todos os sintomas desaparecem. Entretanto, quando isto não é possível ou quando o tumor já produziu metástases, a administração de drogas antineoplásicas podem reduzir a concentração de glucagon e os sintomas. A octreotida também reduz a concentração de glucagon, pode eliminar a erupção cutânea e restaurar o apetite, facilitando o ganho de peso. Entretanto, a octreotida tende a elevar ainda a glicemia. Uma pomada de zinco pode ser utilizada para tratar a erupção cutânea. Algumas vezes, esta é tratada com a administração intravenosa de aminoácidos ou de ácidos graxos.
Indigestão
Indigestão é um termo impreciso que as pessoas utilizam para referir se a sintomas diferentes. Neste capítulo, o termo é empregado para indicar uma ampla gama de distúrbios do trato digestivo, incluindo a dispepsia, a náusea e o vômito, a regurgitação, a sensação de bolo na garganta e a halitose (mal hálito).
Dispepsia
A dispepsia é a dor ou o desconforto localizado na região abdominal superior ou no tórax e que, freqüentemente, é descrita como a sensação de acúmulo de gases, de plenitude ou como uma dor tipo queimação. A dispepsia possui muitas causas. Algumas são distúrbios graves como, por exemplo, úlceras gástricas, úlceras duodenais, gastrite (inflamação do estômago) e câncer gástrico.
A ansiedade também causa dispepsia, possivelmente pelo fato de o indivíduo ansioso tender a suspirar ou a inspirar deglutindo ar, o que pode acarretar distensão gástrica ou intestinal e também eructação (arrotos) e flatulência. Além disso, a ansiedade pode aumentar a sensibilidade do indivíduo a sensações desagradáveis, de modo que pequenos desconfortos tornamse muito estressantes. A bactéria Helicobacter pylori pode causar inflamação e úlceras gástricas ou duodenais, mas não está claro se ela pode causar dispepsia leve nos indivíduos que não apresentam úlcera.
Sintomas e Diagnóstico
A dor ou o desconforto na região abdominal superior ou no tórax pode ser acompanhada por eructação e borborigmos (ruídos intestinais audíveis). Para alguns indivíduos, a ingestão de alimentos piora a dor, enquanto que, para outros, a alimentação a alivia. Outros sintomas incluem a falta de apetite, a náusea, a constipação, a diarréia e a flatulência. Freqüentemente, um indivíduo com dispepsia é tratado sem que sejam realizados exames laboratoriais. Quando estes são realizados, eles não conseguem identificar qualquer anormalidade em cerca de 50% dos casos.
Mesmo quando anormalidades são detectadas, elas freqüentemente não são responsáveis por todos os sintomas. No entanto, como a dispepsia pode ser um sinal de alerta precoce de uma doença grave, exames são solicitados em determinados casos. Quando a dispepsia persiste por mais do que algumas poucas semanas, quando ela não é responsiva ao tratamento ou quando ela é acompanhada por perda de peso ou por outros sintomas inusuais, o indivíduo é submetido a exames. Normalmente, os exames laboratoriais incluem o hemograma completo e a pesquisa de sangue oculto nas fezes.
Estudos radiográficos contrastados (com bário) do esôfago, do estômago ou do intestino delgado podem ser realizados quando o indivíduo apresenta dificuldade de deglutição, vômitos, perda de peso ou uma dor que melhora ou piora com a ingestão de alimentos. Um endoscópio (tubo de visualização de fibra óptica) é utilizado para examinar o interior do esôfago, do estômago ou da porção inicial do intestino e para a realização de uma biópsia da mucosa gástrica. A amostra de tecido coletada é examinada ao microscópio para se detectar a presença do Helicobacter pylori. Algumas vezes, outros exames podem ser úteis como, por exemplo, aqueles que mensuram as contrações esofágicas ou a resposta do esôfago ao ácido.
Causas Comuns de Dispepsia
Deglutição de ar (aerofagia)
Regurgitação (refluxo) de ácido do estômago
Irritação gástrica (gastrite)
Úlcera gástrica ou duodenal
Câncer do estômago
Inflamação da vesícula biliar (colecistite)
Intolerância à lactose (incapacidade de digerir leite e produtos laticínios)
Distúrbio da motilidade intestinal (p.ex., síndrome do cólon irritável)
Ansiedade ou depressão
Tratamento
Se a causa da dispepsia não for identificada, o médico tratará os sintomas. Pode ser tentado um tratamento de curto prazo com um antiácido ou um bloqueador H2 (p.ex., cimetidina, ranitidinaou famotidina). Quando o indivíduo apresenta uma infecção do revestimento gástrico causada pelo Helicobacter pylori, o médico pode prescrever o subsalicilato de bismuto e um antibiótico (p.ex., amoxicilina ou metronidazol).
Náusea e Vômito
A náusea é uma sensação desagradável no abdômen que, freqüentemente, termina em vômito. O vômito é a eliminação forçada do conteúdo gástrico através da boca. A náusea e o vômito são causados pela ativação do centro do vômito localizado no cérebro. O vômito é uma das formas mais dramáticas de eliminação de substâncias nocivas pelo organismo. Ele pode ser causado pela ingestão ou deglutição de uma substância irritante ou tóxica ou de alimento estragado. Algumas pessoas apresentam náusea e podem vomitar devido aos movimentos de um barco, um carro ou um avião.
O vômito pode ocorrer durante a gravidez, particularmente nas primeiras semanas, sobretudo pela manhã, e pode ser intenso. Muitos medicamentos, como as drogas antineoplásicas (quimioterapia) e os analgésicos opiáceos (p.ex., morfina) podem causar náusea e vômito. A obstrução mecânica do intestino acaba causando vômito quando os alimentos e líquidos refluem a partir do bloqueio. Além disso, a irritação ou a inflamação do estômago, do intestino ou da vesícula biliar pode causar vômito. Os problemas psicológicos também podem causar náusea e vômito (vômito psicogênico).
Esse vômito pode ser intencional (p.ex., um indivíduo com bulimia vomita para perder peso). Ele pode ser nãointencional, sendo uma resposta condicionada para a obtenção de algum benefício (p.ex., evitar a ida à escola). O vômito psicogênico também pode ser resultante de uma situação ameaçadora ou desagradável que produz ansiedade. Algumas vezes, os fatores psicológicos que causam vômito dependem da base cultural do indivíduo.
Por exemplo, para a maioria dos americanos, comer formigas cobertas com chocolate é repulsivo, enquanto que em outras partes do mundo elas são consideradas uma iguaria. O vômito pode ser uma expressão de hostilidade (p.ex., uma criança que vomita durante uma crise de raiva) ou pode ser causado por um conflito psicológico grave. Por exemplo, uma mulher que deseja ter filhos pode vomitar na data ou próximo da data em que ela foi submetida à histerectomia (remoção cirúrgica do útero).
Sintomas, Diagnóstico e Tratamento
Logo antes do vômito, o indivíduo freqüentemente apresenta náusea, vômito seco e salivação excessiva. Embora o indivíduo geralmente sinta malestar durante o episódio de vômito, após vomitar ele sente uma sensação de alívio.Para identificar a causa, o médico primeiramente questiona o paciente sobre outros sintomas. A seguir, ele pode solicitar exames laboratoriais simples (p.ex., hemograma completo e urinálise) e exames de sangue mais sofisticados e estudos radiográficos e ultrasonográficos da vesícula biliar, do pâncreas, do estômago e do intestino.
Quando é detectada uma causa orgânica do vômito, esta deve ser tratada. Quando a sua causa é psicológica, o tratamento pode consistir na tranqüilização do paciente ou da prescrição de uma medicação. Para a resolução de problemas complexos, o indivíduo pode necessitar de consultas regulares. Para suprimir a náusea, o médico pode prescrever medicamentos antieméticos.
Regurgitação
A regurgitação é a expulsão de alimentos a partir do esôfago ou do estômago sem náusea ou contrações vigorosas da musculatura abdominal.Freqüentemente, a regurgitação é causada pelo refluxo gastroesofágico (passagem do suco gástrico para o esôfago). Ela também pode ser causada por uma estenose ou por uma obstrução do esôfago. A obstrução pode ser decorrente de várias causas, incluindo o câncer de esôfago.
Além disso, ela pode ser causada por uma incoordenação do controle nervoso do esôfago e de seu esfíncter na entrada do estômago (esfíncter esofágico inferior). A regurgitação sem causa orgânica é denominada ruminação. Ela é comum em lactentes, mas não o é em adultos. A ruminação em adultos ocorre sobretudo naqueles que apresentam distúrbios emocionais, especialmente durante períodos de estresse.
Sintomas, Diagnóstico e Tratamento
O ácido proveniente do estômago causa a regurgitação de um material com sabor acre ou amargo. Um esôfago estenosado ou obstruído causa a regurgitação de um líquido sem gosto que contém muco ou alimento não digerido. Na ruminação, os indivíduos regurgitam pequenas quantidades de alimento do estômago, geralmente 15 a 30 minutos após a alimentação Normalmente, eles mastigam o material novamente e tornam a deglutilo. Esse distúrbio não é acompanhado por náusea, dor ou dificuldade de deglutição. O médico procura uma causa orgânica que justifique a regurgitação.
O refluxo gastroesofágico é diagnosticado por estudos radiográficos, de mensurações da pressão e da acidez do esôfago e de outros testes. O diagnóstico de estenose ou de obstrução esofágica requer a realização de radiografias ou de uma endoscopia. O tratamento de uma estenose ou de uma obstrução esofágica depende de sua causa. Se não foi detectada qualquer causa orgânica, drogas que estimulam a contração normal (p.ex., metoclopramida ou cisaprida) podem ser úteis. Alternativamente, a terapia de relaxamento ou o biofeedback podem aliviar o quadro.
Sensação de Bolo na Garganta
A sensação de bolo na garganta (antigamente denominada globo histérico) é a sensação de apresentar um bolo na garganta, quando ele na realidade não existe.Essa sensação pode ser decorrente de uma atividade muscular ou de sensibilidade anormal do esôfago. Ela também pode ser conseqüencia da deglutição freqüente e do ressecamento da garganta devidos à ansiedade, de uma outra emoção forte ou de respiração acelerada. A sensação de bolo na garganta pode fazer com que o indivíduo apresente relutância para alimentarse. Entretanto, o quadro (que é semelhante à reação normal de sufocação que ocasionalmente é desencadeada por sofrimento, ansiedade,raiva, orgulho ou alegria) é aliviado com aingestão de alimento ou bebida ou pelo choro.
Diagnóstico e Tratamento
Para identificar a causa da sensação de bolo,o médico interroga o indivíduo e realiza umexame físico. Ele pode solicitar um hemogramacompleto, uma radiografia torácica, um estudocontrastado do esôfago e a mensuração daspressões no esôfago. Quando os sintomas forem típicos, não for observada qualquer alteração orgânica e se tensões sociais ou psicológicas forem evidentes, o diagnóstico é estabelecido.Tranqüilizar o indivíduo, assegurandolhe quenão se trata de um distúrbio grave, pode proporcionar alívio. Não existe uma droga específica que alivie a sensação de bolo na garganta,mas os medicamentos ansiolíticos ou antidepressivos podem ser úteis. Quando o problema for a ansiedade, a depressão ou um outroproblema psicossocial, ele deve ser tratado deforma específica, possivelmente com o auxíliode um psiquiatra ou psicólogo.
Halitose
A halitose (mau hálito) é um odor desagradável da respiração. Normalmente, a halitose é causada por determinados alimentos ou substâncias que foram deglutidos ou inalados, por alguma doença dentária ou gengival, ou pela fermentação de partículas alimentares na boca. A halitose pode ser um sintoma de determinadas doenças que afetam outros orgãos (p.ex., diabetes não controlado ou doenças hepáticas, pulmonares ou bucais). A halitose normalmente não é causada por distúrbios intestinais.
Como o esfíncter esofágico inferior permanece fechado (exceto durante a deglutição), os odores gástricos ou de regiões inferiores do trato digestivo não conseguem subir. Entretanto, um tumor esofágico ou gástrico pode provocar a regurgitação até a boca de líquido ou de gás com odor fétido. A halitose psicogênica é a crença de possuir mau hálito sem que isto seja verdade. Esse problema pode ocorrer em indivíduos que tendem a exagerar as sensações normais do corpo.
Algumas vezes, a halitose psicogênica é causada por um distúrbio mental grave (p.ex., esquizofrenia). Um indivíduo com pensamentos obsessivos pode apresentar uma sensação exagerada de estar sujo. Um indivíduo paranóico pode apresentar o delírio de que seus órgãos estão apodrecendo.
Tratamento
As causas orgânicas podem ser corrigidas ou removidas. Por exemplo, as pessoas podem parar de consumir alho ou podem melhorar a higiene dentária. Existem muitos sprays ou colutórios desodorizantes e um dos melhores ingredientes ativos é a clorofila. A ingestão de carvão ativado, que absorve odores, é uma outra medicação. A asseguração por parte do médico da não existência de halitose pode auxiliar alguns indivíduos com halitose psicogênica. No caso de persistência do problema, a psicoterapia pode ser benéfica.
____________________________________
Gastroenterite
Colite Hemorrágica
A gastroenterite é um termo geral que se refere a um grupo de distúrbios cujas causas são as infecções e cujos sintomas incluem a perda de apetite, a náusea, o vômito, a diarréia leve a intensa, a dor tipo cólica e o desconforto abdominal. Juntamente com a água, ocorre a perda de eletrólitos (sobretudo de sódio e potássio) do organismo. Para o adulto saudável, o desequilíbrio eletrolítico é apenas inconveniente. No entanto, ele pode causar uma desidratação potencialmente letal em indivíduos muito doentes, muito jovens ou idosos.
Causas
As epidemias de diarréia em lactentes, crianças e adultos geralmente são causadas por microrganismos presentes na água ou em alimentos contaminados por fezes infectadas. As infecções também podem ser transmitidas de pessoa para pessoa, sobretudo quando um indi víduo com diarréia não realiza uma lavagem de mãos adequada após evacuar. As infecções causada por Salmonella podem ser adquiridas por meio da colocação dos dedos na boca após um contato com répteis (p. Ex., tartaruga ou iguana).Determinadas bactérias produzem toxinas que fazem com que as células da parede intestinal secretem eletrólitos e água.
Uma dessas toxinas é responsável pela diarréia aquosa, a qual é um sintoma do cólera. Uma toxina produzida por uma bactéria comum, a Escherichia coli (E. coli) pode causar a diarréia de viajante e alguns surtos de diarréia em berçários hospitalares. Algumas bactérias, como certas cepas de E. coli, Campylobacter, Shigella e Salmonella (inclusive o tipo que causa a febre tifóide), invadem o revestimento interno do intestino. Esses microrganismos lesam as células subjacentes e causam pequenas ulcerações que sangram e permitem uma considerável perda de um líquido que contém proteínas, eletrólitos e água.
Além das bactérias, vários vírus (p. Ex., vírus de Norwalk e o coxsackievírus) causam gastroenterite. Durante o inverno nas zonas temperadas, os rotavírus causam a maioria dos casos de diarréia grave o suficiente para exigir a internação de lactentes e crianças maiores. Além do estômago e do intestino, as infecções por enterovírus e adenovírus também podem afetar os pulmões. Determinados parasitas intestinais, particularmente a Giardia lamblia, invadem ou aderem ao revestimento intestinal e causam náusea, vômito, diarréia e uma sensação de malestar geral.
A doença resultante, denominada giardíase, é mais comum nos climas frios, como nas Montanhas Rochosas, norte dos Estados Unidos e norte da Europa. Se a doença tornarse crônica, ela pode impedir que o organismo absorva nutrientes, uma condição denominada síndrome de má absorção. Outro parasita intestinal, denominado Cryptosporidium, causa uma diarréia aquosa, a qual é algumas vezes acompanhada por cólicas abdominais, náusea e vômito. Nos indivíduos sadios, a doença quase sempre é leve, mas, naqueles com depressão do sistema imune, ela pode ser grave ou mesmo fatal. Tanto a Giardia quanto o Cryptosporidium são comumente adquiridos pela ingestão de água contaminada.
A gastroenterite pode ser decorrente da ingestão de substâncias químicas tóxicas encontradas em frutos do mar, plantas (p. Ex., cogumelos e batatas) ou em alimentos contaminados. Além disso, a intolerância à lactose – in capacidade de digerir e absorver o açúcar do leite (lactose) – pode causar gastroenterite. Os sintomas, que ocorrem após a ingestão de leite, algumas vezes são erroneamente considerados como indicadores de uma alergia ao leite. A ingestão acidental de metais pesados (p. Ex., arsênico, chumbo, mercúrio ou cádmio) na água ou em alimento pode desencadear o início súbito de náusea, vômito e diarréia. Muitos medicamentos, incluindo os antibióticos, também causam cólicas abdominais e diarréia.
Sintomas
O tipo e a gravidade dos sintomas dependem do tipo e da quantidade do microrganismo ou da toxina ingerida. Os sintomas também variam de acordo com a resistência do indivíduo à doença. Freqüentemente, os sintomas iniciam-se de forma súbita e, algumas vezes, dramática, com perda do apetite, náusea ou vômito. O indivíduo pode apresentar borgorimos (ruídos intestinais audíveis), cólicas abdominais e diarréia com ou sem sangue e muco visíveis. A distensão de alças intestinais pelo acúmulo de gás pode provocar dor.
O indivíduo pode apresentar febre, malestar generalizado, dores musculares e uma fadiga extrema.O vômito e a diarréia intensos podem acarretar uma desidratação importante e uma queda grave da pressão arterial (choque). O vômito ou a diarréia excessiva causa uma perda grave de potássio, com conseqüente redução da concentração do mesmo no sangue (hipocalemia). A concentração baixa de sódio no sangue (hiponatremia) também pode ocorrer, especialmente quando a reposição líquida é realizada com a ingestão de líquidos contendo pouco ou nenhum sal (p. Ex., água e chá). Todos esses desequilíbrios são potencialmente graves.
Diagnóstico
O diagnóstico da gastroenterite normalmente é óbvio a partir da sintomatologia. No entanto, a sua causa freqüentemente não é evidente. Algumas vezes, outros membros da família ou colegas de trabalho adoeceram recentemente e apresentaram sintomas semelhantes. Outras vezes, o indivíduo pode relacionar a doença com a ingestão de alimentos cozidos de modo inadequado, estragados ou contaminados, como uma maionese que permaneceu durante muito tempo fora da geladeira ou frutos do mar crus. Uma viagem recente, em especial para determinados países, também pode fornecer pistas.
Quando os sintomas são graves ou persistem por mais de 48 horas, devem ser realizados exames de fezes, investigando se a presença de leucócitos, bactérias, vírus ou parasitas. A análise do vômito, de alimentos ou do sangue também podem ser úteis na identificação da causa.Quando os sintomas persistem por mais do que alguns dias, o médico pode realizar um exame do intestino grosso com o auxílio de um colonoscópio (um tubo de visualização flexível) para descartar a existência de um distúrbio como, por exemplo, uma colite ulcerativa ou uma disenteria amebiana (amebíase).
Tratamento
Normalmente, o único tratamento necessário para a gastroenterite é ingestão de uma quantidade adequada de líquidos. Mesmo o indivíduo que apresenta vômito deve ingerir pequenas quantidades de líquido, pois este corrige a desidratação, o que, por sua vez, ajuda a interromper o vômito. Quando o vômito for prolongado ou quando o indivíduo apresentar uma desidratação grave, deve ser realizada a reposição hidroeletrolítica (água e eletrólitos) por via intravenosa.
Como as crianças desidratam mais rapidamente, elas devem receber líquidos com uma mistura adequada de sais e açúcares. Qualquer solução de reidratação comercial é eficaz. Entretanto, os líquidos comumente utilizados (p. Ex., refrigerantes, chás, isotônicos e sucos de frutas) não são adequados para as crianças com diarréia. Quando o vômito é muito intenso, o médico deve administrar uma injeção ou prescrever um supositório.
À medida que os sintomas melhoram, o indivíduo pode adicionar gradualmente alimentos leves (p. Ex., cereais cozidos, bananas, arroz, compota de maçã e torradas) à sua dieta. Se a dieta modificada não eliminar a diarréia em12 a 24 horas e se o indivíduo apresentar sangue nas fezes (indicando uma infecção bacteriana mais grave), drogas como o difenoxilato, a loperamida ou o subsalicilato de bismuto podem ser administradas. Como os antibióticos podem causar diarréia e estimular o crescimento de microrganismos resistentes a eles, raramente eles são adequados, mesmo quando uma bactéria conhecida é a cau sadora da gastroenterite. No entanto, os antibióticos podem ser usados quando a causa do distúrbio são determinadas bactérias (p. Ex.,Campylobacter, Shigella e Vibrio cholerae ).
Colite Hemorrágica
A colite hemorrágica é um tipo de gastroenterite na qual determinadas cepas de Escherichia coli (E. coli) infectam o intestino grosso e produzem uma toxina que causa uma diarréia sanguinolenta súbita e, algumas vezes, outras complicações graves. Na América do Norte, a cepa mais comum de E. coli que causa a colite hemorrágica é denominada E. coli. Esta cepa está presente no intestino do gado saudável. No Brasil, estudos recentes revelaram que mais de 80% do rebanho bovino é portador da Escherichia coli enterohemorrágica (EHEC), a qual causa a colite hemorrágica e pode disseminarse por meio do processamento industrial. Surtos podem ser causados pela ingestão da carne bovina não cozida adequadamente (especialmente carne moída) ou do leite não pasteurizado. A doença também pode ser transmitida de pessoa para pessoa, em particular entre crianças que ainda usam fraldas. A colite hemorrágica pode ocorrer em indivíduos de todas as faixas etárias. As toxinas de E. coli lesam o revestimento do intestino grosso. Quando elas são absorvidas para o interior da corrente sangüínea, elas também podem afetar outros órgãos (p. Ex., rins).
Sintomas
As cólicas abdominas intensas iniciam subitamente e são acompanhadas por uma diarréia aquosa, a qual, em 24 horas, normalmente tornase sanguinolenta. Comumente, o indivíduo apresenta uma temperatura corpórea normal ou discretamente elevada, mas, ocasionalmente, ela pode ser superior a 38,8°C. Habitualmente, a diarréia dura de 1 a 8 dias. Aproximadamente 5% dos indivíduos infectados pela E. coli apresentam a síndrome hemolíticourêmica.
Os sintomas incluem a anemia causada pela destruição dos eritrócitos (anemia hemolítica), a contagem plaquetária baixa (trombocitopenia) e a insuficiência renal aguda. Alguns indivíduos também apresentam crises convulsivas, acidentes vasculares cerebrais ou outras complicações derivadas de lesões nervosas ou cerebrais. Essas complicações ocorrem tipicamente na segunda semana da doença e podem ser precedidas por uma elevação da temperatura corpórea. A ocorrência da síndrome hemolíticourêmica é mais provável em crianças com menos de cinco anos de idade e em idosos. Mesmo sem essas complicações, a colite hemorrágica pode ser letal para os idosos.
Diagnóstico e Tratamento
Normalmente, o médico costuma suspeitar de uma colite hemorrágica quando o indivíduo refere apresentar uma diarréia sanguinolenta. Para o estabelecimento do diagnóstico, são realizados exames de fezes para se identificar a presença da E. coli. As amostras de fezes devem ser coletadas na primeira semana após o início dos sintomas. Outros exames como, por exemplo, a colonoscopia (exame do intestino grosso usando um tubo de visualização flexível), somente são realizados quando o médico suspeitar que a diarréia sanguinolenta é devida a uma outra causa.Os aspectos mais importantes do tratamento são a ingestão de quantidades suficientes de líquidos para repor a perda líquida e a manutenção de uma dieta leve. Os antibióticos não aliviam os sintomas, não eliminam as bactérias e nem impedem as complicações. Os indivíduos que apresentam complicações podem necessitar de internação na unidade de terapia intensiva e, inclusive, de diálise.
Intoxicação Alimentar por Staphylococcus
A intoxicação alimentar por Staphylococcus é a intoxicação decorrente da ingestão de alimentos contaminados com toxinas de determinadas cepas de estafilococos, que são bactérias comuns. Geralmente, ela causa diarréia e vômito.O risco de um surto é alto quando as pessoas que manipulam alimentos apresentam infecções cutâneas e contaminam os alimentos mantidos na temperatura ambiente, permitindo que as bactérias proliferem e produzam sua toxina no alimento. Os alimentos mais comumente contaminados incluem manjares, pudins, doces recheados com creme, leite, carnes processadas e peixes.
Sintomas e Diagnóstico
Comumente, os sintomas iniciam abruptamente, com o indivíduo apresentando náusea e vômito intensos 2 a 8 horas após a ingestão do alimento contaminado. Outros sintomas podem incluir as cólicas abdominais, a diarréia e, às vezes, a cefaléia e a febre. A perda importante de líquidos e eletrólitos pode causar fraqueza e hipotensão arterial (choque). Os sintomas duram menos de 12 horas e, normalmente, a recuperação é completa.
Ocasionalmente, a intoxicação alimentar é fatal, particularmente em crianças de baixa idade, em idosos e em indivíduos debilitados devido a uma doença crônica. Para o estabelecimento do diagnóstico, tudo que o médico normalmente necessita é da sintomatologia. Comumente, outras pessoas que consumiram o mesmo alimento também são afetadas e o distúrbio pode ser relacionado a uma única fonte de contaminação. Para confirmação do diagnóstico, o laboratório deverá identificar a presença de estafilococos no alimento suspeito. Também pode ser identificada a presença de estafilococos no exame microscópico do vômito.
Prevenção e Tratamento
A preparação cuidadosa de alimentos previne a intoxicação alimentar por estafilococos. Qualquer um que apresente uma infecção cutânea causada por Staphylococcus (p. Ex., furúnculos ou impetigo) não deve preparar alimentos para outras pessoas até a infecção ser curada.Comumente, o tratamento consiste na ingestão de uma quantidade adequada de líquido. Quando os sintomas são graves, o médico pode administrar uma injeção ou prescrever um supositório para ajudar no controle da náusea. Algumas vezes, a perda líquida é muito importante, e a reposição deve ser feita por via intravenosa. A reposição hidroeletrolítica intravenosa rápida provê uma grande melhoria do quadro.
Botulismo
O botulismo é uma intoxicação alimentar pouco comum e potencialmente letal causada pelas toxinas produzidas pela bactéria Clostridium botulinum. Essas toxinas são os venenos mais potentes que se conhece e podem produzir danos graves dos nervos e músculos. Como elas produzem lesões nervosas, são denominadas neurotoxinas. A classificação médica do botulismo é feita de acordo com a sua origem. O botulismo de origem alimentar é resultante da ingestão de alimentos contaminados. O decorrente de uma ferida é resultante de uma ferida contaminada. O botulismo do lactente também é decorrente da ingestão de alimentos contaminados e afeta lactentes.
Causas
A bactéria Clostridium botulinum forma esporos. Como as sementes, os esporos podem permanecer em um estado de latência durante muitos anos e são muito resistentes à destruição. Em condições ideais (presença de umidade e de nutrientes e ausência de oxigênio), os esporos começam a crescer e produzem uma toxina. Algumas toxinas produzidas pelo Clostridium botulinum são proteínas altamente tóxicas que resistem à destruição por parte das enzimas protetoras do intestino.Quando o alimento contaminado é consumido, a toxina penetra no organismo pelo sistema digestivo, causando o botulismo alimentar. As conservas caseiras são a fonte mais freqüente do botulismo, embora alimentos comerciais tenham sido responsáveis em cerca de 10% dos surtos.
Os vegetais, os peixes, as frutas e os condimentos são as fontes alimentares mais comuns. A carne bovina, os laticínios, a carne suína e de aves e outros alimentos também foram responsabilizados por casos de botulismo.O botulismo devido a uma ferida ocorre quando esta é contaminada pelo Clostridium botulinum. No interior da lesão, as bactérias produzem uma toxina que é então absorvida para o interior da corrente sangüínea e produz os sintomas.
O botulismo do lactente ocorre mais freqüentemente em lactentes com dois a três meses. Ao contrário do botulismo alimentar, ele não é causado pela ingestão da toxina préformada, mas é resultante da ingestão de alimentos que contêm esporos, que desenvolvemse no intestino do lactente produzindo toxinas. A causa da maioria dos casos é desconhecida, mas alguns deles foram relacionados ao consumo de mel. O Clostridium botulinum é comum no meio ambiente e muitos casos podem ser decorrentes da ingestão de pequenas quantidades de poeira ou de terra.
Sintomas
Os sintomas manifestamse subitamente, comumente 18 a 36 horas após a entrada da toxina no organismo, embora eles possam manifestarse 4 a 8 horas após a entrada da toxina. Quanto maior for a quantidade de toxina que entra no organismo, mais precoce será a manifestação da doença. Geralmente, os indivíduos que adoecem nas 24 horas que sucedem a ingestão do alimento contaminado apresentam um quadro mais grave. Os primeiros sintomas comumente incluem a boca seca, a visão dupla, a ptose palpebral e a incapacidade de focar objetos próximos.
As pupilas não contraem normalmente quando expostas à luz durante o exame oftalmológico, inclusive podendo não contrair em absoluto. Em alguns indivíduos, os primeiros sintomas são a náusea, o vômito, as cólicas estomacais e a diarréia. Outros indivíduos não apresentam esses sintomas gastrointestinais, principalmente aqueles que apresentam o botulismo devido a uma ferida.O indivíduo afetado apresenta dificuldade de fala e de deglutição. A dificuldade de deglutição pode levar à aspiração de alimentos e à pneumonia aspirativa. Os músculos dos membros superiores e inferiores e os respiratórios apresentam uma fraqueza progressiva à medida que os sintomas avançam gradualmente, de cima para baixo.
A incapacidade dos nervos para funcionar adequadamente afeta a força muscular, apesar da sensibilidade ser preservada. Apesar da gravidade dessa doença, o estado mental geralmente permanece inalterado. Em aproximadamente dois terços dos casos de botulismo do lactente, a constipação é o sintoma inicial. Em seguida, ocorre a paralisia dos nervos e músculos, começando na face e na cabeça e atingindo finalmente os membros superiores, os membros inferiores e os músculos respiratórios. Os nervos de um dos lados do corpo podem ser mais lesados que os do outro lado. Os problemas variam de uma letargia discreta e um tempo prolongado para se alimentar até a perda acentuada do tônus muscular e a incapacidade de respirar adequadamente.
Diagnóstico
No botulismo alimentar, o padrão característico do comprometimento nervoso e muscular pode levar o médico a estabelecer o diagnóstico. No entanto, os sintomas são freqüente e equivocadamente considerados como devidos a causas mais comuns de paralisia como, por exemplo, um acidente vascular cerebral. Uma provável origem alimentar provê uma pista adicional. Quando o botulismo ocorre em duas ou mais pessoas que consumiram o mesmo alimento preparado no mesmo lugar, o diagnóstico tornase mais fácil, mas ele somente é confirmado através da detecção da toxina no sangue ou da cultura de fezes positiva para a bactéria.
A toxina também pode ser identificada no alimento suspeito. A eletromiografia (um exame que analisa a atividade elétrica dos músculos) revela contrações musculares anormais após a estimulação elétrica em quase todos os casos de botulismo.O diagnóstico de botulismo devido a uma ferida é confirmado quando a toxina é encontrada no sangue ou quando uma cultura de amostra de tecido da ferida é positiva para a bactéria. A identificação da bactéria ou de sua toxina em uma amostra das fezes do lactente confirma o diagnóstico do botulismo do lactente.
Prevenção e Tratamento
Os esporos são altamente resistentes ao calor e podem sobreviver à cocção por várias horas. Contudo, as toxinas são destruídas imediatamente pelo calor e, conseqüentemente, o cozimento do alimento a 80 °C durante 30 minutos previne o botulismo alimentar. O cozimento dos alimentos imediatamente antes de seu consumo quase sempre previne a ocorrência de botulismo alimentar, mas os alimentos cozidos de modo inadequado podem causálo quando guardados após a cocção. As bactérias podem produzir algumas toxinas em temperaturas baixas de até mesmo 3°C, a temperatura usual de um refrigerador.
É essencial que o acondicionamento de alimentos (caseiros ou comerciais) seja adequado, assim como o aquecimento dos alimentos enlatados utilizados em casa antes de serem servidos. Os alimentos enlatados que apresentam qualquer evidência de deterioração podem ser letais e devem ser descartados. Além disso, as latas inchadas ou com vazamentos devem ser imediatamente descartadas. O mel não deve ser dado a crianças com menos de 1 ano, pois ele pode conter esporos.
Mesmo quantidades mínimas de uma toxina que penetra no organismo por meio da ingestão, da inalação ou da absorção pelo olho ou de uma solução de continuidade cutânea podem causar uma doença grave. Por essa razão, todo alimento que possa estar contaminado deve ser descartado imediatamente e com cuidado. O indivíduo deve evitar o contato com a pele e as mãos devem ser lavadas imediatamente após a manipulação do alimento.
Um indivíduo com suspeita de botulismo deve procurar um hospital imediatamente. Freqüentemente, o tratamento é iniciado antes dos resultados de exames estarem disponíveis. De qualquer modo, eles devem ser solicitados para confirmação do diagnóstico. Para livrar o organismo de qualquer toxina não absorvida, o médi co pode induzir o vômito, realizar uma lavagem gástrica e pode administrar um laxante para acelerar a passagem do conteúdo intestinal.
O maior perigo do botulismo é o comprometimento respiratório. Os sinais vitais (pulso, freqüência respiratória, pressão arterial e temperatura) são controlados regularmente. Caso ocorram problemas respiratórios, o indivíduo deverá ser transferido para uma unidade de terapia intensiva e pode ser mantido temporariamente sob ventilação mecânica. A terapia intensiva reduziu a taxa de mortalidade por botulismo de aproximadamente 70% no início deste século para menos de 10% atualmente.
A alimentação parenteral (por via venosa) também pode ser necessária. A antitoxina botulínica não reverte o dano causado, mas pode retardar ou inclusive interromper a deterioração física e mental, o que permite que o corpo vá se recuperando espontaneamente ao longo dos meses. Assim que o diagnóstico for estabelecido, a antitoxina botulínica é administrada o mais rapidamente possível, pois a probabilidade de êxito é maior quando ela é administrada nas primeiras 72 horas após o início dos sintomas. Atualmente, a antitoxina botulínica não é recomendada no tratamento do botulismo do lactente, mas a sua eficácia para esse tipo de botulismo vem sendo estudada.
Intoxicação Alimentar pelo Clostridium perfringens
Esse tipo de gastroenterite é causado pela ingestão de alimento contaminado por uma toxina produzida pela bactéria Clostridium perfringens. Algumas cepas produzem uma doença leve a moderada que melhora sem tratamento. Outras cepas produzem um tipo de gastroenterite grave, freqüentemente fatal. Algumas toxinas não são destruídas pela cocção e outras o são. Comumente, a responsável pelos surtos de intoxicação alimentar pelo Clostridium perfringens é a carne contaminada.
Sintomas, Diagnóstico, e Tratamento
Normalmente, a gastroenterite é leve, embora possa ocorrer um quadro grave com dor abdominal, distensão abdominal devida ao acúmulo de gás, diarréia intensa, desidratação e choque. Normalmente, o médico suspeita do diagnóstico quando ocorreu um surto local da doença. O diagnóstico é estabelecido por meio do exame do alimento contaminado que confirma a presença do Clostridium perfringens. É realizada a administração de líquidos ao indivíduo e o repouso é aconselhado. Nos casos mais graves, a penicilina pode ser útil. Quando a doença destrói uma parte do intestino delgado, esta será removida cirurgicamente.
Diarréia do Viajante
A diarréia do viajante (também denominada gripe intestinal ou intestino do turista) é um distúrbio caracterizado por diarréia, náusea e vômito que comumente afeta pessoas que viajam.Os microrganismos com maior propensão para causar a diarréia do viajante são os tipos de Escherichia coli que produzem determinadas toxinas e alguns vírus (p. Ex., vírus de Norwalk).
Sintomas e Diagnóstico
A náusea, o vômito, o borborigmo (ruídos intestinais audíveis), a cólica abdominal e a diarréia podem ocorrer combinados e com um grau de gravidade variado. O vômito, a cefaléia e a dor muscular são particularmente comuns em infecções causadas pelo vírus de Norwalk. A maioria dos casos é leve e desaparece espontaneamente. Exames raramente são necessários.
Prevenção e Tratamento
Os viajantes devem dar preferência a restaurantes com uma reputação de segurança e não devem consumir alimentos ou bebidas oferecidos por vendedores ambulantes. Todo alimento deve ser cozido e toda fruta deve ser descascada. Os viajantes devem tomar apenas refrigerantes ou bebidas preparadas com água previamente fervida. Eles devem evitar as saladas que contêm vegetais não cozidos.
O subsalicilato de bismuto pode prover alguma proteção. O benefício da antibioticoterapia preventiva é controverso, mas esses medicamentos podem ser recomendados para os indivíduos particularmente suscetíveis às conseqüências da diarréia do viajante (p. Ex., aqueles com depressão do sistema imune).
O tratamento consiste em ingerir grande volume de líquidos, e em uma dieta leve. Antibióticos não são recomendados para casos leves de diarréia, a menos que se observe febre ou sangue nas fezes. Esses medicamentos podem causar danos, por eliminar as bactérias que crescem normalmente nas fezes, ao mesmo tempo em que promovem o crescimento de bactérias resistentes aos medicamentos.
Intoxicação Alimentar por Substâncias Químicas
A intoxicação alimentar por substâncias químicas é resultado da ingestão de plantas ou de animais que contêm veneno. A intoxicação por cogumelo venenoso (“chapéu de cobra”) pode ocorrer devido à ingestão de qualquer uma das numerosas espécies de cogumelos venenosos. O potencial de intoxicação pode variar dentro das mesmas espécies, em diferentes momentos da época de crescimento e de acordo como o cogumelo é cozido. Nos casos de intoxicação causados por muitas espécies de Inocybe e algumas espécies de Clitocybe, a substância perigosa é a muscarina.
Os sintomas, que iniciam alguns minutos ou até 2 horas após a ingestão, incluem o aumento do lacrimejamento, sialorréia (aumento da salivação), constrição pupilar, sudorese, vômito, cólicas estomacais, diarréia, tontura, confusão mental, coma e, ocasionalmente, crises convulsivas. Com o tratamento apropriado, o indivíduo geralmente recuperase em 24 horas, apesar de poder ocorrer morte em poucas horas. Na intoxicação pela faloidina causada pela ingestão da Amanita phalloides e espécies relacionadas de cogumelos, os sintomas começam de 6 a 24 horas após a ingestão do alimento contaminado. Os indivíduos apresentam sintomas intestinais similares aos da intoxicação muscarínica, e a lesão renal pode acarretar uma redução ou inclusive a supressão da produção de urina.
A icterícia devido à lesão hepática é comum e ocorre em 2 a 3 dias. Algumas vezes, os sintomas desaparecem espontaneamente, mas aproximadamente 50% dos indivíduos com intoxicação pela faloidina morrem em 5 a 8 dias. A intoxicação por plantas e arbustos pode ser causada pela ingestão de folhas e frutos de plantas domésticas ou silvestres. As raízes ou os brotos verdes que crescem sob o solo e que contêm solanina produzem náusea discreta, vômito, diarréia e fraqueza. As favas podem acarretar a ruptura dos eritrócitos em indivíduos geneticamente suscetíveis (favismo).
A intoxicação pelo ergot ocorre devido à ingestão de cereais contaminados pelo fungo Claviceps purpurea. As frutas da árvore de Koenig causam a doença do vômito da Jamaica. A intoxicação por frutos do mar geralmente é causada por pescados ou mariscos. Normalmente, a intoxicação causada por pescados é decorrente da ação de uma das três toxinas seguintes: a ciguatera, o tetraodon ou a histamina. Mais de quatrocentas espécies de peixes dos recifes tropicais da Flórida, das Índias Ocidentais ou do Pacífico causam intoxicação. A toxina é produzida por certos dinoflagelados, que são microrganismos marinhos devorados pelos peixes e que se acumulam em sua carne. Os peixes maiores e mais velhos são mais tóxicos que os menores e mais jovens.
O sabor do peixe não é afetado. Os métodos atuais de processamento não conseguem destruir a toxina. Os sintomas podem manifestarse de 2 a 8 horas após a ingestão do peixe. As cólicas abdominais, a náusea, o vômito e a diarréia persistem por 6 a 17 horas. Os sintomas tardios podem incluir o prurido, a sensação de formigamento, a cefaléia, a fraqueza e a dor muscular, a inversão das sensações de calor e frio, a dor facial. Ao longo de vários meses, os transtornos podem ser incapacitantes.Os sintomas da intoxicação pelo tetraodon, causada pela ingestão de baiacu, o qual é encontrado mais freqüentemente nos mares que banham o Japão, são similares aos da intoxicação pela ciguatera.
A morte pode ser causada pela paralisia dos músculos respiratórios. A intoxicação pela histamina proveniente de peixes como a cavala, o atum e o golfinho azul (“mahimahi”) ocorre quando os tecidos do peixe sofrem decomposição após a captura e produzem altas concentrações de histamina. Após a ingestão, a histamina produz um rubor facial imediato. Ela também pode causar náusea, vômito, dor de estômago e urticária alguns minutos após a ingestão. Geralmente, os sintomas duram menos de 24 horas.
De junho a outubro, especialmente nas costas do Pacífico e da Nova Inglaterra, os moluscos (p. Ex., mexilhões, mariscos, ostras e vieiras) podem devorar certos dinoflagelados venenosos. Estes são encontrados em determinados momentos e em uma quantidade tão grande que a água adquire uma coloração vermelha, um fenômeno conhecido como “maré vermelha”.
Esses organismos produzem uma toxina que afeta os nervos (as toxinas são denominadas neurotoxinas). A toxina que causa a intoxicação paralítica por moluscos continua ativa mesmo após o alimento ser cozido. O sintoma inicial, uma sensação de formigamento (“agulhadas, alfinetadas”) ao redor da boca,começa de 5 a 30 minutos após a ingestão. Aseguir, o indivíduo apresenta náusea, vômito ecólica abdominal.
Cerca de 25% dos indivíduosapresenta fraqueza muscular durante as horasseguintes, a qual pode evoluir para a paralisiados membros superiores e inferiores ou dosmúsculos respiratórios, podendo ser tão gravea ponto de acarretar a morte. A intoxicação por contaminantes pode afetarindivíduos que ingeriram frutas e vegetais nãolavados e que haviam sido submetidos a pulverização com arsênico, chumbo ou inseticidasorgânicos, ou aqueles que ingeriram líquidosácidos servidos em recipientes que contêmchumbo ou alimentos armazenados em recipientes revestidos de cádmio.
Tratamento
A menos que o indivíduo tenha apresentadovômitos violentos ou diarréia ou que os sintomas tenham surgido somente várias horas apósa ingestão, devese tentar eliminar a substância tóxica utilizando um método de esvaziamento gástrico (lavagem gástrica). Para induzir ovômito, podem ser utilizados medicamentoscomo, por exemplo, o xarope de ipeca. Alémdisso, pode ser administrado um laxante parapromover o esvaziamento intestinal. No casode persitência da náusea e dos vômitos, podeser realizada a administração intravenosa delíquido contendo sais e dextrose para corrigira desidratação ou qualquer desequilíbrio ácido ou básico.
Medicamentos analgésicos podemser necessários quando as cólicas estomacaisforem intensas. Ocasionalmente, a instituiçãoda respiração artificial e os cuidados intensivos de enfermagem são necessários.Qualquer pessoa que adoecer após ingerir umtipo de cogumelo não identificado deve tentarvomitar imediatamente e deve guardar o vômitopara que ele seja submetido a exames laboratoriais, pois o tratamento é diferente para asintoxicações causadas por espécies diferentes.
Na intoxicação muscarínica, é realizada a administração de atropina. Na intoxicação pelafaloidina, é necessária a instituição de uma dieta rica em carboidratos e a administraçãointravenosa de dextrose e cloreto de sódiointravenosos podem ser úteis na correção da baixa concentração de açúcar no sangue (hipo glicemia) causada pela grave lesão hepática. Algumas vezes, o manitol (administrado por via intravenosa) é utilizado no tratamento da intoxicação grave pela ciguatera. Os bloqueadores da histamina (antihistamínicos) são eficazes na redução dos sintomas da intoxicação pela histamina oriunda de peixes.
Síndrome do Restaurante Chinês
O que popularmente se conhece como a síndrome do restaurante chinês não é um tipo de intoxicação alimentar por produto químico. Ao contrário, tratase de uma reação de hipersensibilidade ao glutamato monossódico (GMS), uma substância que acentua o sabor e é freqüentemente utilizada na culinária chinesa. Em indivíduos suscetíveis, o glutamato monossódico pode produzir uma sensação de pressão na face, dor torácica e sensação de queimação em todo o corpo. A quantidade de glutamato monossódico que pode causar esses sintomas varia consideravelmente de pessoa para pessoa.
Efeitos Adversos Medicamentosos
A náusea, o vômito e a diarréia são efeitos colaterais comuns de muitos medicamentos. Os responsáveis mais freqüentes são os antiácidos que contêm magnésio como ingrediente principal, os antibióticos, as drogas antineoplásicas, a colchicina (utilizada no tratamento da gota), os digitálicos (utilizados no tratamento da insuficiência cardíaca) e os laxantes. O uso abusivo de laxantes pode acarretar fraqueza, vômito, diarréia, perda de eletrólitos e outros distúrbios. Pode ser difícil reconhecer que um medicamento seja a causa da gastroenterite. Nos casos leves, o médico pode aconselhar o indivíduo a interromper o uso do medicamento e, posteriormente, retomar o seu uso. Se os sintomas desaparecerem durante o período de interrupção e retornarem quando o medicamento volta a ser utilizado, ele pode ser a causa dos sintomas gastrointestinais. Nos casos graves de gastroenterite, o médico pode orientar o indivíduo a suspender o medicamento e nunca mais utilizálo.
__________________________________________
Distúrbios do Movimento Intestinal
A função intestinal varia bastante, não apenas de um indivíduo para outro, mas também no mesmo indivíduo em momentos diferentes. A função intestinal pode ser afetada pela dieta, pelo estresse, por drogas, por doenças e inclusive por padrões sociais e culturais. Na maioria das sociedades ocidentais, o número normal de evacuações varia de 2 a 3 por semana até 2 a 3 por dia. As alterações da freqüência, da consistência ou do volume das evacuações ou a presença de sangue, muco, pus ou um excesso de matéria gordurosa (óleo, gordura) nas fezes podem indicar uma doença.
Constipação
A constipação é um distúrbio no qual o indivíduo apresenta evacuações desconfortáveis ou pouco freqüentes. O indivíduo com constipação produz fezes duras, cuja eliminação pode ser difícil. Ele também pode sentir como se o reto não tivesse sido totalmente esvaziado. A constipação aguda tem um início súbito e de modo perceptível. Por outro lado, a constipação crônica pode começar de modo insidioso e pode persistir por meses ou anos.
Freqüentemente, a causa da constipação aguda é apenas uma alteração recente da dieta ou uma diminuição da atividade física (p.ex., quando o indivíduo permanece no leito por um ou dois dias devido a uma doença). Muitos medicamentos podem causar constipação como, por exemplo, o hidróxido de alumínio (princípio ativo comum de antiácidos de venda livre), sais de bismuto, sais de ferro, anticolinérgicos, antihipertensivos, narcóticos e muitos tranqüilizantes e sedativos.
Ocasionalmente, a constipação aguda pode ser causada por problemas graves como, por exemplo, a obstrução do intestino grosso, o suprimento insuficiente de sangue para o intestino grosso e uma lesão nervosa ou medular. A atividade física escassa e a dieta pobre em fibras são causas comuns da constipação crônica. Outras causas incluem a hipoatividade tireoidiana (hipotireoidismo), a concentração elevada de cálcio no sangue (hipercalcemia) e a doença de Parkinson. A redução das contrações do intestino grosso (cólon inativo) e o desconforto durante a defecação também levam à constipação crônica. Os fatores psicológicos são causas comuns de constipação aguda e crônica.
Tratamento
Quando a causa da constipação for uma doença, esta deve ser tratada. Caso contrário, a constipação é melhor prevenida e tratada com uma combinação de exercícios adequados, uma dieta rica em fibras e o uso ocasional de medicamentos adequados. São excelentes fontes de fibras os vegetais, as frutas e o farelo de cereais. Muitas pessoas consideram útil salpicar duas ou três colheres de chá de farinha integral ou de um cereal rico em fibras sobre as frutas, duas ou três vezes ao dia. Para serem eficazes, as fibras devem ser consumidas juntamente com uma grande quantidade de líquido.
Laxantes
Muitas pessoas utilizam laxantes para aliviar a constipação. Alguns são seguros para o uso prolongado e outros somente devem ser usados ocasionalmente. Alguns são úteis para prevenir a constipação e outros podem ser utilizados para tratála. Os agentes formadores de volume (farelo de cereais, psílio, policarbófilo de cálcio e metilcelulose) adicionam volume às fezes.
O volume maior estimula as contrações naturais do intestino, e as fezes volumosas são mais moles, sendo eliminadas mais facilmente. Os agentes formadores de volume atuam de forma lenta e suave e representam uma das formas mais seguras para promover evacuações regulares. Em geral, primeiramente esses agentes são tomados em pequenas quantidades. A dose é aumentada gradualmente até que ocorra regularização. O uso desses agentes de volume sempre exige a ingestão de muito líquido. Os emolientes fecais (p.ex., docusato) aumentam a quantidade de água retida pelas fezes.
Na verdade, esses laxantes são detergentes que diminuem a tensão superficial das fezes, permitindo que a água penetre com mais facilidade no bolo fecal, amolecendoo. O volume maior estimula as contrações naturais do intestino grosso e ajuda no deslocamento das fezes amolecidas para fora do corpo. O óleo mineral amolece as fezes e facilita a sua eliminação do corpo. Entretanto, ele também pode diminuir a absorção de determinadas vitaminas lipossolúveis. Se o indivíduo aspirar acidentalmente o óleo mineral, pode ocorrer uma irritação pulmonar grave. Além disso, o óleo mineral extravasa através do reto.
Os agentes osmóticos atraem grandes quantidades de água para o intestino grosso, tornando as fezes moles e frouxas. O excesso de líquido também distende as paredes do intestino grosso, estimulando as contrações. Esses laxantes são sais (normalmente de fosfato, de magnésio ou sulfato) ou açúcares que quase não são absorvidos (p.ex., lactulose e sorbitol). Alguns agentes osmóticos contêm sódio. Eles podem causar retenção líquida em indivíduos com doença renal ou insuficiência cardíaca, sobretudo quando esses agentes são administrados em altas doses ou freqüentemente.
Os agentes osmóticos que contêm magnésio e fosfato são parcialmente absorvidos para o interior da corrente sangüínea e, conseqüentemente, são nocivos para os indivíduos com insuficiência renal. Esses laxantes, que geralmente agem no prazo de três horas, são mais adequados para tratar a constipação do que para prevenila. Eles também são utilizados para se eliminar as fezes do intestino antes da realização de radiografias do trato digestivo (gastrointestinal) e antes de uma colonoscopia (exame do intestino grosso com o auxílio de um tubo de visualização flexível). Os laxantes estimulantes estimulam diretamente as paredes do intestino grosso, provocando sua contração e deslocando as fezes.
Esses laxantes contêm substâncias irritantes como, por exemplo, a sena, a cáscara sagrada, a fenolftaleína, o bisacodil ou o óleo de mamona. Geralmente, eles provocam a evacuação de fezes semisólidas em 6 a 8 horas, mas freqüentemente produzem cólicas. Sob a forma de supositórios, esses laxantes normalmente agem em aproximadamente 15 a 60 minutos. O uso prolongado de laxantes estimulantes pode lesar o intestino grosso.
Além disso, os indivíduos podem tornarse dependentes de laxantes estimulantes, desenvolvendo a síndrome do intestino preguiçoso. Freqüentemente, os laxantes estimulantes são utilizados para esvaziar o intestino grosso antes da realização de procedimentos diagnósticos e para prevenir ou tratar a constipação causada por medicamentos que reduzem as contrações do intestino grosso (p.ex., narcóticos).
Constipação Psicogênica
Muitas pessoas acreditam ter constipação quando não evacuam diariamente. Outras pensam que têm constipação quando o aspecto ou a consistência das fezes lhes parece anormal. Entretanto, evacuações diárias não são necessariamente normais e evacuações menos freqüentes não indicam necessariamente algum problema, exceto quando elas representam uma alteração importante do padrão de evacuação prévio. O mesmo é válido para a cor e a consistência das fezes. A não ser que haja uma alteração substancial dessas características, o indivíduo provavelmente não apresenta constipação.
Essas concepções errôneas sobre a constipação podem levar a um tratamento excessivo, especialmente no que diz respeito ao uso prolongado de laxantes estimulantes, de supositórios irritantes e de enemas. Este tratamento pode lesar gravemente o intestino grosso, acarretando a síndrome do intestino preguiçoso e a melanose do cólon (alterações anormais do revestimento do intestino grosso causadas por depósitos de um pigmento).
Antes de estabelecer o diagnóstico de constipação psicogênica, o médico deve primeiramente assegurarse de que não existe nenhum problema orgânico subjacente que possa ser responsável pelas evacuações irregulares. Pode ser necessária a realização de exames diagnósticos, como a sigmoidoscopia (exame do cólon sigmóide com o auxílio de um tubo de visualização flexível) ou um enema baritado. Quando não existe um problema orgânico subjacente, o indivíduo deve aceitar o seu padrão de evacuação e não insistir para conseguir um padrão mais irregular.
Distúrbios do Movimento Intestinal
A função intestinal varia bastante, não apenas de um indivíduo para outro, mas também no mesmo indivíduo em momentos diferentes. A função intestinal pode ser afetada pela dieta, pelo estresse, por drogas, por doenças e inclusive por padrões sociais e culturais. Na maioria das sociedades ocidentais, o número normal de evacuações varia de 2 a 3 por semana até 2 a 3 por dia. As alterações da freqüência, da consistência ou do volume das evacuações ou a presença de sangue, muco, pus ou um excesso de matéria gordurosa (óleo, gordura) nas fezes podem indicar uma doença.
Constipação
A constipação é um distúrbio no qual o indivíduo apresenta evacuações desconfortáveis ou pouco freqüentes. O indivíduo com constipação produz fezes duras, cuja eliminação pode ser difícil. Ele também pode sentir como se o reto não tivesse sido totalmente esvaziado. A constipação aguda tem um início súbito e de modo perceptível. Por outro lado, a constipação crônica pode começar de modo insidioso e pode persistir por meses ou anos.
Freqüentemente, a causa da constipação aguda é apenas uma alteração recente da dieta ou uma diminuição da atividade física (p.ex., quando o indivíduo permanece no leito por um ou dois dias devido a uma doença). Muitos medicamentos podem causar constipação como, por exemplo, o hidróxido de alumínio (princípio ativo comum de antiácidos de venda livre), sais de bismuto, sais de ferro, anticolinérgicos, antihipertensivos, narcóticos e muitos tranqüilizantes e sedativos.
Ocasionalmente, a constipação aguda pode ser causada por problemas graves como, por exemplo, a obstrução do intestino grosso, o suprimento insuficiente de sangue para o intestino grosso e uma lesão nervosa ou medular. A atividade física escassa e a dieta pobre em fibras são causas comuns da constipação crônica. Outras causas incluem a hipoatividade tireoidiana (hipotireoidismo), a concentração elevada de cálcio no sangue (hipercalcemia) e a doença de Parkinson. A redução das contrações do intestino grosso (cólon inativo) e o desconforto durante a defecação também levam à constipação crônica. Os fatores psicológicos são causas comuns de constipação aguda e crônica.
Tratamento
Quando a causa da constipação for uma doença, esta deve ser tratada. Caso contrário, a constipação é melhor prevenida e tratada com uma combinação de exercícios adequados, uma dieta rica em fibras e o uso ocasional de medicamentos adequados. São excelentes fontes de fibras os vegetais, as frutas e o farelo de cereais. Muitas pessoas consideram útil salpicar duas ou três colheres de chá de farinha integral ou de um cereal rico em fibras sobre as frutas, duas ou três vezes ao dia. Para serem eficazes, as fibras devem ser consumidas juntamente com uma grande quantidade de líquido.
Laxantes
Muitas pessoas utilizam laxantes para aliviar a constipação. Alguns são seguros para o uso prolongado e outros somente devem ser usados ocasionalmente. Alguns são úteis para prevenir a constipação e outros podem ser utilizados para tratála. Os agentes formadores de volume (farelo de cereais, psílio, policarbófilo de cálcio e metilcelulose) adicionam volume às fezes.
O volume maior estimula as contrações naturais do intestino, e as fezes volumosas são mais moles, sendo eliminadas mais facilmente. Os agentes formadores de volume atuam de forma lenta e suave e representam uma das formas mais seguras para promover evacuações regulares. Em geral, primeiramente esses agentes são tomados em pequenas quantidades. A dose é aumentada gradualmente até que ocorra regularização. O uso desses agentes de volume sempre exige a ingestão de muito líquido. Os emolientes fecais (p.ex., docusato) aumentam a quantidade de água retida pelas fezes.
Na verdade, esses laxantes são detergentes que diminuem a tensão superficial das fezes, permitindo que a água penetre com mais facilidade no bolo fecal, amolecendoo. O volume maior estimula as contrações naturais do intestino grosso e ajuda no deslocamento das fezes amolecidas para fora do corpo. O óleo mineral amolece as fezes e facilita a sua eliminação do corpo. Entretanto, ele também pode diminuir a absorção de determinadas vitaminas lipossolúveis. Se o indivíduo aspirar acidentalmente o óleo mineral, pode ocorrer uma irritação pulmonar grave. Além disso, o óleo mineral extravasa através do reto.
Os agentes osmóticos atraem grandes quantidades de água para o intestino grosso, tornando as fezes moles e frouxas. O excesso de líquido também distende as paredes do intestino grosso, estimulando as contrações. Esses laxantes são sais (normalmente de fosfato, de magnésio ou sulfato) ou açúcares que quase não são absorvidos (p.ex., lactulose e sorbitol). Alguns agentes osmóticos contêm sódio. Eles podem causar retenção líquida em indivíduos com doença renal ou insuficiência cardíaca, sobretudo quando esses agentes são administrados em altas doses ou freqüentemente.
Os agentes osmóticos que contêm magnésio e fosfato são parcialmente absorvidos para o interior da corrente sangüínea e, conseqüentemente, são nocivos para os indivíduos com insuficiência renal. Esses laxantes, que geralmente agem no prazo de três horas, são mais adequados para tratar a constipação do que para prevenila. Eles também são utilizados para se eliminar as fezes do intestino antes da realização de radiografias do trato digestivo (gastrointestinal) e antes de uma colonoscopia (exame do intestino grosso com o auxílio de um tubo de visualização flexível). Os laxantes estimulantes estimulam diretamente as paredes do intestino grosso, provocando sua contração e deslocando as fezes.
Esses laxantes contêm substâncias irritantes como, por exemplo, a sena, a cáscara sagrada, a fenolftaleína, o bisacodil ou o óleo de mamona. Geralmente, eles provocam a evacuação de fezes semisólidas em 6 a 8 horas, mas freqüentemente produzem cólicas. Sob a forma de supositórios, esses laxantes normalmente agem em aproximadamente 15 a 60 minutos. O uso prolongado de laxantes estimulantes pode lesar o intestino grosso.
Além disso, os indivíduos podem tornarse dependentes de laxantes estimulantes, desenvolvendo a síndrome do intestino preguiçoso. Freqüentemente, os laxantes estimulantes são utilizados para esvaziar o intestino grosso antes da realização de procedimentos diagnósticos e para prevenir ou tratar a constipação causada por medicamentos que reduzem as contrações do intestino grosso (p.ex., narcóticos).
Constipação Psicogênica
Muitas pessoas acreditam ter constipação quando não evacuam diariamente. Outras pensam que têm constipação quando o aspecto ou a consistência das fezes lhes parece anormal. Entretanto, evacuações diárias não são necessariamente normais e evacuações menos freqüentes não indicam necessariamente algum problema, exceto quando elas representam uma alteração importante do padrão de evacuação prévio. O mesmo é válido para a cor e a consistência das fezes. A não ser que haja uma alteração substancial dessas características, o indivíduo provavelmente não apresenta constipação.
Essas concepções errôneas sobre a constipação podem levar a um tratamento excessivo, especialmente no que diz respeito ao uso prolongado de laxantes estimulantes, de supositórios irritantes e de enemas. Este tratamento pode lesar gravemente o intestino grosso, acarretando a síndrome do intestino preguiçoso e a melanose do cólon (alterações anormais do revestimento do intestino grosso causadas por depósitos de um pigmento).
Antes de estabelecer o diagnóstico de constipação psicogênica, o médico deve primeiramente assegurarse de que não existe nenhum problema orgânico subjacente que possa ser responsável pelas evacuações irregulares. Pode ser necessária a realização de exames diagnósticos, como a sigmoidoscopia (exame do cólon sigmóide com o auxílio de um tubo de visualização flexível) ou um enema baritado. Quando não existe um problema orgânico subjacente, o indivíduo deve aceitar o seu padrão de evacuação e não insistir para conseguir um padrão mais irregular.
Inércia Colônica
A inércia colônica (cólon inativo) é uma redução das contrações no intestino grosso ou uma insensibilidade do reto à presença de fezes, resultando em uma constipação crônica. A inércia colônica ocorre com freqüência em idosos, em indivíduos debilitados ou acamados, mas também afeta mulheres jovens e saudáveis. O intestino grosso deixa de responder aos estímulos que normalmente provocam a evacuação: a ingestão de alimentos, o estômago cheio, o intestino grosso cheio e a presença de fezes no reto. Os medicamentos utilizados no tratamento de algumas doenças freqüentemente produzem ou agravam o problema, sobretudo os narcóticos (p.ex., codeína) e drogas anticolinérgicas (p.ex., a amitriptilina para a depressão ou a propantelina para a diarréia). Algumas vezes, a inércia colônica ocorre em indivíduos que têm o hábito de retardar a evacuação ou que fizeram uso prolongado de laxantes ou de enemas.
Sintomas
A constipação é um problema diário e deve ser analisada a longo prazo. O indivíduo pode ou não apresentar desconforto abdominal. Freqüentemente, o médico detecta um reto cheio de fezes moles, inclusive quando o indivíduo não apresenta necessidade de defecar e só consegue fazêlo com dificuldade.Os indivíduos com esse distúrbio podem apresentar impactação fecal, na qual as fezes localizadas na porção distal do intestino grosso e no reto endurecem e bloqueiam a passagem. Esse bloqueio acarreta cólicas, dor retal e esforços intensos, porém inúteis, para evacuar. Freqüentemente, ocorre a passagem de um muco aquoso em torno do bloqueio, que, algumas vezes, dá a falsa impressão de diarréia.
Tratamento
Para a inércia colônica, o médico algumas vezes recomenda a utilização de supositórios ou de enemas com 60 a 90 ml de água, com água e sais (enemas salinos) ou com óleos (p.ex., azeite de oliva). Para a impactação fecal, também se faz necessário o uso de laxantes, geralmente do tipo osmótico. Algumas vezes, o médico ou o enfermeiro deve retirar as fezes impactadas com o auxílio de uma sonda ou de um dedo enluvado.Os indivíduos com inércia colônica devem tentar evacuar diariamente, preferivelmente 15 a 45 minutos após uma refeição, pois a ingestão de alimentos estimula a evacuação. A realização de exercícios freqüentemente é útil.
Disquezia
A disquezia é a dificuldade para evacuar causada por uma incapacidade de controlar os músculos pélvicos e anais. Para realizar uma evacuação adequada, é necessário o relaxamento dos músculos da pelve e dos músculos circulares (esfíncteres) que mantêm o ânus fechado. Caso contrário, os esforços para evacuar serão inúteis, mesmo quando eles forem consideráveis. Os indivíduos com disquezia sentem a necessidade de evacuar, mas não conseguem fazêlo. Mesmo a eliminação de fezes moles pode ser difícil.
As condições que podem interferir no movimento muscular incluem a discinesia do assoalho pélvico (distúrbio da coordenação muscular), o anismo (uma condição na qual os músculos não relaxam ou contraem de forma paradoxal durante a evacuação), a retocele (herniação do reto no interior da vagina), a enterocele (herniação do intestino delgado no interior do reto), a úlcera retal e o prolapso retal. Geralmente, o tratamento com laxantes é insatisfatório. Atualmente, estão sendo testados exercícios de relaxamento e biofeedback para o tratamento da discinesia do assoalho pélvico, e eles parecem ser muito promissores. A cirurgia pode ser necessária para a reparação de uma enterocele ou de uma retocele volumosa. A constipação pode tornarse tão severa que as fezes devem ser removidas por um médico ou por um enfermeiro com o auxílio de uma sonda ou de um dedo enluvado.
Diarréia
A diarréia é um aumento do volume, da aquosidade ou da freqüência das evacuações. Os indivíduos com diarréia causada por um problema clínico significativo geralmente apresentam volumes excessivos de fezes, eliminando normalmente mais de meio quilo de fezes por dia. Aqueles que ingerem grandes quantidades de fibras vegetais podem produzir uma quantidade ainda maior, mas as fezes são bem formadas e não são aquosas. Freqüentemente, as fezes contêm 60 a 90% de água. A diarréia ocorre principalmente quando a porcentagem excede 90%. A diarréia osmótica ocorre quando certas substâncias que não podem ser absorvidas para a corrente sangüínea permanecem no intestino.
Essas substâncias fazem com que quantidades excessivas de água permaneçam nas fezes, acarretando a diarréia. Certos alimentos (como algumas frutas e feijões) e hexitóis, sorbitol e manitol (usados como substitutos do açúcar em alimentos, doces e gomas de mascar dietéticos) podem causar diarréia osmótica. Além disso, a deficiência de lactase pode acarretar diarréia osmótica. A lactase é uma enzima normalmente encontrada no intestino delgado que converte o açúcar do leite (lactose) em glicose e galactose, de modo que estas possam ser absorvidas para o interior da corrente sangüínea.
Quando um indivíduo com deficiência de lactase consome leite ou produtos laticínios, a lactose não é convertida, . Quando a lactose acumulase no intestino, ela produz diarréia osmótica. A gravidade do quadro depende da quantidade da substância osmótica consumida. A diarréia cessa logo após a interrupção do consumo da substância, seja sob a forma líquida ou sólida. A diarréia secretora ocorre quando o intestino delgado e o grosso secretam sais (especialmente o cloreto de sódio) e água para o interior das fezes. Determinadas toxinas (p.ex., toxina produzida no cólera e as toxinas produzidas em outras diarréias infecciosas) podem causar esse tipo de secreção.
A diarréia pode ser abundante, podendo ser eliminado mais de um litro por hora em casos de cólera. Outras substâncias que causam secreção de sal e água incluem certos laxantes (p.ex., o óleo de rícino) e os ácidos biliares (que podem acumularse após uma cirurgia de remoção de parte do intestino delgado). Certos tumores raros (p.ex., carcinóide, gastrinoma e vipoma) também causam diarréia secretória. As síndromes de má absorção também causam diarréia. Os indivíduos com essas síndromes não conseguem digerir os alimentos normalmente.
Na má absorção generalizada, as gorduras que permanecem no intestino grosso devido à má absorção podem causar diarréia secretória. Os carboidratos podem causar diarréia osmótica. A má absorção pode ser causada por condições como o espru não tropical, a insuficiência pancreática, a remoção cirúrgica de parte do intestino, o suprimento sangüíneo inadequado ao intestino delgado, a ausência ou a deficiência de determinadas enzimas no intestino delgado e doenças do fígado. A diarréia exsudativa ocorre quando o revestimento do intestino grosso tornase inflamado, ulcerado ou congesto e libera proteínas, sangue, muco e outros líquidos que aumentam o volume e o conteúdo líquido das fezes.
Este tipo de diarréia pode ser causado por muitas doenças como, por exemplo, a colite ulcerativa, a doença de Crohn (enterite regional), a tuberculose, linfomas e cânceres. Quando o revestimento do reto é afetado, o indivíduo freqüentemente sente uma necessidade urgente de defecar e as evacuações são freqüentes porque o reto inflamado é mais sensível à distensão produzida pelas fezes. O trânsito intestinal alterado pode causar diarréia. Para que as fezes apresentem uma consistência normal, elas devem permanecer no intestino grosso durante um certo tempo. As fezes que deixam o intestino grosso muito rapidamente são aquosas e as que permanecem durante um tempo excessivo tornamse duras e secas.
Muitos distúrbios e tratamentos podem diminuir o tempo de permanência das fezes no intestino grosso. Os exemplos incluem a hiperatividade da tireóide (hipertireoidismo); a remoção cirúrgica de parte do intestino delgado, do intestino grosso ou do estômago, a secção do nervo vago para tratamento de úlceras; a derivação (bypass) cirúrgica de parte do intestino e medicamentos (p.ex., antiácidos e laxantes contendo magnésio, as prostaglandinas, a serotonina e mesmo a cafeína).
A hiperproliferação bacteriana (crescimento de bactérias intestinais normais em quantidades anormalmente elevadas ou o crescimento de bactérias normalmente não encontradas nos intestinos) pode causar diarréia. As bactérias intestinais normais possuem um papel importante na digestão. Por essa razão, qualquer alteração destas pode provocar diarréia.
Complicações
Além do desconforto, das situações embaraçosas e da interrupção das atividades quotidianas, a diarréia grave pode levar à perda de água (desidratação) e de eletrólitos (p.ex., sódio, potássio, magnésio e cloreto). Quando a perda hídrica e eletrolítica é acentuada, pode ocorrer uma queda acentuada da pressão arterial a ponto de o indivíduo desmaiar (síncope), apresentar arritmias cardíacas (alterações do ritmo cardíaco) e outros distúrbios graves. Os indivíduos muito jovens, muito idosos, debilitados e aqueles com diarréia intensa apresentam um maior risco de complicações. Também pode ocorrer perda de bicarbonato através das fezes, acarretando uma acidose metabólica, um tipo de desequilíbrio ácidobásico do sangue.
Alimentos e Medicamentos que Podem Causar Diarréia
Alimentos e Medicamentos Ingrediente Que Causa a Diarréia
Suco de maçã, suco de pêra, gomas de mascar sem açúcar, menta Hexitóis, sorbitol, manitol
Suco de maçã, suco de pêra, uvas, mel, tâmaras, nozes, figos, refrigerantes (sobretudo aqueles com sabores de frutas) Frutose
Açúcar refinado Sacarose
Leite, sorvetes, iogurte congelado, iogurte, queijos moles, chocolate Lactose
Antiácidos contendo magnésio Magnésio
Café, chá, refrigerantes do tipo cola, remédios para cefaléia de venda livre Cafeína
Diagnóstico
Primeiramente, o médico tenta definir se o a diarréia apresentou um início súbito e foi de curta duração ou se ela é persistente. Ele tenta determinar se a causa pode ser alterações da dieta, se o indivíduo apresenta outros sintomas (p.ex., febre, dor, erupção cutânea) e se ele teve contato com outras pessoas que apresentaram um quadro similar. Baseandose no relato do indivíduo e no resultado de exames de fezes, o médico e a equipe laboratorial determinam se as fezes são formadas ou aquosas, se elas apresentam um odor inusual e se elas contêm gordura, sangue ou materiais não digeridos. O volume de fezes durante um período de 24 horas também é determinado.
Quando a diarréia persiste, uma amostra de fezes comumente deve ser examinada microscopicamente para se verificar a presença de células, muco, gordura e outras substâncias. Também pode ser realizada a pesquisa de sangue oculto nas fezes e de substâncias que podem causar diarréia osmótica. Também pode ser realizada a pesquisa de microrganismos infecciosos (p.ex., certas bactérias, amebas e Giardia) nas fezes. Se o indivíduo estiver tomando laxantes, eles também podem ser detectados em uma amostra de fezes. Pode ser realizada uma sigmoidoscopia (exame do cólon sigmóide com o auxílio de um tubo de visualização de fibra óptica), que permite ao médico examinar o revestimento do ânus e do reto. Algumas vezes, é realizada uma biópsia (remoção de amostras de tecido do revestimento do reto para exame microscópico).
Tratamento
A diarréia é um sintoma e o seu tratamento depende da causa. Para a maioria dos indivíduos com diarréia, basta remover a causa (p.ex., goma de mascar dietética ou determinado medicamento) para suprimir a diarréia e permitir que o organismo se recupere espontaneamente. Algumas vezes, a diarréia crônica é curada pela eliminação do consumo de café ou de refrigerantes do tipo cola, que contêm cafeína.
Para ajudar a aliviar a diarréia, o médico pode prescrever um medicamento como, por exemplo, o difenoxilato, a codeína, o elixir paregórico (tintura de ópio) ou a loperamida. Algumas vezes, mesmo um agente formador de volume utilizado no tratamento da constipação crônica (p.ex., psílio ou metilcelulose) ajuda a aliviar a diarréia. O caolim, a pectina e a atapulgita ativada podem ajudar a tornar as fezes mais consistentes. Quando a diarréia grave causa desidratação, pode ser necessária a hospitalização do indivíduo para submetêlo a reposição líquida e eletrolítica intravenosa. Desde que o indivíduo não esteja vomitando e não se sinta nauseado, a ingestão de líquidos contendo água, açúcares e sais balanceados pode ser muito eficaz.
Incontinência Fecal
A incontinência fecal é a perda do controle das evacuações. A incontinência fecal pode ocorrer por um curto período durante episódios de diarréia ou quando fezes endurecidas ficam alojadas no reto (impactação fecal). Os indivíduos com lesões anais ou medulares, prolapso retal (protrusão do revestimento do reto através do ânus), demência, lesão neurológica causada pelo diabetes, tumores do ânus ou lesões pélvicas ocorridas durante o parto podem desenvolver uma incontinência fecal persistente.
O médico examina o indivíduo, verificando a existência de qualquer anormalidade estrutural ou neurológica que possa estar causando a incontinência fecal. Isto envolve o exame do ânus e do reto, verificando a extensão da sensibilidade em torno do ânus. Geralmente, é realizada uma sigmoidoscopia (exame do cólon sigmóide usando um tubo de visualização flexível). Algumas vezes, é necessária a realização de outros exames, inclusive um exame da função dos nervos e dos músculos da pelve.
O primeiro passo na correção da incontinência fecal é a tentativa de estabelecer um padrão regular de evacuações que produza fezes bem formadas. As alterações dietéticas, incluindo a adição de uma pequena quantidade de fibras freqüentemente são úteis. Se tais alterações não surtirem efeito, um medicamento que retarda a evacuação (p.ex., loperamida) pode ser útil. O exercício dos músculos anais (esfíncteres) aumenta seu tônus e força e ajuda a evitar a saída do material fecal. Com o uso do biofeedback, o indivíduo pode retreinar os esfíncteres e aumentar a sensibilidade retal à presença de fezes. Cerca de 70% dos indivíduos com boa motivação são beneficiados pelo biofeedback.
No caso da incontinência fecal persistir, a cirurgia pode ser útil em um pequeno número de casos (p.ex., quando a causa é uma lesão anal ou um defeito anatômico do ânus). Como último recurso, é realizada uma colostomia (criação cirúrgica de uma abertura entre o intestino grosso e a parede abdominal). O ânus é suturado e o indivíduo evacua em um saco plástico removível fixado à abertura da parede abdominal.
Síndrome do Cólon Irritável
A síndrome do cólon irritável é um distúrbio da motilidade de todo o trato gastrointestinal que produz dor abdominal, constipação ou diarréia. A síndrome do cólon irritável afeta as mulheres três vezes mais freqüentemente que os homens. Nesta síndrome, o trato gastrointestinal é especialmente sensível a muitos estímulos. O estresse, a dieta, medicamentos, hormônios ou irritantes menores podem acarretar contratilidade anormal do trato gastrointestinal.
Os períodos de estresse e de conflito emocional que causam depressão ou ansiedade freqüentemente exacerbam os episódios da síndrome do cólon irritável. Alguns indivíduos com essa doença parecem ter uma consciência muito maior de seus sintomas, avaliandoos mais seriamente e apresentar uma maior incapacitação que outros. Outros indivíduos com síndrome do cólon irritável e que vivenciam situações de estresse e conflitos emocionais semelhantes apresentam sintomas gastrointestinais menos intensos ou reagem a eles com menor preocupação e incapacitação.
Durante um episódio, as contrações do trato gastrointestinal tornamse mais fortes e freqüentes e o trânsito rápido dos alimentos e das fezes através do intestino delgado freqüentemente acarreta diarréia. A dor tipo cólica parece ser decorrente das fortes contrações do intestino grosso ou de um aumento da sensibilidade dos receptores da dor do intestino grosso. Os episódios quase sempre ocorrem quando o indivíduo está acordado e eles raramente despertam o indivíduo do sono. Em alguns indivíduos, as refeições ricas em calorias ou uma dieta com elevado teor de gordura podem ser as responsáveis. Em outros, parece que o trigo, os laticínios, o café, o chá ou as frutas cítricas agravam os sintomas, mas não está claro se esses alimentos são realmente a causa.
Sintomas
Existem dois tipos principais de síndrome do cólon irritável. O cólon espástico, que é comumente desencadeado pela ingestão de alimentos, freqüentemente causa constipação ou diarréia periódica acompanhada de dor. Algumas vezes, ocorre alternância de constipação e diarréia e é freqüente a presença de muco nas fezes. A dor pode ocorrer sob a forma de crises de dor contínua e inespecífica ou de cólicas, quase sempre na região abdominal inferior.
O indivíduo pode apresentar distensão abdominal, flatulência, náusea, cefaléia, fadiga, depressão, ansiedade e dificuldade de concentração. A evacuação freqüentemente alivia a dor. O segundo tipo produz principalmente uma diarréia indolor ou uma constipação relativamente indolor. A diarréia pode iniciar de forma muito abrupta e o indivíduo pode sentir uma urgência extrema de defecar. Caracteristicamente, ela ocorre logo após uma refeição, embora, algumas vezes, ela possa ocorrer ao acordar. Às vezes, a urgência é tão intensa que o indivíduo perde o controle e não consegue chegar a tempo ao banheiro. A diarréia noturna é rara. Alguns indivíduos apresentam distensão abdominal e constipação com uma dor discreta.
Diagnóstico
A maioria dos indivíduos com síndrome do cólon irritável apresenta um aspecto saudável. Geralmente, o exame físico não revela nada de extraordinário, exceto a sensibilidade sobre o intestino grosso. Normalmente, o médico realiza alguns exames (p.ex., de sangue, de fezes e a sigmoidoscopia) para diferenciar a síndrome do cólon irritável da doença inflamatória intestinal e de muitos outros distúrbios que podem causar dores abdominais e alterações do hábito intestinal. Comumente, esses exames são normais, embora as fezes possam ser aquosas. A sigmoidoscopia (exame do cólon sigmóide usando um tubo de visualização flexível) pode causar espasmos e dor, mas, excetuandose esses sintomas,o resultado do exame é normal. Algumas vezes, são realizados outros exames (p.ex., ultrasonografia abdominal, estudos radiográficos dos intestinos ou colonoscopia).
Tratamento
O tratamento da síndrome do cólon irritável varia de um indivíduo a outro. Aqueles que conseguem identificar determinados alimentos ou tipos de estresse que desencadeiam o quadro devem procurar evitálos sempre que possível. Para a maioria dos indivíduos, especialmente para aqueles que apresentam tendência à constipação, a atividade física regular ajuda a manter o trato gastrointestinal funcionando normalmente.
Geralmente, o melhor é uma dieta normal. Os individuos com distensão abdominal e aumento de gases (flatulência) devem evitar feijões, repolho e outros alimentos de difícil digestão. O sorbitol, um adoçante artificial utilizado em alimentos dietéticos e em alguns medicamentos e gomas de mascar, não deve ser consumido em grandes quantidades. A frutose (um constituinte comum de frutas, bagas e algumas plantas) deve ser ingerida apenas em pequenas quantidades. A dieta pobre em gorduras ajuda algumas pessoas. Os indivíduos que apresentam concomitantemente síndrome do cólon irritável e deficiência de lactase não devem consumir produtos laticínios. Alguns indivíduos com síndrome do cólon irritável podem melhorar sua condição consumindo mais fibras, especialmente quando o problema principal é a constipação. Eles podem ingerir uma colher de sopa de farelo de cereal cru misturada em um grande volume de água ou de outros líquidos em cada refeição ou complementos de psílio mucilóide com dois copos de água.
O aumento de fibras dietéticas pode piorar alguns sintomas (p.ex., flatulência e distensão abdominal). Apesar deles serem freqüentemente prescritos, não foi comprovada a eficácia de medicamentos que retardam o funcionamento do trato gastrointestinal e que são considerados antiespasmódicos (p.ex., propantelina). Os medicamentos antidiarréicos (p.ex., difenoxilato e loperamida) podem ser úteis para os indivíduos com diarréia. Os antidepressivos, os tranqüilizantes leves, a psicoterapia, a hipnose e técnicas comportamentais podem ajudar alguns indivíduos com síndrome do cólon irritável.
Flatulência
A flatulência é a sensação de apresentar uma maior quantidade de gases no trato gastrointestinal. O ar é um gás que pode ser deglutido juntamente com os alimentos. A deglutição de pequenas quantidades de ar é normal, mas alguns indivíduos deglutem inconscientemente grandes quantidades, sobretudo quando estão ansiosos. Quase todo o ar deglutido é posteriormente eructado e, conseqüentemente, apenas uma pequena quantidade passa do estômago para o restante do trato gastrointestinal. A deglutição de grandes volumes de ar faz com que o indivíduo sintase “cheio” e ele pode eructar excessivamente ou eliminar flatos (expulsão do ar através do ânus).
Outros gases são produzidos no sistema gastrointestinal de várias maneiras. O hidrogênio, o metano e o dióxido de carbono são produzidos pelo metabolismo bacteriano dos alimentos no intestino, especialmente após a ingestão de certos alimentos (p.ex., feijões e repolho). Os indivíduos com deficiências das enzimas que metabolizam determinados açúcares também tendem a produzir grandes quantidades de gases quando consomem alimentos que contêm esses açúcares. A deficiência de lactase, o espru tropical e a insuficiência pancreática são problemas que podem acarretar a produção de grandes quantidades de gases. O corpo elimina os gases através da eructação, da sua absorção através das paredes do trato gastrointestinal para o sangue e, em seguida, excretando-os através dos pulmões e elimininando-os através do ânus. As bactérias presentes no sistema gastrointestinal também metabolizam alguns gases.
Sintomas
Acredita-se que a flatulência pode provocar dor abdominal, distensão abdominal, eructação e eliminação excessiva de gases através do ânus. No entanto, não se conhece a relação exata entre a flatulência e qualquer desses sintomas. Alguns indivíduos parecem ser particularmente sensíveis aos efeitos dos gases do sistema gastrointestinal; enquanto outros conseguem tolerar grandes volumes sem apresentar qualquer sintoma.
A flatulência pode produzir eructação repetida. As pessoas normalmente eliminam gases pelo ânus mais de 10 vezes por dia, mas a flatulência pode fazer com que a freqüência dessa eliminação seja maior. Algumas vezes, lactentes com cólicas abdominais eliminam quantidades excessivas de gases. Ainda não está claro se essas crianças realmente produzem mais gases que outras ou se elas são simplesmente mais sensíveis.
Tratamento
A distensão abdominal e eructação são difíceis de aliviar. Se a distensão abdominal for o problema principal, a redução do volume de ar deglutido pode ser útil. No entanto, isto pode ser difícil, pois as pessoas geralmente não têm consciência de que deglutem ar. Evitar o uso de goma de mascar e alimentar-se mais lentamente em um ambiente tranqüilo pode ser útil. Os indivíduos que eructam ou eliminam gases excessivamente podem ter de alterar a dieta, evitando alimentos de difícil digestão.
Descobrir quais são os alimentos que causam o problema pode requerer a eliminação de um alimento ou de um grupo de alimentos por vez. O indivíduo pode começar eliminando o leite e laticínios. A seguir, ele elimina as frutas frescas e, finalmente, determinados vegetais e outros alimentos. A eructação também pode ser decorrente da ingestão de bebidas carbonatadas ou do uso de antiácidos (p.ex., bicarbonato de sódio).
Apesar deles geralmente não serem eficazes, o uso de medicamentos algumas vezes ajuda o indivíduo a reduzir a produção de gases. O simeticone, presente em alguns antiácidos e também disponível isoladamente, pode prover um pequeno alívio. Algumas vezes, outros medicamentos (p.ex., determinados antiácidos, metoclopramida e betanecol) podem ser úteis. O consumo de uma maior quantidade de fibras ajuda algumas pessoas, mas, em outras, ele piora os sintomas.
_________________________________________
Doenças Intestinais Inflamatórias
As doenças inflamatórias intestinais são distúrbios crônicos nos quais o intestino torna-se inflamado e, freqüentemente, causa cólicas abdominais e diarréia recorrentes. Os dois tipos de doença inflamatória intestinal são a doença de Crohn e a colite ulcerativa, que apresentam muitas semelhanças e, algumas vezes, são difíceis de serem diferenciadas. Até o momento, desconhece-se a causa dessas doenças.
Doença de Crohn
A doença de Crohn (enterite regional, ileíte granulomatosa, ileocolite) é uma inflamação crônica da parede intestinal. Tipicamente, a doença afeta toda a espessura da parede intestinal. Mais comumente, ela ocorre na porção mais baixa do intestino delgado (íleo) e no intestino grosso, mas pode ocorrer em qualquer parte do trato digestivo, da boca ao ânus, e mesmo na pele perianal. Nas últimas décadas, a doença de Crohn tornou-se mais comum tanto nos países ocidentais quanto nos países em desenvolvimento.
A sua incidência é a mesma para ambos os sexos. Ela é mais comum entre judeus e tende a ocorrer em famílias que também apresentam uma história de colite ulcerativa. A maioria dos casos começa antes dos 30 anos de idade, sobre-tudo entre os 14 e os 24 anos. Em cada indivíduo, a doença afeta áreas específicas do intestino, algumas vezes com áreas normais (intercaladas) entre as áreas afetadas. Em aproximadamente 35% dos casos, somente o íleo é afetado. Em aproximadamente 20%, somente o intestino grosso é afetado e, em cerca de 45%, tanto o íleo quanto o intestino grosso são afetados. A causa da doença de Crohn é desconhecida. As pesquisas têm centrado a atenção sobre três possibilidades principais: uma disfunção do sistema imune, uma infecção e a dieta.
Sintomas e Complicações
Os sintomas iniciais mais comuns da doença de Crohn são a diarréia crônica, a dor abdominal tipo cólica, a febre, a perda do apetite e a perda de peso. O médico pode sentir à palpação uma massa ou uma sensação de plenitude na região abdominal inferior, mais freqüentemente no lado direito. As complicações comuns da inflamação incluem o desenvolvimento de uma obstrução intestinal, canais comunicantes anormais (fístulas) e abcessos. Pode ocorrer a formação de fístulas que conectam duas porções diferentes do intestino.
Elas também podem conectar o intestino à bexiga ou o intestino à superfície cutânea, especialmente em torno do ânus. A perfuração do intestino delgado é uma complicação rara. Quando o intestino grosso é afetado pela doença de Crohn, o sangramento retal é comum. Após muitos anos, o risco de câncer do intestino grosso aumenta. Aproximadamente um terço dos indivíduos com essa patologia apresenta problemas em torno do ânus, especialmente fístulas e fissuras no revestimento da membrana mucosa do ânus. A doença de Crohn está associada a determinados distúrbios que afetam outras partes do corpo como, por exemplo, litíase biliar (cálculos biliares), absorção inadequada de nutrientes e depósitos de amilóide (amiloidose).
Quando a doença de Crohn causa uma exacerbação de sintomas gastrointestinais, o indivíduo também pode apresentar inflamação articular (artrite), inflamação da esclera (episclerite), lesões na boca (estomatite aftosa), nódulos cutâneos inflamados nos membros superiores e inferiores (eritema nodoso) e lesões cutâneas azul-avermelhadas contendo pus (piodermatite gangrenosa). Mesmo quando a doença de Crohn não é a responsável pela exacerbação dos sintomas gastrointestinais, o indivíduo pode apresentar inflamações da coluna vertebral (espondilite ancilosante), das articulações pélvicas (sacroileíte), do interior do olho (uveíte) e dos ductos biliares (colangite esclerosante primária).
Em crianças, os sintomas gastrointestinais (p. Ex., dor abdominal e diarréia) freqüentemente não são os sintomas principais e, inclusive, podem não ocorrer. O sintoma principal pode ser a inflamação articular, a febre, a anemia ou o crescimento lento. Alguns indivíduos recuperam-se completamente após apresentar uma crise única afetando o intestino delgado. No entanto, a doença de Crohn normalmente manifestase em intervalos irregulares ao longo da vida do indivíduo. As exacerbações podem ser leves ou graves, breves ou prolongadas. Desconhecese a razão do surgimento e do desaparecimento dos sintomas e o que desencadeia novos episódios ou determina a sua gravidade. A inflamação tende a recorrer na mesma área do intestino, mas ela pode disseminarse a outras áreas após a remoção cirúrgica da área doente.
Diagnóstico
O médico pode suspeitar da doença de Crohn em qualquer indivíduo que apresente dor abdominal tipo cólica recorrente e diarréia, sobretudo quando ele também apresentar inflamação articular, oftálmica e cutânea. Não existe um exame laboratorial que estabeleça o diagnóstico da doença de Crohn, mas os exames de sangue podem revelar a existência de uma anemia, um aumento anormal de leucócitos, uma concentração baixa de albumina e outras alterações sugestivas de inflamação.
O enema baritado pode revelar o aspecto característico da doença de Crohn no intestino grosso. Se o diagnóstico ainda permanecer duvidoso, a colonoscopia (exame do intestino grosso com o auxílio de um tubo de visualização flexível) e a biópsia (remoção de amostras de tecido para exame microscópico) podem ajudar na confirmação do diagnóstico. Embora a tomografia computadorizada (TC) possa revelar as alterações da parede intestinal e identificar abcessos, ela não é realizada de rotina como um exame de diagnóstico precoce.
Tratamento e Prognóstico
Não existe um tratamento curativo para a doença de Crohn. No entanto, muitos tratamentos ajudam a reduzir a inflamação e a aliviar os sintomas. As cólicas e diarréia são aliviadas com a administração de medicamentos anticolinérgicos, difenoxilato, loperamida, tintura desodorizada de ópio ou codeína. Esses medicamentos são administrados pela via oral, preferencialmente antes das refeições. Algumas vezes, o uso de preparações de metilcelulose ou de psílio pela via oral ajuda a evitar a irritação anal, pois elas tornam as fezes mais consistentes. Os antibióticos de amplo espectro (antibióticos que são eficazes contra muitos tipos de bactérias) são freqüentemente prescritos.
O metronidazol pode ajudar a aliviar os sintomas da doença de Crohn, principalmente quando ela afeta o intestino grosso ou causa a formação de abcessos e fístulas em torno do ânus. Entretanto, quando ele é utilizado de forma prolongada, pode lesar nervos e acarretar sensação de formigamento nos membros superiores e inferiores. Com a suspensão do medicamento, esse efeito colateral desaparece, mas a recorrência da doença de Crohn após a interrupção do metronidazol é comum.
A sulfasalazina e os medicamentos relacionados quimicamente a ela podem suprimir a inflamação discreta, especialmente a do intestino grosso. Contudo, essas drogas são menos eficazes nas exacerbações repentinas e graves. Os corticosteróides (p. Ex., prednisona) podem reduzir de forma dramática a febre e a diarréia, aliviam a dor e a sensibilidade abdominal e melhoram o apetite e a sensação de bemestar. No entanto, a terapia prolongada com esses medicamentos invariavelmente acarreta efeitos colaterais graves. Geralmente, são administradas doses elevadas para aliviar a inflamação e os sintomas importantes.
Em seguida, a dose é reduzida gradativamente e o uso do corticosteróide é interrompido assim que for possível. Os medicamentos que alteram as ações do sistema imune (p. Ex., azatioprina e mercaptopurina) são eficazes no tratamento da doença de Crohn não responsiva a outros medicamentos e sobretudo na manutenção de longos períodos de remissão. Esses medicamentos melhoram bastante o estado geral do paciente, reduzem a necessidade de corticosteróides e, freqüentemente, curam as fístulas.
No entanto, essas drogas comumente tornamse ineficazes após 3 a 6 meses e podem produzir efeitos secundários potencialmente graves. Por essa razão, o médico deve controlar rigorosamente o paciente que fizer uso, verificando a ocorrência de alergias, inflamação do pâncreas (pancreatite) e redução da contagem leucocitária. As fórmulas dietéticas específicas, nas quais cada componente nutricional é medido com precisão, podem melhorar os quadros de obstrução ou as fístulas intestinais, pelo menos por um curto período de tempo. Além disso, elas também ajudam as crianças a ter um crescimento adequado.
Essas dietas podem ser tentadas antes ou juntamente com a cirurgia. Ocasionalmente, os pacientes necessitam de nutrição parenteral total ou de hiperalimentação, na qual nutrientes concentrados são administrados através da via intravenosa para compensar a má absorção dos nutrientes típica da doença de Crohn.Quando ocorre obstrução intestinal ou quando os abcessos ou as fístulas não curam, a cirurgia pode ser necessária. A remoção cirúrgica de áreas doentes do intestino pode aliviar os sintomas indefinidamente, mas ela não cura a doença.
A inflamação tende a recorrer na área da junção (anastomose) do intestino remanescente. Uma segunda cirurgia é necessária em quase 50% dos casos. Conseqüentemente, a cirurgia é reservada somente para os casos que apresentam complicações específicas ou de fracasso da terapia medicamentosa. Em geral, a maioria dos indivíduos submetidos à cirurgia considera a sua qualidade de vida melhor do que era antes da sua realização. Normalmente, a doença de Crohn não encurta a vida do doente. Entretanto, alguns indivíduos morrem de câncer do trato digestivo, que pode ocorrer na doença de Crohn de longa duração.
Padrões Comuns da Doença de Crohn
Os sintomas diferem entre os indivíduos com doença de Crohn, mas existem quatro padrões comuns:
Inflamação com dor e sensibilidade na região abdominal inferior direita
Obstruções intestinais agudas recorrentes que causam espasmos dolorosos intensos da parede intestinal, aumento de volume abdominal, constipação e vômito
Inflamação e obstrução intestinal parcial crônica que causa desnutrição e fraqueza crônica
Canais anormais (fístulas) e bolsas de pus (abcessos) que freqüentemente causam febre, massas dolorosas no abdômen e perda de peso importante
Constipação Psicogênica
A colite ulcerativa é uma doença crônica na qual o intestino grosso tornase inflamado e ulcerado, acarretando episódios de diarréia sanguinolenta, cólica abdominal e febre. A colite ulcerativa pode surgir em qualquer idade, mas, em geral, ela começa entre os 15 e os 30 anos. Um pequeno grupo de pessoas apresenta o primeiro episódio entre os 50 e os 70 anos de idade. Ao contrário da doença de Crohn, a colite ulcerativa normalmente não afeta toda a espessura da parede intestinal e nunca afeta o intestino delgado.
A doença comumente inicia no reto ou no cólon sigmóide (a extremidade inferior do intestino grosso) e, finalmente, disseminase parcial ou completamente ao longo do intestino grosso. Em alguns indivíduos, a maior parte do intestino grosso é afetada precocemente. Aproximadamente 10% dos indivíduos que parecem apresentar colite ulcerativa apresentam apenas um único episódio. No entanto, alguns desses casos podem ser na realidade uma infecção não detectada e não uma colite ulcerativa verdadeira.Desconhecese a causa de colite ulcerativa, mas a hereditariedade e as respostas imunes hiperativas do intestino podem ser fatores contribuintes.
Sintomas
O episódio pode ser súbito e grave, produzindo diarréia intensa, febre alta, dor abdominal e peritonite (inflamação do revestimento da cavidade abdominal). Durante esses episódios, o paciente encontrase profundamente doente. Mais freqüentemente, um episódio começa gradualmente e o indivíduo apresenta urgência para evacuar, cólicas leves na região abdominal inferior e a presença visível de sangue e muco nas fezes.Quando a doença é limitada ao reto e ao cólon sigmóide, as fezes podem ser normais ou duras e secas;.
No entanto, ocorre a descarga de muco contendo uma grande quantidade de eritrócitos e de leucócitos através do reto durante ou entre as evacuações. Os sintomas gerais da doença (p. Ex., febre) são leves ou estão ausentes.Quando a doença estendese mais para cima ao longo do intestino grosso, as fezes são frouxas e o indivíduo pode evacuar 10 a 20 vezes por dia. Freqüentemente, o indivíduo apresenta cólicas abdominais intensas e espasmos retais dolorosos que acompanham a urgência para evacuar.
O quadro não alivia durante a noite. As fezes podem ser aquosas e conter pus, sangue e muco. Freqüentemente, elas são constituídas quase que exclusivamente por sangue e pus. O indivíduo também pode apresentar febre, redução do apetite e perda de peso.
Complicações
O sangramento, a complicação mais comum, freqüentemente causa anemia ferropriva (por deficiência de ferro). Em aproximadamente 10% dos casos de colite ulcerativa, um primeiro episódio de evolução rápida tornase muito grave, com sangramento maciço, perfuração ou infecção disseminada. Na colite tóxica, uma complicação particularmente grave, toda a espessura da parede intestinal é lesada. A lesão causa o íleo paralítico, uma condição na qual o movimento da parede intestinal cessa, de modo que o conteúdo intestinal não é impelido ao longo de seu trajeto. O indivíduo apresenta distensão abdominal.
À medida que a colite tóxica piora, o intestino grosso perde o tônus muscular e, em poucos dias ou horas, ele começa a dilatar. As radiografias abdominais revelam a presença de gás no interior das porções paralisadas do intestino. Quando o intestino grosso tornase muito distendido, o problema é chamado megacólon tóxico. O indivíduo tornase gravemente doente e pode apresentar febre alta. Ele também pode apresentar dor e sensibilidade abdominal e uma contagem leucocitária elevada. No entanto, dentre aqueles que recebem um tratamento imediato e eficaz de seus sintomas, menos de 4% morrem.
Se uma úlcera perfurar o intestino, o risco de morte é grande. O risco de câncer de cólon é maior para os indivíduos com colite ulcerativa extensa e prolongada. O maior risco de câncer de cólon é quando todo o intestino grosso encontrase afetado e o indivíduo apresenta colite ulcerativa há mais de 10 anos, independentemente de quão ativa a doença se encontra. Para os indivíduos com alto risco de câncer, aconselhase a realização de uma colonoscopia (exame do intestino grosso com o auxílio de um tubo de visualização flexível) em intervalos regulares, preferencialmente nos períodos em que o indivíduo está assintomático.
Durante a colonoscopia, são obtidas amostras de tecido de todo o intestino grosso para exame microscópico. Cerca de um em cada cem indivíduos com essa doença pode apresentar câncer de cólon a cada ano. A maioria sobrevive quando o diagnóstico do câncer é realizado durante os seus estágios iniciais. Assim como a doença de Crohn, a colite ulcerativa está associada a distúrbios que afetam outras partes do corpo. Quando a colite ulcerativa causa exacerbação de sintomas intestinais, o indivíduo também pode apresentar inflamação articular (artrite), inflamação da esclera (episclerite), nódulos cutâneos inflamados (eritema nodoso) e lesões cutâneas de cor azulavermelhada contendo pus (piodermatite gangrenosa).
Mesmo quando a colite ulcerativa não é a causa dos sintomas intestinais, o indivíduo pode apresentar inflamação da coluna vertebral (espondilite ancilosante), das articulações pélvicas (sacroileíte) e da parte interna do olho (uveíte). Apesar dos indivíduos com colite ulcerativa comumente apresentarem uma pequena disfunção hepática, somente 1% a 3% apresentam sintomas de doença hepática moderada ou grave. A doença grave pode incluir a inflamação do fígado (hepatite crônica ativa), a inflamação dos ductos biliares (colangite esclerosante primária), os quais estenosam e acabam fechando e a substituição do tecido hepático funcional por tecido fibroso (cirrose). A inflamação dos ductos biliares pode ocorrer muitos anos antes de qualquer sintoma intestinal da colite ulcerativa e ela aumenta o risco de câncer dos ductos biliares.
Proctite Ulcerativa
O indivíduo com proctite ulcerativa (inflamação e ulceração limitadas ao reto) apresenta o melhor prognóstico. As complicações graves são improváveis. No entanto, em aproximadamente 10% a 30% dos casos, a doença acaba disseminandose para o intestino grosso (conseqüentemente, evoluindo para uma colite ulcerativa). A cirurgia raramente é necessária e a expectativa de vida é normal. Contudo, em alguns casos, os sintomas podem revelarse extremamente difíceis de serem tratados.
Diagnóstico
Os sintomas do paciente e o exame de fezes ajudam a estabelecer o diagnóstico. Os exames de sangue revelam anemia, aumento da contagem leucocitária, concentração baixa de albumina e aumento da velocidade de hemossedimentação. A sigmoidoscopia (exame do cólon sigmóide com o auxílio de um tubo de visualização flexível) pode confirmar o diagnóstico e permite ao médico observar diretamente a intensidade da inflamação. Mesmo durante períodos assintomáticos, o aspecto do intestino raramente é normal, e o exame microscópico de uma amostra de tecido coletada revela inflamação crônica.
As radiografias abdominais podem indicar a gravidade e a extensão da doença. O enema baritado e a colonoscopia (exame de todo o intestino grosso com o auxílio de um tubo de visualização flexível) normalmente não são realizados antes do início do tratamento, pois esses procedimentos apresentam o risco de perfuração quando realizados durante os estágios ativos da doença. No entanto, em algum momento, todo o intestino grosso é normalmente avaliado por meio de uma colonoscopia ou de um enema baritado, para determinar a extensão da doença e para que se descarte a existência de um câncer. Além da colite ulcerativa, a inflamação do intestino grosso possui muitas outras causas.
Por essa razão, o médico investiga se a inflamação é causada por uma infecção bacteriana ou parasitária. Amostras de fezes obtidas durante a sigmoidoscopia são examinadas ao microscópio e submetidas à cultura, para se verificar a presença de bactérias. Amostras de sangue são analisadas para se determinar se o indivíduo adquiriu uma infecção parasitária, por exemplo, durante uma viagem. Amostras de tecidos são coletadas do revestimento do reto e examinadas ao microscópio.
O médico também verifica a possibilidade de doenças do reto sexualmente transmitidas (p. Ex., blenorragia, herpesvírus ou infecções por clamídia) , principalmente quando se trata de um indivíduo homossexual do sexo masculino. Em indivíduos idosos com aterosclerose, a inflamação pode ser causada por um suprimento sangüíneo insuficiente ao intestino grosso. O câncer de cólon raramente produz febre ou secreção purulenta através do reto. Por outro lado, no caso do indivíduo apresentar diarréia sanguinolenta, o médico deve considerar o câncer de cólon como uma possível causa.
Tratamento
O tratamento visa controlar a inflamação, reduzir os sintomas e repor líquidos e nutrientes perdidos. O indivíduo deve evitar o consumo de frutas e vegetais crus para reduzir a lesão física do revestimento inflamado do intestino grosso. Uma dieta sem laticínios pode reduzir os sintomas e vale a pena ser tentada. A suplementação de ferro pode controlar a anemia causada pela perda contínua de sangue nas fezes. Os medicamentos anticolinérgicos ou pequenas doses de loperamida ou de difenoxilato são administrados nos casos de diarréia relativamente leve.
No caso de uma diarréia mais intensa, é necessária a administração de doses mais altas de difenoxilato ou de tintura desodorizada de ópio, de loperamida ou de codeína. Nos casos graves, o médico controla rigorosamente o paciente que está fazendo uso desses medicamentos antidiarréicos, para evitar o desencadeamento do megacólon tóxico. A sulfasalazina, a olsalazina ou a mesalamina são utilizadas freqüentemente para reduzir a inflamação da colite ulcerativa e para evitar a ocorrência da exacerbação dos sintomas. Esses medicamentos geralmente são administrados por via oral, mas podem ser administrados sob a forma de enema ou de supositório. Os indivíduos com um quadro moderado e não confinados ao leito normalmente utilizam corticosteróides orais (p. Ex., prednisona).
Freqüentemente, a prednisona em doses altas produz uma remissão dramática. Após controlar a inflamação da colite ulcerativa com a prednisona, a sulfasalazina, a olsalazina ou a mesalamina é adicionada ao tratamento. A dose de prednisona é diminuída gradualmente e, finalmente, o seu uso é interrompido. Quase sempre o tratamento prolongado com um corticosteróide produz efeitos colaterais, embora a maioria deles desapareça com a interrupção do medicamento.
Quando uma colite ulcerativa leve ou moderada é limitada ao lado esquerdo do intestino grosso (cólon descendente) e ao reto, enemas com um corticosteróide ou com mesalamina podem ser administrados.Quando a doença tornase grave, o indivíduo é hospitalizado e é realizada a administração intravenosa de corticosteróides. Os indivíduos com sangramento retal intenso podem necessitar de transfusões de sangue e de reposição líquida intravenosa. A azatioprina e a mercaptopurina têm sido utilizadas para manter remissões em indivíduos com colite ulcerativa que, de outra forma, necessitariam de uma terapia prolongada com corticosteróides. A ciclosporina tem sido administrada em alguns indivíduos que apresentam episódios graves e que não são responsivos à terapia com corticosteróide. No entanto, aproximadamente 50% desses indivíduos acabam sendo submetidos a uma cirurgia.
Cirurgia
A colite tóxica é uma emergência. Assim que o médico a diagnostica ou suspeita de um megacólon tóxico iminente, ele suspende todos os medicamentos antidiarréicos, mantém o paciente em jejum, passa uma sonda nasogástrica ou nasoenteral e a conecta a um aparelho de aspiração intermitente. Todos os líquidos, nutrientes e medicamentos são administrados por via intravenosa. O paciente é controlado rigorosamente, observandose a ocorrência de sinais de peritonite ou de perfuração. Se essas medidas não conseguirem melhorar o estado geral do paciente em 24 a 48 horas, é necessária a realização de uma cirurgia de emergência. Neste caso, é realizada uma ressecção total ou quase total do intestino grosso.Quando um câncer é diagnosticado ou alterações précancerosas são identificadas no intestino grosso, a cirurgia não é realizada em caráter emergencial. A cirurgia também pode ser realizada por causa de uma estenose do intestino grosso ou do retardo do crescimento em crianças.
A razão mais comum para a realização da cirurgia é a doença crônica e sem remissões que, de outra forma, tornaria o paciente inválido ou dependente crônico de doses elevadas de corticosteróides. Raramente, problemas extraintestinais graves relacionados à colite (p. Ex., poioderma gangrenoso) podem exigir a realização de uma cirurgia. A remoção completa do intestino grosso e do reto cura definitivamente a colite ulcerativa. A conseqüência deste tratamento é que o paciente deve conviver com uma ileostomia permanente (conexão criada entre a parte mais baixa do intestino delgado e uma abertura na parede abdominal), sobre a qual é fixada uma bolsa de ileostomia.
Contudo, existem vários procedimentos alternativos disponíveis, o mais comum sendo a anastomose íleoanal. Neste procedimento, o intestino grosso e a maior parte do reto são removidos e é criado um pequeno reservatório a partir do intestino delgado, que é conectado à porção remanescente do reto logo acima do ânus. Este procedimento mantém a continência, embora possam ocorrer algumas complicações como, por exemplo, a inflamação do reservatório.
__________________________________________
Colite Associada a Antibióticos
A colite associada ao uso de antibióticos é a inflamação do intestino grosso decorrente do uso de antibióticos. Muitos antibióticos alteram o equilíbrio entre os tipos e as quantidades de bactérias presentes no intestino, permitindo dessa maneira a proliferação de determinadas bactérias patogênicas (que causam doenças). A bactéria que mais comumente causa problemas é o Clostridium difficile, que é responsável pela produção de duas toxinas que podem lesar o revestimento protetor do intestino grosso.
Os antibióticos que mais freqüentemente causam esse distúrbio são a clindamicina, a ampicilina e as cefalosporinas (p.ex., cefalotina). Outros antibióticos que podem causar o distúrbio incluem as penicilinas, a eritromicina, o sulfametoxazol-trimetoprim, o cloranfenicol e as tetraciclinas. O crescimento excessivo de Clostridium difficile pode ocorrer independentemente do antibiótico ser administrado pela via oral ou parenteral. O risco aumenta com a idade, mas os adultos jovens e as crianças também podem ser afetados. Nos casos leves, o revestimento do intestino pode tornarse discretamente inflamado. Na colite grave, a inflamação é extensa e o revestimento apresenta ulcerações.
Sintomas
Normalmente, os sintomas iniciam enquanto o indivíduo está utilizando antibióticos. No entanto, em um terço dos pacientes, os sintomas ocorrem 1 a 10 dias após a interrupção do medicamento, e, em alguns indivíduos, eles manifestamse somente após seis semanas. Tipicamente, os sintomas variam de uma diarréia leve a uma diarréia sanguinolenta, dor abdominal e febre. Os casos mais graves podem provocar uma desidratação potencialmente letal, hipotensão arterial, megacólon tóxico e perfuração do intestino delgado.
Diagnóstico
O médico diagnostica a colite por meio da inspeção do intestino grosso inflamado, normalmente através de um sigmoidoscópio (um tubo de visualização rígido ou flexível utilizado para examinar o cólon sigmóide). Quando a área afetada encontra-se localizada em um ponto além do alcance do sigmoidoscópio, pode ser necessária a utilização de um colonoscópio (um tubo de visualização flexível mais longo que permite o exame de todo o intestino grosso).
O diagnóstico da colite associada ao uso de antibióticos é confirmado quando o Clostridium difficil e é identificado em uma coprocultura (cultura de fezes) ou quando sua toxina é detectada nas fezes. A toxina pode ser detectada em 20% dos casos de colite leve associada ao uso antibióticos e em mais de 90% dos casos de colite grave associada ao uso de antibióticos. Os exames laboratoriais revelam uma contagem leucocitária anormalmente elevada durante os episódios graves.
Tratamento
Quando o indivíduo com colite associada ao uso de antibióticos apresenta uma diarréia intensa enquanto estiver utilizando o medicamento, este é imediatamente suspenso, exceto quando ele for imprescindível. De modo geral, devem ser evitados os medicamentos que retardam o movimento intestinal (p.ex., difenoxilato), pois eles podem prolongar a doença ao manterem a toxina responsável em contato com o intestino grosso.
A diarréia induzida por antibiótico não complicada geralmente cessa espontaneamente em 10 a 12 dias após a interrupção do uso. Quando isto ocorre, nenhum outro tipo de tratamento é necessário. Entretanto, se ocorrer a persistência de sintomas leves, a colestiramina pode ser eficaz, provavelmente pelo fato dela ligarse à toxina. Para a maioria dos casos de colite grave associada ao uso de antibióticos, o metronidazol (um antibiótico) é eficaz no tratamento contra o Clostridium difficile.
A vancomicina (um outro antibiótico) é reservada aos casos mais graves ou resistentes. Os sintomas retornam em até 20% dos pacientes e eles devem ser tratados novamente. Quando a diarréia retorna repetidamente, pode ser necessária a instituição de uma antibioticoterapia prolongada. Alguns pacientes são tratados com preparações de lactobacilos administradas pela via oral ou de bacteróides administrados pela via retal, com o objetivo de restabelecer a flora bacteriana normal do intestino.
No entanto, esses tratamentos não são realizados de forma rotineira. Raramente, a colite associada ao uso de antibióticos é aguda e fulminante e o indivíduo deve ser hospitalizado para a administração intravenosa de líquidos e eletrólitos e de transfusões de sangue. Ocasionalmente, como medida de salvamento, pode ser realizada uma ileostomia temporária (conexão criada cirurgicamente entre o intestino delgado e uma abertura na parede abdominal, desviando as fezes do intestino grosso e do reto) ou a remoção cirúrgica do intestino grosso.
___________________________________________________
Doença do Divertículo
O divertículo é uma invaginação, semelhante a uma bolsa, de qualquer parte do trato gastrointestinal. A localização mais comum dos divertículos é o intestino grosso. A presença de divertículos é denominada diverticulose, uma condição que tende a se desenvolver após a meia idade. Quando os divertículos inflamam, a condição é denominada diverticulite.
Diverticulose
A diverticulose é a presença de divertículos, normalmente no intestino grosso. Os divertículos podem ocorrer em qualquer região do intestino grosso, mas eles são mai comuns no cólon sigmóide, a última porção do intestino grosso, logo acima do reto. O divertículo forma uma protuberância em um ponto frágil, que geralmente corresponde ao local onde uma artéria penetra na camada muscular do intestino grosso. Acredita-se que os espasmos aumentam a pressão no intestino grosso e, em conseqüência, dão origem a outros divertículos e dilatam os existentes. O diâmetro dos divertículos podem variar de 2,5 mm até mais de 2,5 cm. Os divertículos são pouco comuns antes dos 40 anos, mas, a partir dessa idade, tornam-se comuns. Praticamente todos os indivíduos que atingem os 90 anos de idade apresentam muitos divertículos. Os divertículos gigantes são raros e o seu diâmetro varia de 2,5 cm a 15 cm. Um indivíduo pode apresentar apenas um divertículo gigante.
Sintomas
A maioria dos indivíduos com diverticulose parece ser assintomática. No entanto, alguns estudiosos acreditam que, quando esses indivíduos apresentam cólicas dolorosas inexplicáveis, diarréia ou alterações da evacuação, a causa é na realidade a diverticulose. A abertura do divertículo pode sangrar, algumas vezes intensamente, para o interior do intestino e o sangue é eliminado pelo reto. Esse sangramento ocorre quando as fezes ficam retidas no divertículo e lesam um vaso sangüíneo (habitualmente a artéria localizada ao lado do divertículo). O sangramento é mais comum quando os divertículos estão localizados no cólon ascendente do que quando eles estão localizados no cólon descendente. A colonoscopia (exame do intestino grosso com o auxílio de um tubo de visualização flexível) pode identificar a origem do sangramento. Os divertículos em si não são perigosos. Contudo, as fezes retidas em um divertículo podem causar não apenas um sangramento, mas também uma inflamação e uma infecção, causando uma diverticulite.
Tratamento
Normalmente, o tratamento visa reduzir os espasmos intestinais. O consumo de uma dieta rica em fibras (vegetais, líquidos e cereais) é a melhor maneira de reduzir os espasmos. Quando ela não for eficaz, o indivíduo pode adicionar uma suplementação com farelo de cereais ou pode utilizar um agente formador de volume (p.ex., 3,5 gramas de psílio em 240 ml de água, uma ou duas vezes ao dia). A metilcelulose também pode ser útil. As dietas pobres em fibras devem ser evitadas, pois pode ser necessária uma maior pressão para movimentar o conteúdo intestinal resultante. A diverticulose não requer cirurgia. No entanto, os divertículos gigantes requerem, pois eles são mais propensos à infecção e à perfuração.
Diverticulite
A diverticulite é a inflamação ou a infecção de um ou mais divertículos. A diverticulite é menos comum em indivíduos com menos de 40 anos de idade do que naqueles com mais idade. No entanto, ela pode ser grave em indivíduos de qualquer idade. Os homens com menos de 50 anos necessitam de cirurgia em uma freqüência três vezes maior que as mulheres. Acima dos 70 anos, são as mulheres que requerem cirurgia três vezes mais que os homens.
Sintomas e Diagnóstico
Tipicamente, os sintomas iniciais são a dor abdominal espontânea, a dor à palpação (geralmente na região abdominal inferior esquerda) e febre.Quando o médico sabe que o indivíduo apresenta diverticulose, o diagnóstico da diverticulite pode ser estabelecido com base exclusivamente na sintomatologia. Um enema baritado para confirmação do diagnóstico pode lesar ou perfurar um intestino inflamado e, por essa razão, esse exame é adiado por algumas semanas. A apendicite e o câncer do intestino grosso ou do ovário são os quadros mais freqüentemente confundidos com a diverticulite. Pode ser necessária a realização de uma tomografia computadorizada (TC) ou de uma ultrasonografia para assegurar que não se trata de uma apendicite ou de um abcesso. Para descartar o câncer, o médico normalmente realiza uma colonoscopia, especialmente quando o indivíduo não apresenta sangramento. A cirurgia exploradora pode ser necessária para confirmação do diagnóstico.
Complicações
A inflamação que ocorre na diverticulite pode acarretar a formação de conexões anormais (f ístulas) entre o intestino grosso e outros órgãos. Quase todas as fístulas formam-se entre o cólon sigmóide e a bexiga. Essas fístulas são mais comuns em homens que em mulheres, mas uma histerectomia (remoção do útero) aumenta o risco nas mulheres. Nesse tipo de fístula, o conteúdo intestinal, incluindo a flora bacteriana normal, invade a bexiga e causa infecções do trato urinário. Outras fístulas podem formar-se entre o intestino grosso e o intestino delgado, o útero, a vagina, a parede abdominal ou inclusive a coxa ou o tórax. Outras complicações possíveis da diverticulite incluem a inflamação das estruturas adjacentes, a infecção disseminada da parede intestinal, a ruptura da parede de um divertículo (perfuração), o abcesso, a infecção da cavidade abdominal (peritonite), o sangramento e a obstrução intestinal.
Tratamento
A diverticulite leve pode ser tratada em casa com repouso, dieta líquida e antibióticos orais. Normalmente, os sintomas desaparecem rapidamente. Após alguns dias, o paciente pode iniciar uma dieta pastosa com baixo teor de fibras e deve tomar diariamente uma preparação contendo sementes de psílio. Após um mês, ele pode voltar a consumir uma dieta rica em fibras. Os indivíduos com sintomas mais graves (p.ex., dor abdominal localizada, febre e outras evidências de complicações ou de infecção grave) geralmente são hospitalizados.
Eles recebem líquidos e antibióticos intravenosos, mantém o repouso ao leito e não tomam nada por via oral até o desaparecimento dos sintomas.Quando o quadro não melhora, pode ser necessária a realização de uma cirurgia, sobre tudo quando a dor, a sensibilidade e a febre aumentam. Apenas cerca de 20% dos casos de diverticulite exigem cirurgia devido a nãomelhoria do quadro. Desses, cerca de 70% apresentam dor e inflamação e os outros apresentam sangramento, fístulas ou obstrução.
Algumas vezes, em razão do alto risco de ocorrência de um problema que exigirá a cirurgia e porque a cirurgia antes do desenvolvimento do problema é mais simples e segura, a cirurgia da diverticulite é recomendável quando o indivíduo não apresenta evidências de inflamação, infecção ou complicações. A cirurgia de emergência é necessária para os pacientes hospitalizados com um quadro de perfuração intestinal e peritonite. Geralmente, o cirurgião remove o segmento perfurado e cria uma abertura entre o intestino grosso e a superfície cutânea (procedimento denominado colostomia).
As extremidades seccionadas do intestino são reunidas em um segundo tempo cirúrgico e a colostomia é fechada.Quando ocorre um sangramento intenso, a sua origem pode ser identificada por meio de uma angiografia, um procedimento que consiste na injeção de um contraste nas artérias que irrigam o intestino grosso e, em seguida, na realização de radiografias. A injeção de vasopressina (medicamento que promove a constrição das artérias) pode controlar o sangramento, mas pode ser perigosa, especialmente nos indivíduos idosos. Em alguns casos, o sangramento reinicia após alguns dias, exigindo a realização da cirurgia. A remoção do segmento afetado do intestino somente é possível quando a fonte do sangramento é conhecida.
Caso contrário, é realizada a remoção de um segmento maior do intestino (procedimento denominado colectomia subtotal). Se o sangramento cessar (ou reduzir significativamente) sem tratamento, a melhor maneira para se determinar a sua causa é a realização de uma colonoscopia. O tratamento de uma fístula envolve a remoção do segmento do intestino grosso onde a fístula começa e a anastomose (conexão) das extremidades do intestino seccionado.
Diverticulite: Razões para a Realização de uma Cirurgia Eletiva
______________________________________________________________
Emergencias Gastrointestinais
Determinados distúrbios gastrointestinais muitas vezes podem ser letais e exigem um tratamento de emergência. Em alguns casos, o tratamento é cirúrgico. Esses distúrbios incluem a hemorragia gastrointestinal, a obstrução mecânica do trato digestivo, o íleo paralítico (interrupção temporária dos movimentos contráteis do trato digestivo), a apendicite (inflamação do apêndice) e a peritonite (inflamação do revestimento da cavidade abdominal).
Hemorragia gastrointestinal
A hemorragia pode ocorrer em qualquer ponto do trato digestivo (gastrointestinal), da boca ao ânus. Ela pode manifestarse como a presença de sangue nas fezes ou no vômito, ou pode ser oculta, apenas detectada por meio de exames. A hemorragia em qualquer parte do trato digestivo pode ser agravada se o indivíduo apresentar também um distúrbio da coagulação.
Sintomas
Os sintomas possíveis incluem a hematêmese (vômito de sangue), a melena (fezes pretas negras, semelhantes ao alcatrão) e a hematoquezia (eliminação de sangue visível através do reto). A melena comumente é devida a uma hemorragia digestiva alta (p. Ex., do estômago ou do duodeno). A coloração escura do vômito é devida à exposição do sangue ao suco gástrico e à digestão bacteriana por várias horas antes de ele ser eliminado do organismo. Aproximadamente 60 ml de sangue podem produzir melena.
Um episódio isolado de hemorragia intensa pode produzir fezes escuras durante uma semana. Portanto, a persistência da evacuação de fezes escuras não indica necessariamente um sangramento persistente. Os indivíduos com sangramento prolongado podem apresentar sintomas de anemia como, por exemplo, cansaço fácil, palidez incomum, dor torácica e sensação de desmaio. Nos indivíduos que não apresentam esses sintomas, o médico pode ser capaz de detectar uma queda anormal da pressão arterial na passagem da posição deitada para a posição sentada. Os sintomas que indicam uma perda de sangue grave incluem a freqüência de pulso acelerada, a hipotensão arterial e a redução do débito urinário. O indivíduo também pode apresentar mãos e pés frios e úmidos.
A redução do suprimento sangüíneo cerebral causada pela perda de sangue pode acarretar confusão mental, desorientação, sonolência e inclusive o choque. No caso de o indivíduo apresentar uma outra doença, os sintomas de uma perda sangüínea grave podem ser diferentes. Por exemplo, um indivíduo com uma doença coronariana grave pode apresentar subitamente um quadro de angina ou sintomas de um infarto do miocárdio. Em um indivíduo com uma hemorragia gastrointestinal grave, os sintomas de outras doenças (p. Ex., insuficiência cardíaca, hipertensão arterial, doença pulmonar e insuficiência renal) podem piorar. Nos indivíduos com hepatopatias (doenças do fígado), o sangramento intestinal pode causar um acúmulo de toxinas, as quais, por sua vez, produzem sintomas como alterações da personalidade, da consciência e da capacidade mental (encefalopatia hepática).
Diagnóstico
Após uma perda sangüínea grave, o hematócrito (um tipo de exame de sangue) geralmente revela uma baixa concentração de eritrócitos (glóbulos vermelhos) no sangue. O conhecimento dos sintomas responsáveis por um episódio de hemorragia pode ser útil para o médico determinar a sua causa. A dor abdominal que é aliviada pelos alimentos ou por antiácidos sugere uma úlcera péptica. No entanto, as úlceras hemorrágicas freqüentemente são indolores.
Os medicamentos que podem lesar a mucosa gástrica (revestimento do estômago), como a aspirina, podem causar sangramento gástrico que manifestase por meio da presença de sangue nas fezes.Um indivíduo com uma hemorragia gastrointestinal que apresenta anorexia (perda de apetite) e perda de peso sem razão aparente deve ser submetido a uma investigação para se excluir a existência de um câncer. Para um indivíduo com dificuldade de deglutição, deve ser investigada a presença de um câncer ou de uma estenose do esôfago. Os vômitos e os vômitos secos intensos antes de uma hemorragia sugerem uma laceração do esôfago. No entanto, aproximadamente 50% dos indivíduos com esse tipo de lesão não vomitam previamente.
A constipação ou a diarréia concomitante com hemorragia ou a presença de sangue oculto nas fezes pode ser causada por um câncer ou um pólipo localizado na porção inferior do intestino, sobretudo quando se trata de alguém com mais de 45 anos de idade. A presença de sangue fresco na superfície das fezes pode ser decorrente de hemorróidas ou de um problema retal (p. Ex., câncer). O médico examina o paciente em busca de indícios que possam apontar para a origem do sangramento. Por exemplo, durante um exame retal, o médico verifica a presença de hemorróidas, lacerações retais (fissuras) e tumores.
Em seguida, os exames são escolhidos de acordo com a suspeita do médico em relação à origem do sangramento, se a origem é do trato digestivo superior (esôfago, estômago e duodeno), ou do trato digestivo inferior (parte inferior do intestino delgado, intestino grosso, reto e ânus). Normalmente, no caso de suspeita de distúrbios do trato digestivo superior, a primeira investigação consiste na realização de uma sondagem gástrica (passagem de uma sonda através do nariz até o estômago) para coleta de líquido. O líquido do estômago que se assemelha a borra de café é conseqüência da digestão parcial do sangue, indicando que o sangramento é lento ou que ele cessou.
O sangue vermelho vivo e brilhante e contínuo indica um sangramento ativo e vigoroso. A seguir, o médico freqüentemente realiza uma endoscopia digestiva alta (exame do esôfago, estômago e duodeno com o auxílio de um tubo de visualização flexível) para detectar a origem do sangramento. No caso de não ser detectada uma gastrite ou uma úlcera gástrica ou duodenal, ele pode realizar uma biópsia (coleta de amostra de tecido para exame microscópico. A biópspiia pode determinar se o sangramento é devido a uma infecção causada pelo Helicobacter pylori. Este tipo de infecção é tratado e, normalmente, é curado com a antibioticoterapia.
O médico também investiga a existência de pólipos e cânceres no trato gastrointestinal inferior através da realização de um enema baritado, ou de uma endoscopia. Ele pode visualizar diretamente o interior da parte inferior do intestino com o auxílio de um anoscópio, de um sigmoidoscópio flexível ou de um colonoscópio. Se essas investigações não revelarem a origem do sangramento, o médico solicita uma angiografia (radiografias realizadas após a injeção de uma substância radiopaca) ou uma cintilografia (após a injeção de eritrócitos radiomarcados). Essas técnicas são particularmente úteis para revelar se a causa do sangramento é uma malformação vascular.
Locais e Causas do Sangramento Gastrointestinal
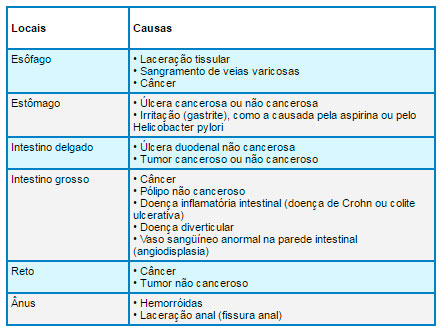
Tratamento
Em mais de 80% dos casos de sangramento gastrointestinal, as defesas do organismo interrompem o sangramento. Freqüentemente, os indivíduos que continuam a sangrar ou que apresentam sintomas de uma perda sangüínea importante são hospitalizados e, comumente, são internados em uma unidade de terapia intensiva. No caso de ter havido uma perda sangüínea importante, pode ser necessária a realização de transfusão sangüínea. Para evitar a sobrecarga de volume na circulação sangüínea, pode ser realizada a transfusão de concentrado de eritrócitos ao invés de sangue total.
Após a restauração do volume sangüíneo, o indivíduo é monitorizado atentamente, verificandose a ocorrência de sinais de persistência do sangramento (p. Ex., aumento da freqüência de pulso, queda da pressão arterial ou perda de sangue pela boca ou ânus). O sangramento de veias varicosas localizadas na porção inferior do esôfago (varizes esofágicas) pode ser tratado de várias maneiras. Um dos métodos consiste na passagem de um cateter com balão através da boca até o esôfago e na insuflação do balão para comprimir a área sangrante. Um outro método consiste na injeção de uma substância química irritante no vaso sangüíneo, que causa inflamação e cicatrização das veias.
O sangramento gástrico freqüentemente pode ser interrompido através de procedimentos endoscópicos. Eles incluem a cauterização do vaso sangrante com uma corrente elétrica e a injeção de um material que provoca a coagulação do sangue no interior dos vasos. Se esses procedimentos falharem, a cirurgia pode ser necessária. Normalmente, o sangramento da porção baixa do intestino não exige um tratamento de emergência. Contudo, quando necessário, é realizado um procedimento endoscópico ou uma cirurgia abdominal. Às vezes, a localização do sangramento não pode ser determinada comprecisão e, por essa razão, pode ser realizada a remoção de um segmento do intestino.
Hemorragia devida a malformações arteriovenosas
A hemorragia devida a malformações arteriovenosas são causadas por rupturas de vasos sangüíneos anormais que comunicam artérias a veias.Desconhecese o motivo pelo qual ocorrem malformações arteriovenosas no revestimento do estômago e do intestino. Contudo, essas malformações são mais comuns nos indivíduos que apresentam valvulopatias, doenças renais, doenças hepáticas, doenças do tecido conjuntivo e naqueles submetidos à radioterapia para o tratamento de câncer do intestino. O diâmetro desses vasos anormais varia desde o de um fio de pesca grosso até o de um dedo mínimo de um indivíduo adulto. Os vasos anormais são frágeis e propensos ao sangramento, às vezes intenso, especialmente em idosos.
Sintomas e Diagnóstico
As hemorragias decorrentes de malformações arteriovenosas do estômago e do intestino geralmente causam hematêmese (vômito de sangue) ou melena (eliminação de fezes pretas, semelhantes ao alcatrão). Quando o sangramento é abundante ou prolongado, o indivíduo pode apresentar anemia e outros sintomas de perda de sangue. Os episódios hemorrágicos geralmente começam de modo súbito e tendem a recorrer. Comumente, o diagnóstico é estabelecido com o auxílio da endoscopia. No entanto, as malformações arteriovenosas podem ser de difícil detecção, especialmente quando o baixo volume sangüíneo ou o baixo débito cardíaco faz com que os vasos sangüíneos colapsem parcialmente.
Tratamento
O tratamento de um distúrbio subjacente (p. Ex., cirurgia de uma válvula cardíaca ou transplante renal) pode eliminar a hemorragia gastrointestinal. O médico pode conseguir interromper o sangramento por meio da cauterização do vaso sangüíneo, com o auxílio de um endoscópio, mas novas malformações podem ocorrer. A anemia causada pela perda de sangue pode ser corrigida com a administração de suplementos de ferro.
Dor abdominal
A dor abdominal pode ser causada por problemas localizados ao longo do trato digestivo ou em qualquer outro local do abdômen. Esses problemas incluem a ruptura do esôfago, a úlcera perfurada, a síndrome do cólon irritável, a apendicite, a pancreatite e a litíase biliar (cálculos biliares). Alguns desses distúrbios são relativamente pouco importantes, enquanto outros são potencialmente letais. O médico deve decidir a necessidade de instituição de um tratamento imediato ou se o tratamento pode ser postergado até que os resultados dos exames diagnósticos estejam disponíveis.
Diagnóstico e tratamento
A natureza da dor e o momento em que ela ocorre (em relação à ingestão de alimentos ou à movimentação em geral) podem prover pistas para o estabelecimento do diagnóstico. Caso algum outro membro da família apresente antecedentes de algum distúrbio abdominal (p. Ex., litíase biliar), o paciente pode apresentar o mesmo distúrbio. O aspecto geral do indivíduo pode fornecer dados importantes. Por exemplo, a icterícia (coloração amarelada da pele e das escleras) sugere uma doença hepática, da vesícula biliar ou das vias biliares.
O médico examina o abdômen, palpandoo e verificando a presença de dor à palpação ou de qualquer massa abdominal. Quando a parede do abdômen é delicadamente pressionada, o indivíduo sente dor, e quando a pressão é liberada abruptamente, a dor pode tornarse subitamente pior (manobra conhecida como sinal de descompressão positivo ou sensibilidade de rebote).
Normalmente, esse sinal indica peritonite (inflamação do revestimento da cavidade abdominal). Os exames diagnósticos para a investigação de uma dor abdominal incluem exames de sangue e de urina, radiografias, ultrasonografia e a tomografia computadorizada (TC). Freqüentemente, é realizada uma cirurgia exploradora de emergência quando a dor abdominal parece ser resultante de uma obstrução intestinal, uma perfuração ou de ruptura de um órgão (p. Ex., vesícula biliar, apêndice ou intestino) ou de um abcesso (acúmulo de pus).
Quando a dor abdominal exige cirurgia
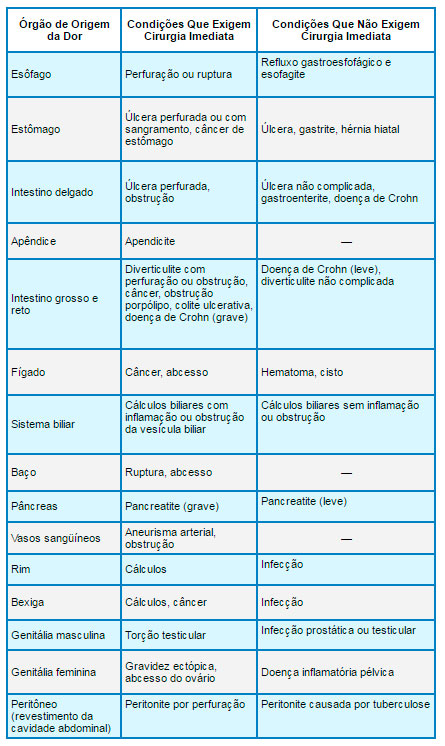
Obstrução mecânica do intestino
A obstrução mecânica do intestino é a presença deum bloqueio que interrompe completamente ou compromete seriamente o trânsito do conteúdo intestinal. A obstrução pode ocorrer em qualquer segmento do intestino. A parte acima da obstrução continua funcionando. À medida que o intestino vai se enchendo de alimento, líquidos, secreções digestivas e gás, ele dilata progressivamente, como uma mangueira macia. Em recém nascidos e lactentes, a obstrução intestinal é comumente causada por um defeito congênito, por uma massa endurecida de conteúdo intestinal (mecônio) ou por uma torção do próprio intestino (volvo).
Em adultos, uma obstrução duodenal pode ser causada por um câncer do pâncreas, por cicatrizes (de uma úlcera, de uma cirurgia prévia ou da doença de Crohn) ou por aderências, nas quais uma faixa fibrosa de tecido conjuntivo encarcera o intestino. Além disso, pode ocorrer uma obstrução quando uma parte do intestino dilata por meio de uma abertura anormal (hérnia), como uma área enfraquecida da musculatura abdominal, e tornase encarcerada. Raramente, a obstrução é causada por um cálculobiliar, uma massa de alimento não digerido ou um bolo de vermes.
O câncer é uma causa comum de obstrução do intestino grosso. Uma torção de alça intestinal ou o acúmulo de fezes endurecidas (impactação fecal) também podem causar obstrução. Quando uma obstrução interrompe o suprimento sangüíneo ao intestino, a condição é denominada estrangulamento. O estrangulamento ocorrem em aproximadamente 25% dos casos de obstrução do intestino delgado. Normalmente, ela é devida ao encarceramento de uma partedo intestino em uma abertura anormal (hérniaestrangulada), à torção de uma alça intestinal (volvo) ou à penetração de uma alça intestinal no interior de uma outra (intussuscepção).
A gangrena pode ocorrer rapidamente, mesmo em um prazo de 6 horas. Na gangrena, ocorre a morteda parede intestinal, normalmente com perfuração, que acarreta uma peritonite (inflamação do revestimento da cavidade abdominal) e infecção. Quando não tratado, o indivíduo pode morrer. Mesmo sem estrangulamento, o segmento do intestino acima do bloqueio dilata. O revestimento intestinal edemacia e inflama. Se oquadro não for tratado, o intestino pode perfurar, permitindo o extravasamento do seu conteúdo e acarretando inflamação e infecção da cavidade abdominal.
Sintomas e Diagnóstico
Os sintomas da obstrução intestinal incluem a dor abdominal tipo cólica, acompanhada por distensão abdominal. A dor pode tornar se intensa e constante. Em comparação com a obstrução do intestino delgado, o vômito, um sintoma comum, ocorre mais tarde na obstrução do intestino grosso. A obstrução completa provoca uma constipação grave, enquanto que a obstrução parcial pode causar diarréia. A febre é comum e pode ocorrer sobre tudo quando ocorre uma perfuração da parede intestinal. A perfuração pode levar rapidamente à inflamação e à infecção graves, causando o choque.
O médico realiza um exame do abdômen, verificando a presença de sensibilidade à palpação, inchaços e massas anormais. Os ruídos normais produzi dos por um intestino funcionante (ruídosintestinais), que podem ser ouvidos com o auxílio de um estetoscópio, podem ser muito altos e agudos ou podem estar ausentes. Se ocorrer uma peritonite em decorrência de uma perfuração, o indivíduo sentirá dor quando o médico palpar profundamente o seu abdômen. A dor aumenta quando o médico libera a pressão abruptamente (sinal da descompressão positivo ou sensibilidade de rebote). As radiografias podem mostrar alças intestinais dilatadas que indicam a localização da obstrução. Além disso, elas podem mostrar a presença de ar em torno do intestino no abdômen, um sinal de perfuração.
Tratamento
Qualquer indivíduo com suspeita de obstrução intestinal é hospitalizado. Normalmente, é realizada a passagem de uma sonda nasogástrica (do nariz ao estômago) ou nasoentérica (do nariz ao intestino). Em seguida, é realizada a aspiração por meio da sonda para remover o material acumulado acima da obstrução. É feita aadministração intravenosa de líquido e de eletrólitos (sódio e potássio) para repor o sal e a água perdidos pelo vômito e pela diarréia.
Algumas vezes, uma obstrução sofre uma resolução espontânea, sem tratamento, especialmente quando ela é decorrente de aderências. Para tratar alguns distúrbios (p. Ex., torção de um segmento da porção baixa do intestino grosso), pode ser realizada a passagem de um endoscópio através do ânus ou um enema baritado, o qual produz uma insuflação do intestino e a resolução da obstrução em decorrência do aumento da pressão. No entanto, o mais habitual é a realização de uma cirurgia o mais breve possível. Durante a cirurgia, é realizada a remoção do segmento intestinal obstruído e a anastomose (conexão) das partes remanescentes.
Íleo paralítico
O íleo paralítico (íleo, íleo adinâmico) é um distúrbiono qual os movimentos contráteis normais da parede intestinal cessam temporariamente. Como a obstrução mecânica, o íleo para lítico impede a passagem do conteúdo intestinal. Ao contrário da obstrução mecânica, o íleo para líticora ramente acarreta perfuração. O íleo paralítico pode ser causado por uma infecção ou por um coágulo de sangue no interior do abdômen, pela aterosclerose que reduz o suprimento sangüíneo ao intestino ou por uma lesão de uma artéria ou veia intestinal.
Ele também pode ser causado por distúrbios extraintestinais como, por exemplo, a insuficiência renal ou concentrações anormais de eletrólitos no sangue (p. Ex., concentração baixa de potássio ou elevada de cálcio). Outras causas de íleo paralítico incluem determinados medicamentos eo hipotireoidismo (hipoatividade da tireóide). O íleo paralítico é comum nas primeiras 24 a 72 horas após uma cirurgia abdominal.
O que causa o estrangulamento intestinal
O estrangulamento (obstrução do suprimento sangüíneo ao intestino) usualmente é devido a uma das três causas mostradas a seguir.
Sintomas e diagnóstico
Os sintomas de íleo paralítico são a distensão abdominal, a constipação grave e as cólicas abdominais. Com o auxílio de um estetoscópio, o médico observa a presença de poucos ruídos intestinais ou ausência dos mesmos. A radiografiado abdômen revela a presença de alças intestinais dilatadas. Ocasionalmente, é realizada uma colonoscopia (exame do intestino como auxílio de um tubo de visualização) para avaliar a situação.
Tratamento
O objetivo do tratamento é aliviar o acúmulo degás e de líquido causado pelo íleo paralítico. Algumas vezes, é realizada a passagem de uma sonda através do ânus até o intestino grosso para reduzir a pressão. Além disso, é realizada a passagem de uma sonda na sogástrica ou na soentérica e, em seguida, é feita a aspiração para reduzir a pressão e a distensão. O indivíduo não deve ingerir sólidos ou líquidos até a crise passar. Líquidos e eletrólitos são administrados por via intravenosa.
Apendicite
A apendicite é inflamação do apêndice. O apêndice é uma pequena estrutura tubularem forma de dedo que se projeta do intestino grosso próximo do ponto onde este unese ao intestino delgado. O apêndice pode ter alguma função imune, mas não é um órgão essencial. Com exceção das hérnias encarceradas, a apendicite é a causa mais comum de dor abdominal súbita e intensa e de cirurgia abdominal nos Estados Unidos. A apendicite é mais comum entre os 10 e 30 anos de idade. A causa da apendicite não é totalmente compreendida. Na maioria dos casos, é provável que uma obstrução no interior do apêndice desencadeia um processo no qual ele tornase inflamado e infectado.
Se a inflamação persistir sem tratamento, o apêndice pode romper. Um apêndiceroto permite o extravasamento do conteúdo intestinal rico em bactérias para o interiorda cavidade abdominal, causando a peritonite, a qual pode acarretar uma infecção potencialmente letal. A ruptura também pode provocara formação de um abcesso. Na mulher, podem ocorrer infecção dos ovários e das tubas uterinase a conseqüente obstrução das tubas uterinas pode causar infertilidade. O apêndice roto tambémpode permitir que as bactérias invadam acorrente sangüínea e produzam uma septicemia, que também é potencialmente letal.
Sintomas
Menos de metade dos indivíduos com apendicite apresenta a combinação de sintomas característicos: náusea, vômito e dor intensa na fossa ilíaca direita (região abdominal inferior direita). A dorpode iniciar subitamente na região abdominal superiorou em torno da cicatriz umbilical. A seguir, o indivíduo apresenta náusea e vômito. Após algumas poucas horas, a náusea cessa e a dor localiza se na fossa ilíaca direita. Quando o médico pressiona essa área, ela dói, e quando a pressão é aliviada, a dor aumenta abruptamente (sinal da descompressão positivo ou sensibilidade de rebote). Uma febre de 37, 7 °C a 38, 3 °C é comum. A dor, particularmente em lactentes e crianças, pode ser generalizada e não restrita à fossa ilíaca direita. Em idosos e gestantes, a dor normalmente é menos intensa e a área é menos sensível. No caso de ruptura do apêndice, a dor e a febre podem tornar-se intensas. O agravamento da infecção pode levar ao choque.
Diagnóstico e Tratamento
O hemograma revela um aumento moderado dos leucócitos (glóbulos brancos) (leucometria) emresposta à infecção. Normalmente, nas fases iniciais da apendicite, a maioria dos exames (incluindoas radiografias, a ultrasonografia e a TC) não é útil. Comumente, o médico baseia o diagnóstico nos achados do exame físico. A cirurgia é imediatamente realizada para evitar a rupturado apêndice, a formação de um abcesso ou aperitonite (inflamação do revestimento da cavidade abdominal). Em aproximadamente 15% das cirurgias deapendicite, o apêndice encontra-se normal.
Contudo, postergar a sua realização até o médicoter certeza da causa da dor abdominal pode ser fatal. Um apêndice infectado pode romperem menos de 24 horas após o início dos sintomas. Mesmo quando a apendicite não é acausa do quadro apresentado pelo paciente, o apêndice é normalmente retirado. A seguir, o médico examina a cavidade abdominal e tentadeterminar a causa real da dor. Com a cirurgia precoce, a chance de óbitodevido a uma apendicite é muito pequena. O indivíduo comumente pode deixar o hospital em 2 a 3 dias e a sua recuperação é normalmente rápida e completa. No caso de um apêndice roto, o prognóstico é mais grave. Há cinqüenta anos, a ruptura era freqüentemente fatal. Os antibióticos reduzirama taxa de mortalidade para quase zero, mas, em certos casos, podem ser necessárias várias operações e uma longa convalescença.
Peritonite
A peritonite é a inflamação do peritôneo (revestimentoda cavidade abdominal) causada geralmente por uma infecção. O peritôneo é uma membrana delgada e transparente que reveste todos os órgãos abdominais eas paredes internas do abdômen. A peritonite normalmente é causada por uma infecção disseminadaa partir de um órgão abdominal infectado. As fontes comuns são as perfurações gástricas, intestinais, da vesícula biliar ou do apêndice. O peritôneo é altamente resistente às infecções.
A não ser que a contaminação continue, não ocorreo desenvolvimento da peritonite e o peritôneo tende a curar com o tratamento. A doença inflamatória pélvica em mulheres sexualmente ativas é uma causa comum de peritonite. Uma infecção do útero e das tubas uterinas (que pode ser causada por vários tipos de bactérias, como as que causam a blenorragia e as infecções por clamídia) disse minase para o interior da cavidade abdominal. Na insuficiência hepática ou cardíaca, pode ocorre o acúmulo de líquido na cavidade abdominal (ascite) e este pode tornarse infectado.
A peritonite pode ocorrer após uma cirurgia porvárias razões. Uma lesão da vesícula biliar, de um ureter, da bexiga ou do intestino durante uma cirurgia pode permitir o extravasamento de bactérias para o interior da cavidade abdominal. Esse extravasamento também pode ocorrer durante as cirurgias nas quais são realizadas anastomoses (conexões) de segmentos intestinais. A diálise peritoneal (um tratamento para a insuficiênciarenal) freqüentemente causa peritonite. A causa usual é uma infecção que penetra no peritôneo pelos drenos colocados no abdômen. A peritonite também pode ser decorrente de irritação sem qualquer infecção. Por exemplo, a inflamação do pâncreas (pancreatite aguda) pode causar peritonite. Além disso, o talco ou o amido presente nas luvas de um cirurgião pode causar peritonite sem infecção.
Sintomas
Os sintomas da peritonite dependem parcialmente do tipo e da extensão da infecção. Normalmente, o indivíduo apresenta vômito, febre elevada e um abdômen doloroso. Pode ocorrera formação de um ou mais abcessos e a infecção tende a deixar cicatrizes sob a forma de faixasde tecido (aderências) que podem terminar produzindo uma obstrução intestinal.
A menos que a peritonite seja tratada imediatamente, as complicações ocorrem rapidamente. Operistaltismo desaparece e ocorre retenção de líquidono intestino delgado e no intestino grosso. Além disso, ocorre exsudação de líquido da corrente sangüínea para o interior da cavidade abdominal. O indivíduo apresenta uma desidratação grave e perda de eletrólitos da corrente sangüínea. A seguir, ele apresenta complicações graves como, por exemplo, a insuficiência pulmonar, renal ou hepática, e a coagulação intravascular disseminada.
Diagnóstico
O diagnóstico rápido é fundamental. As radiografias são realizadas com o paciente em pé e deitado. deitado. As radiografias podem revelar a presença de gás livre na cavidade abdominal, o que indica a existência de uma perfuração. Ocasionalmente, é realizada a punção abdominal com agulha para retirada de líquido da cavidade. A seguir, o líquido é enviado ao laboratório para identificação dos microrganismos infecciosos e a realização de uma ntibiograma (para testar a sensibilidade dos microrganismos a vários antibióticos). No entanto, a laparotomia exploradora (cirurgia exploradora) é o método diagnóstico mais confiável.
Tratamento
Geralmente, a primeira medida a ser tomada é al aparotomia exploradora de emergência, sobre tudo quando o diagnóstico provável parece ser uma apendicite, uma úlcera péptica perfurada ou uma diverticulite. No caso de um episódio de pancreatite aguda (inflamação do pâncreas) ou de uma do ençainflamatória pélvica em mulheres, raramente é realizada uma cirurgia de emergência.
A antibioticoterapia é instituída imediatamente e, freqüentemente, são administrados vários antibióticos ao mesmo tempo. Além disso, pode ser realizada a passagem de uma sonda na sogástricaou nasoentérica para a aspiração de líquido e gás. Líquidos e eletrólitos também devem ser administrados por via intravenosa para a reposição da perda líquida e de eletrólitos.
________________________________________________________
Síndromas da Má Absorção
As síndromas de má absorção são afecções que se desenvolvem porque os nutrientes dos alimentos no intestino delgado não são adequadamente absorvidos e não passam para a corrente sanguínea.
Normalmente, os alimentos são digeridos e os nutrientes são absorvidos pela corrente sanguínea, principalmente a partir do intestino delgado. A má absorção pode ocorrer quer por uma perturbação que interfere com a digestão dos alimentos, quer porque ela interfere directamente com a absorção dos nutrientes.
As perturbações que impedem uma adequada emulsão dos alimentos com o suco gástrico e com os enzimas digestivos podem interferir com a digestão. Tal emulsão inadequada pode acontecer numa pessoa a quem se extirpou cirurgicamente parte do estômago. Em algumas afecções, o corpo produz uma escassa quantidade ou tipos inadequados de enzimas ou de bílis, os quais são necessários para o fraccionamento dos alimentos. Estas afecções consistem em pancreatite, fibrose quística, obstrução das vias biliares e uma deficiência de lactase. A digestão também pode ser dificultada se houver um excesso de ácido no estômago ou se tiverem proliferado demasiadas bactérias não habituais no intestino.
As afecções que lesam o revestimento intestinal podem interferir com a absorção. As infecções, os fármacos, como a neomicina, o álcool, a doença celíaca e a doença de Crohn podem lesar o revestimento intestinal. A mucosa intestinal normal é composta por pregas, pequenas projecções chamadas vilosidades e projecções ainda mais finas e pequenas chamadas microvilosidades. Estas últimas criam uma enorme superfície de absorção. Se esta área for reduzida, a absorção também diminuirá. Obviamente, a extirpação cirúrgica duma porção intestinal reduz a área de superfície. Também diminuem a absorção as afecções que impedem que as substâncias atravessem a parede intestinal e passem para a corrente sanguínea (como o bloqueio dos vasos linfáticos por um linfoma ou por uma deficiência do fluxo de sangue para o intestino).
Sintomas
As pessoas com má absorção normalmente perdem peso. Se as gorduras não forem adequadamente absorvidas, as fezes podem ter uma cor clara e ser moles, volumosas e fétidas (denominam-se fezes esteatorreicas). As fezes podem ficar agarradas à sanita ou até flutuar, dificultando que sejam arrastadas com a água. A esteatorreia é consequência de qualquer perturbação que interfira com a absorção das gorduras, como uma redução do fluxo biliar, a doença celíaca ou diarreia tropical.
A má absorção pode provocar deficiência de todos os nutrientes ou então, selectivamente, de algum deles, como proteínas, gorduras, vitaminas ou minerais. Os sintomas variam conforme o défice específico. Por exemplo, as pessoas com uma deficiência do enzima lactase podem sofrer de diarreias muito agudas, distensão abdominal e flatulência depois de beber leite.
Outros sintomas dependem da afecção causadora da má absorção. Por exemplo, a obstrução do canal biliar comum pode causar icterícia e uma deficiência do fornecimento de sangue ao intestino pode provocar dor abdominal depois das refeições.
Diagnóstico
Os médicos suspeitam duma má absorção quando uma pessoa perde peso, tem diarreia e mostra deficiências nutricionais apesar de comer adequadamente. A perda de peso por si só pode ter outras causas.
As análises de laboratório contribuem para confirmar o diagnóstico. Os testes que medem directamente a gordura nas amostras de matéria fecal recolhidas ao longo de 3 ou 4 dias são os mais fiáveis para diagnosticar uma má absorção de gorduras. A detecção dum excesso de gordura faz com que o diagnóstico seja muito provável. Outros testes podem detectar uma má absorção específica doutras substâncias, como a lactose ou a vitamina B12.
As amostras de fezes são examinadas à vista desarmada e ao microscópio. A presença de fragmentos de comida não digerida pode significar que a comida passa pelo intestino com demasiada rapidez. Tais fragmentos podem também indicar a presença duma passagem intestinal anatomicamente anormal, como uma ligação directa entre o estômago e o intestino grosso (fístula gastrocólica), que evita que os alimentos passem pelo intestino delgado. Num doente com icterícia, as fezes com um excesso de gordura podem indicar problemas no sistema biliar. Nas pessoas com icterícia e com um excesso de gordura nas fezes, o médico procura de modo específico um cancro do pâncreas ou das vias biliares. A visualização ao microscópio de gotas de gordura e de fibras de carne não digeridas indica uma disfunção do pâncreas. Ao microscópio procura-se também a presença de parasitas ou dos seus ovos (achado que sugere má absorção provocada por uma infecção por parasitas).
As radiografias simples ao abdómen não contribuem para o diagnóstico, mas às vezes indicam possíveis causas da má absorção. As radiografias que se fazem depois de o doente ingerir bário (Ver secção 9, capítulo 100) podem evidenciar um padrão de distribuição anormal do bário no intestino delgado, característico duma má absorção, mas estas técnicas radiológicas não oferecem informação acerca da sua causa.
Pode ser necessário fazer uma biopsia (obtenção duma amostra de tecido para ser examinada) com o fim de detectar anomalias no intestino delgado. A biopsia é feita por meio dum endoscópio (um tubo flexível de visualização) (Ver secção 9, capítulo 100) ou com um tubo delgado que leva acoplado um pequeno instrumento cortante na sua extremidade. A amostra é examinada ao microscópio e também pode ser analisada a sua actividade enzimática.
Muitas vezes fazem-se provas de função pancreática porque a disfunção deste órgão é uma causa habitual de má absorção. Numa das provas, a pessoa submete-se a uma dieta especial. Noutra, leva uma injecção da hormona secretina. Em ambas as provas são recolhidos em seguida, com uma sonda, os sucos intestinais que contêm secreções pancreáticas para proceder à sua medição.
Intolerância ao açúcar
Os açúcares lactose, sacarose e maltose são fraccionados pelos enzimas lactase, sacarase e maltase, que estão localizados na mucosa do intestino delgado. Normalmente, os enzimas dividem estes açúcares em açúcares simples, como a glicose, que são absorvidos pela corrente sanguínea através da parede intestinal. Na ausência dum enzima específico, os açúcares não são digeridos e a sua absorção é impedida, mantendo-se no intestino delgado. A elevada concentração de açúcares daí resultante faz com que uma grande quantidade de líquidos entre no intestino delgado, provocando diarreia. Os açúcares por absorver são fermentados pelas bactérias no intestino grosso, o que dá lugar a fezes ácidas e a flatulência. As deficiências enzimáticas surgem na doença celíaca, na diarreia tropical (sprue) e nas infecções intestinais. Também podem ser do tipo congénito ou ser causadas por antibióticos, especialmente a neomicina.
Determinado grau de intolerância à lactose verifica-se em cerca de 75 % dos adultos. Afecta menos de 20 % dos adultos originários do Noroeste da Europa, mas 90 % dos asiáticos. Este problema é frequente entre os habitantes da área mediterrânea e os estudos demonstram que cerca de 75 % da população, de raças diferentes da branca, desenvolvem intolerância à lactose entre os 10 e 20 anos de idade.
Sintomas
As pessoas com intolerância à lactose normalmente não toleram o leite nem outros produtos lácteos que contenham lactose. Algumas pessoas apercebem-se precocemente desta situação e evitam os produtos lácteos, de forma consciente ou inconsciente.
Uma criança que não tolera a lactose sofre de diarreia e não ganha peso quando o leite faz parte da dieta. Um adulto pode apresentar ruídos intestinais audíveis (borborigmos), distensão abdominal, flatulência, náuseas, urgência de defecar, cólicas e diarreia depois duma refeição que contenha lactose. Uma diarreia intensa pode impedir uma adequada absorção de nutrientes porque estes são eliminados do corpo com demasiada rapidez. Sintomas semelhantes podem ser provocados pela ausência dos enzimas sacarase e maltase.
Diagnóstico
Suspeita-se duma intolerância à lactose quando uma pessoa tem sintomas depois de consumir produtos lácteos. Se uma pessoa sofrer de intolerância à lactose, a ingestão duma dose de prova provoca diarreia, distensão abdominal e uma sensação de queixas abdominais num prazo de 20 a 30 minutos. Como a dose de prova não é fraccionada em glicose, a glicemia no sangue não aumenta como o faria normalmente.
Pode ser feita uma biopsia do intestino delgado, que é examinada ao microscópio e submetida a uma análise para a lactase ou outra actividade enzimática. Este teste pode descobrir outras possíveis causas de má absorção.
Tratamento
A intolerância à lactose pode ser controlada evitando os alimentos que a contenham (sobretudo produtos lácteos). Para prevenir a deficiência de cálcio, as pessoas que devem evitar os produtos lácteos podem tomar suplementos de cálcio. Alternativamente, pode agregar-se lactase ao leite, a qual divide então a lactose no leite antes de este ser ingerido.
Doença celíaca
A doença celíaca (sprue não tropical, enteropatia por glúten, sprue celíaco) é uma perturbação hereditária em que uma intolerância do tipo alérgico ao glúten (uma proteína) provoca alterações no intestino que acarretam uma má absorção.
A doença celíaca é uma perturbação hereditária relativamente frequente, provocada por uma sensibilidade ao glúten, uma proteína que se encontra no trigo e no centeio e, em menor grau, na cevada e na aveia. Na doença celíaca, parte da molécula do glúten combina-se com anticorpos no intestino delgado, fazendo com que a mucosa intestinal, que normalmente tem uma forma de escova, se aplane. A superfície lisa resultante é muito menos capaz de digerir e de absorver nutrientes. Quando os alimentos que contêm glúten são eliminados, a superfície normal em forma de escova normalmente reaparece e a função intestinal volta a normalizar-se.
Sintomas
A doença celíaca pode começar em qualquer idade. Nos lactentes, os sintomas não aparecem até se ingerirem pela primeira vez alimentos que contenham glúten. A doença celíaca muitas vezes não provoca diarreia nem fezes gordas e uma criança pode ter só sintomas ligeiros, o que pode ser interpretado como a sintomatologia de simples queixas estomacais. No entanto, algumas crianças deixam de crescer com normalidade, sofrem distensão abdominal dolorosa e começam a eliminar fezes volumosas, de cor pálida e fétidas. Desenvolve-se anemia como consequência da deficiência de ferro. Se o valor das proteínas no sangue descer o suficiente, a criança retém líquidos e os tecidos podem inchar (edema). Em alguns, os sintomas não surgem até ao estado adulto.
As deficiências nutricionais resultantes da má absorção na doença celíaca podem provocar sintomas adicionais. Estes incluem perda de peso, dor nos ossos e sensação de formigueiro nos braços e nas pernas. Algumas pessoas que desenvolvem a doença celíaca na infância podem ter os ossos compridos e anormalmente arqueados. Dependendo da intensidade e da duração da perturbação, o doente pode ter valores baixos de proteínas, de cálcio, de potássio ou de sódio no sangue. Uma deficiência da protrombina, que é fundamental para o processo da coagulação sanguínea, facilita a formação de hematomas ou de hemorragias persistentes depois duma ferida. As jovens com doença celíaca podem sofrer de irregularidades menstruais.
Diagnóstico
O médico suspeita duma doença celíaca quando se vê perante uma criança com tez pálida, nádegas atróficas e ventre proeminente, apesar de ter uma alimentação adequada (sobretudo se existir uma história familiar da doença). Os resultados dos exames radiológicos e de laboratório podem ajudar o médico a fazer o diagnóstico. Por vezes é útil uma análise laboratorial que meça a absorção de xilose, um açúcar simples. O diagnóstico é confirmado por meio do exame duma biopsia que mostra um revestimento do intestino delgado achatado e a subsequente melhora do mesmo depois de deixar de ingerir produtos com glúten.
Tratamento
Os sintomas podem surgir até pela ingestão de pequenas quantidades de glúten, pelo que este deve ser totalmente excluído da dieta. O glúten é tão amplamente utilizado nos produtos alimentares que as pessoas com este problema precisam de listas detalhadas de alimentos a evitar e o conselho dum especialista em dietética. O glúten encontra-se, por exemplo, em produtos comerciais como sopas, molhos, gelados e cachorros quentes.
Por vezes, as crianças gravemente doentes, no momento do diagnóstico, precisam dum período de alimentação por via endovenosa. Isto raramente é necessário no caso dos adultos.
Algumas pessoas não respondem à retirada do glúten ou fazem-no muito pouco. Isto pode ser devido ao facto de o diagnóstico ser incorrecto ou então de a afecção ter entrado numa fase sem resposta. Se acontecer a última hipótese, os corticosteróides podem ser úteis.
Algumas pessoas com esta afecção, que tenham evitado o glúten durante muito tempo, podem tolerar a sua reintrodução na alimentação. Pode ser razoável tentar reintroduzir o glúten, mas, se os sintomas reaparecerem, este deve ser retirado de novo.
Os regimes alimentares livres de glúten melhoram substancialmente o prognóstico tanto nas crianças como nos adultos. No entanto, a doença celíaca pode ser mortal (principalmente para os adultos com uma forma grave da doença). Uma percentagem reduzida de adultos pode desenvolver um linfoma (um tipo de cancro) intestinal. Desconhece-se se o risco diminui ao evitar totalmente o glúten na dieta.
Diarreia tropical
A diarreia (sprue) tropical é um problema adquirido, em que as anomalias do revestimento do intestino delgado conduzem à má absorção e a deficiências de muitos nutrientes.
A diarreia (sprue) tropical ocorre principalmente nas Antilhas, no Sul da Índia e no Sudeste da Ásia. Podem ser afectados tanto os nativos como os imigrantes. Embora as causam sejas desconhecidas, algumas possíveis incluem infecções bacterianas, virais e por parasitas, deficiências vitamínicas (especialmente défice de ácido fólico) e uma toxina procedente de alimentos em mau estado (por exemplo, em gorduras rançosas).
Sintomas e diagnóstico
Os sintomas típicos da diarreia (sprue) tropical são fezes de coloração clara, diarreia e perda de peso. Também é característica a presença de úlceras na língua devido à deficiência de vitamina B2. Podem surgir outros sintomas de má absorção. Uma deficiência de protrombina, que é importante para a coagulação do sangue, facilita a formação de hematomas e um prolongamento do tempo de hemorragia após uma ferida. As pessoas com diarreia (sprue) tropical também podem ter sintomas de deficiência de albumina, cálcio, ácido fólico, vitamina B12 e ferro. Tipicamente, aparece uma anemia por uma deficiência de ácido fólico. (Ver secção 12, capítulo 135)
Os médicos consideram o diagnóstico de diarreia tropical em alguém que tenha anemia e sintomas de má absorção e que viva ou tenha vivido em alguma das áreas endémicas. A exploração radiológica do intestino delgado pode ser anormal ou não mostrar alterações. A absorção do açúcar simples, xilose, pode ser medida com facilidade; em 90 % das pessoas com diarreia (sprue) tropical, a xilose não é absorvida normalmente. Uma biopsia do intestino delgado mostra anomalias características.
Tratamento
O melhor tratamento para a diarreia (sprue) tropical é um antibiótico (tetraciclina ou oxitetraciclina).
Este pode ser administrado durante 6 semanas, dependendo da gravidade da doença e da sua resposta ao tratamento. Os suplementos nutricionais, especialmente o ácido fólico, são administrados conforme as necessidades.
Doença de Whipple
A doença de Whipple (lipodistrofia intestinal) é uma afecção rara que afecta principalmente homens entre os 30 e 60 anos de idade.
Esta doença é provocada por uma infecção pelo microrganismo Tropheryma whippleii. O revestimento mucoso do intestino delgado é sempre gravemente afectado, mas a infecção também pode estender-se a outros órgãos, como o coração, os pulmões, o cérebro, as articulações e os olhos.
Sintomas e diagnóstico
Os sintomas da doença de Whipple incluem escurecimento da pele, articulações inflamadas e dolorosas e diarreias.
A má absorção grave provoca perda de peso e anemia. Outros sintomas frequentes são dor abdominal, tosse e dor ao respirar, provocada pela inflamação da pleura (membrana que reveste os pulmões). Pode-se acumular líquido entre as camadas da pleura (estado conhecido como derrame pleural) e pode haver tumefacção dos gânglios linfáticos do interior do peito. Os afectados pela doença de Whipple por vezes desenvolvem sopros cardíacos, os quais indicam que a infecção atingiu o coração, ou hipertrofia do fígado, que normalmente indica lesão deste órgão.
A confusão, a perda de memória ou os movimentos incontrolados dos olhos indicam que a infecção atingiu o cérebro. Sem tratamento, a doença é progressiva e mortal.
O diagnóstico da doença de Whipple é feito mediante a biopsia do intestino delgado ou dum gânglio linfático aumentado que revelará anomalias microscópicas características.
Tratamento
A doença de Whipple pode curar-se com antibióticos como tetraciclina, sulfasalazina, ampicilina e penicilina. Os sintomas melhoram rapidamente, mas a recuperação completa dos tecidos pode levar mais de 2 anos. A doença pode recorrer.
Linfangiectasia intestinal
A linfangiectasia intestinal (hipoproteinemia idiopática) é um problema das crianças e dos adultos jovens, em que se dilatam os vasos linfáticos da mucosa do intestino delgado.
O aumento de tamanho dos vasos linfáticos pode ser um defeito congénito. Mas na idade adulta pode ser consequência da inflamação do pâncreas (pancreatite) ou do endurecimento do saco que reveste o coração (pericardite constritiva) o que aumenta a pressão no sistema linfático.
Sintomas e diagnóstico
Uma pessoa com linfangiectasia tem uma retenção maciça de líquidos (edema) devido ao facto de o líquido dos tecidos não poder ser drenado de forma eficiente através dos vasos linfáticos dilatados e obstruídos. O edema pode afectar diferentes partes do organismo de forma irregular, dependendo de quais são os vasos linfáticos afectados. Por exemplo, o líquido pode acumular-se na cavidade abdominal ou na pleural.
Também podem surgir náuseas, vómitos, diarreia ligeira e dor abdominal e diminuir o número de linfócitos no sangue. Perdem-se proteínas porque a linfa se escapa dos vasos linfáticos para o intestino e para as fezes e, portanto, baixa o valor das proteínas no sangue. Estes baixos valores de proteínas podem provocar um maior edema dos tecidos. Os valores de colesterol no sangue podem ser anormalmente baixos devido ao facto de a sua absorção ser deficiente. Alguns doentes têm fezes com grande conteúdo de gordura.
Para auxiliar o diagnóstico desta afecção, o médico pode dar uma injecção endovenosa de albumina marcada com uma substância radioactiva. Se surgirem concentrações anormais desta substância nas fezes, significa que há uma perda excessiva de proteínas. Uma biopsia do intestino delgado evidencia que os vasos linfáticos estão dilatados.
Tratamento
A linfangiectasia intestinal trata-se corrigindo a causa da dilatação dos vasos linfáticos. Por exemplo, pode-se aliviar a pressão dos vasos linfáticos tratando a pericardite constritiva.
Alguns pacientes melhoram com uma dieta baixa em gorduras e tomando suplementos de certos triglicéridos que, depois de serem absorvidos, passam directamente para o sangue e não através dos vasos linfáticos. Se estiver afectada apenas uma pequena parte do intestino, esta pode ser extirpada cirurgicamente.
_________________________________________________________
Câncer e outros tumores do Sistema Digestivo
Uma ampla variedade de tumores pode desenvolver-se ao longo do trato digestivo (gastrointestinal), do esôfago ao reto. Alguns desses tumores são cancerosos (malignos) e outros não são cancerosos (benignos).
Esôfago
O tumor benigno mais freqüente do esôfago é leiomioma, um tumor do músculo liso. Na maioria dos casos, o prognóstico do leiomioma é excelente. O câncer de esôfago mais comum é o carcinoma, seja o carcinoma de células escamosas (também denominado carcinoma epidermide ou escamocelular), seja o adenocarcinoma. outros tipos de câncer de esôfago incluem o linfoma (câncer dos linfócitos), o leiomiossarcom a (câncer do músculo liso do esôfago) ecâncer que se disseminou (produziu metástases) de qualquer outro local do corpo.
O câncer pode ocorrer em qualquer região do esôfago. Ele pode manifestar-se com o uma estenose do esôfago, com o um nódulo ou com o uma área achatada anormal (placa). O câncer de esôfago é mais comum em indivíduos que apresentam estenose de esôfago devido à ingestão de um álcali forte (p. Ex., a lixívia, utilizada para a limpeza). O câncer de esôfago também é mais comum entre os indivíduos com acalasia (distúrbio no qual o esfíncter esof gico inferior não consegue abrir adequadamente), com obstruções do esôfago (p. Ex., membrana esofágica) ou com câncer da cabeça e do pescoço.
O tabagismo e o alcoolismo também aumentam o risco de câncer de esôfago. Na realidade, eles são os fatores de risco mais importante do carcinoma de células escamosas (epidermide ). Parece que certas alterações do revestimento do esôfago precedem o desenvolvimento do câncer em alguns indivíduos. Essas alterações ocorrem após uma irritação prolongada do esôfago devido ao refluxo ácido ou de bile.
Sintomas e Diagnóstico
Como o câncer de esôfago tende a obstruir a passagem dos alimentos , o primeiro sintoma comumente é a dificuldade de deglutição de alimentos sólidos. No decorrer de v rias semanas, o problema evolui e o individuo apresenta dificuldade para deglutir alimentos pastosos e, em seguida, líquidos. O resultado é uma perda de peso acentuada. O câncer de esôfago é diagnosticado por meio de um procedimento radiológico denominado trânsito de bário, no qual o indivíduo ingere uma solução de bário, o qual é radiopaco e, conseqüentemente, pode ser observado nas radiografias do esôfago, delineando a obstrução. A região anormal também deve ser examinada com o auxílio de um endoscópio (tubo de visualização flexível). O endoscópio permite ao médico coletar uma amostra de tecido (biópsia) e células livres (citologia deescova) para exame microscópico.
Tratamento e Prognóstico
Menos de 5% dos indivíduos com câncer de esôfago sobrevivem mais de cinco anos. Muitos morrem no primeiro ano após a manifestação dos primeiros sintomas. A quimioterapia não cura o câncer de esôfago. No entanto, quando utilizada isoladamente ou combinada à radioterapia, ela pode reduzir os sintomas e prolongar a vida. Quando ela é possível, a cirurgia para remover o tumor provê um alívio temporário dos sintomas, mas raramente ela é curativa. Outras medidas que aliviam os sintomas incluem a dilatação da área estenosada do esôfago, a passagem de uma sonda para manter o esôfago aberto, o desvio (bypass) do tumor utilizando uma alça intestina e a laser terapia para destruir o tecido canceroso que está causando a obstrução do esôfago.
Estômago
É improvável que tumores benignos do estômago causem sintomas ou problemas clínicos. Ocasionalmente, no entanto, Alguns sangram ou tornam-se cancerosos. Aproximadamente 99% dos câncer es de estômago são adenocarcinomas. Outros câncer estômago são o leiomiossarcom as (câncer esdo músculo liso) e os linfomas. O câncer de estômago é mais comum em idosos. Menos de 25% desse câncer ocorrem em indivíduos com menos de 50 anos de idade. O câncer de estômago é extremamente comum no Japão, na China, no Chile e na Islândia. Nos Estados Unidos, ele é mais comum entre os indivíduos pobres, os da raça negra e os habitantes do norte do país. Ele é a sétima causa mais comum de morte devida ao câncer nos Estados Unidos, ocorrendo em aproximadamente 8 em cada 100.000 habitantes. Por razões desconhecidas, o câncer de estômago está se tornando menos comum nos Estados Unidos.
Causas
Freqüentemente, o câncer de estômago inicia em um local onde o revestimento do estômago encontra-se inflamado. Contudo, muitos estudiosos acreditam que essa inflamação é decorrente do câncer de estômago e não a sua causa. Alguns especialistas sugerem que as úlceras gástricas podem levar ao câncer do estômago, mas é provável que a maioria dos indivíduos com úlcera e câncer de estômago apresentava um câncer não detectado antes da ocorrência da úlcera. O Helicobacter pylori, bactéria que tem um papel importante com o causa de úlceras duodenais, também pode ter um papel em Alguns cânceres de estômago.
Acredita-se que os pólipos do estômago, tumores arredondados benignos e incomuns que se projetam para o interior da cavidade gástrica, sejam precursores do câncer e, por essa razão, eles são removidos. A ocorrência de câncer é especialmente provável em determinados tipos de pólipos, em um pólipo com mais de 2 cm de diâmetro ou quando existem vários pólipos. Acredita-se que certos fatores nutricionais tenham um papel no desenvolvimento do câncer de estômago. Esses fatores incluem a grande ingestão de sal, a grande ingestão de carboidratos, a grande ingestão de conservantes (nitratos)e a baixa ingestão de vegetais folhosos verdes e frutas. No entanto, não foi provado que qualquer um desses fatores cause câncer .
Sintomas
Nos estágios iniciais do câncer de estômago, os sintomas são vagos e passam facilmente desapercebidos. Quando os sintomas tornam-se evidentes, eles podem auxiliar na localização do câncer de estômago. Por exemplo, a sensação de plenitude ou de desconforto após uma refeição pode indicar um câncer na porção inferiordo estômago. A perda de peso ou a fraque za normalmente é decorrente de uma dificuldade para se alimentar ou de uma incapacidade para absorver determinadas vitaminas e minerais. A anemia pode ser resultante de um sangramento muito gradual que não causa outros sintomas.
É incomum o indivíduo apresentar hematêmese (vômito de sangue) abundante ou melena (fezes pretas, semelhantes ao alcatrão). No caso de um câncer de estômago avançado , o medico pode palpar uma massa através da parede abdominal. Mesmo nos estágios iniciais, um peque no tumor gástrico pode disseminar (produzir metástases) para locais distantes. A disseminação do tumor pode causar aumento do volumedo fígado , icterícia, ascite (acúmulo de líquido na cavidade abdominal) e nódulos cutâneos cancerosos. A disseminação do câncer também pode causar enfraque cimento ósseo, acarretando fraturas ósseas.
Diagnóstico
Os sintomas do câncer de estômago podem ser confundidos com os sintomas de uma úlcera péptica. O médico suspeita de um câncer de estômago quando os sintomas não desaparecem após um tratamento anti-ulceroso ou quando os sintomas incluem a perda de peso. Freqüentemente, são realizados estudos radiográficos contrastados com bário para sedetectar alterações da superfície do estômago. No entanto, eles raramente revelam cânceres de estômago iniciais e pequenos. A endoscopia (exame realizado com o auxílio de um tubo de visualização flexível) é o melhor procedimento diagnóstico, pois ela permite a visualização direta do estômago, a pesquisa do Helicobacter pylori, bactéria que pode ter um papel importante no câncer do estômago, e a obtenção de amostras de tecido para exame microscópico.
Tratamento e Prognóstico
Os pólipos gástricos benignos são removidos atravé s da endoscopia. Normalmente, quando o carcinoma está limitado ao estômago, é realizada uma cirurgia em uma tentativa de curá-lo. Durante o procedimento, todo o estômago ou a maior parte do mesmo e os linfonodos adjacentes são removidos. O prognóstico é bom quando o câncer não penetrou muito profundamente na parede do estômago. Nos Estados Unidos, os resultados da cirurgia são quase sempre insatisfatórios, pois a maioria dos indivíduos apresenta um câncer disseminado no momento em que o diagnóstico é realizado .
No Japão, onde os câncer es são detectados mais precocemente devido à investigação em massa com o uso da endoscopia, os resultados da cirurgia são melhores. Quando o carcinoma já disseminou além do estômago, o tratamento visa aliviar os sintomas e prolongar a vida. A quimioterapia e a radioterapia podem aliviar os sintomas. Alguma s vezes, a cirurgia é utilizada para aliviar os sintomas. Por exemplo, quando ocorre uma obstrução à passagem de alimentos na extremidade distal do estômago, uma operação de derivação (bypass) pode aliviar os sintomas. é realizada uma anastomose (conexão) entre o estômago e o intestino delgado que permite a passagem do alimento. Essa anastomose reduz os sintomas da obstrução (dor e vômito) pelo menos temporariamente. Os resultados da quimioterapia e da radioterapia são melhores para os linfomas gástricos que para os carcinomas. A maior sobrevida e inclusive a cura são possíveis.
Intestino delgado
Quase todos os tumores do intestino delgado são benignos. Os tumores cancerosos, menos comuns, incluem os carcinomas, os linfomas e os tumores carcinóides.
Tumores benignos
Os tumores benignos do intestino delgado são proliferações anormais de células gordurosas (lipomas), células nervosas (neurofibromas), células do tecido conjuntivo (fibromas) e células musculares (leiomiomas). A maioria dos tumores benignos são as sintomáticos. No entanto, os maiores podem acarretar perda de sangue nas fezes, uma obstrução intestinal parcial ou total ou o estrangulamento intestinal, quando uma parte do intestino invagina no interior de outra parte (uma condição denominada intussuscepção). Quando os sintomas parecem indicar a presença de um tumor no início ou no final do intestino delgado , o médico pode utilizar um endoscópio (um tubode visualização flexível) para observar o tumor e obter uma amostra de tecido para exame microscópico.
O estudo contrastado com bário pode mostrar todo o intestino delgado e pode ser utilizado para delimitar o tumor. Pode ser realizada A arteriografia (radiografia realizada após a injeção de um contraste em uma artéria) de uma artéria intestinal, especialmente quando o tumor estiver sangrando. De forma similar, pode-se injetar tecnécioradioativo na artéria e observar, com o auxílio de um radioscópio, com o ele escapa para o interior do intestino. Este procedimento ajuda a localizar o local onde o tumor está sangrando. O sangramento pode então ser corrigido cirurgicamente. Com o auxílio de um endoscópio, os tumores peque nos podem ser destruídos através da eletrocauterização, da obliteração por calor ou da fototerapia com laser. Para os tumores maiores, a cirurgia pode ser necessária.
tumores cancerosos
O carcinoma de intestino delgado é incomum. Entretanto, os indivíduos com doença de Crohnno intestino delgado apresentam uma maior probabilidade que os outros de apresentá-lo. O linfoma, um câncer do sistema linfático, pode desenvolver-se na porção mé dia do intestino delgado (jejuno) ou na sua porção inferior (íleo). O linfoma pode acarretar enrijecimento ou alongamento de um segmento do intestino e é mais comum em indivíduos com doença celíaca. O intestino delgado, especialmente o íleo, é o segundo local mais comum (após o apêndice) de ocorrência de tumores carcinóides. Os tumores podem causar obstrução e sangramento do intestino, os quais, conseqüentemente, podem produzir sintomas com o a presença de sangue nas fezes, dor abdominal tipo cólica, distensão abdominal e vômito. Os tumores carcinóides podem sercretar hormônios que causam diarréia e rubor cutâneo. O diagnóstico de câncer de intestino delgado é estabelecido através de estudos radiográficos contrastados com bário, na endoscopia ou nalaparotomia exploradora. O melhor tratamento é a remoção cirúrgica do tumor.
Intestino grosso e reto
Os pólipos do intestino grosso e do reto são tumores que comumente são benignos. No entanto, com o Alguns deles são pré-cancerosos, os médicos geralmente recomendam a remoção de todos do intestino grosso e do reto. O câncer de intestino grosso e de reto são comuns nos países ocidentais.
Poliposo
O pólipo é um crescimento do tecido da parede intestinal, geralmente não canceroso, que invade a luz do intestino. Os pólipos podem crescer com ou sem pedículos e variam consideravelmente de tamanho. Mais comumente, os pólipos desenvolvem-se no reto e na porção mais baixa do intestino grosso. Eles são menos com uns nas regiões mais altas do intestino grosso. Aproximadamente 25% dos indivíduos com câncer de intestino grosso também apresentam pólipos em outras áreas do intestino grosso. Fortes evidências sugerem que os pólipos adenomatosos podem tornar-se cancerosos se permanecerem no intestino grosso. Quanto maior o pólipo, maior o risco dele ser canceroso.
Sintomas e Diagnóstico
A maioria dos pólipos é assintomática, mas o sintoma mais comum é o sangramento retal. Um pólipo grande pode causar cólicas, dor abdominal ou obstrução intestinal. Raramente, um pólipo comum pedículo longo pode exteriorizar-se através do ânus. Os pólipos grandes com projeções digitiformes (adenomas vilosos) podem excretar água e sais, causando uma diarré ia aquosa intensa, a qual pode acarretar uma redução da concentração de potássio no sangue (hipocalemia). Este tipo de pólipo apresenta maior probabilidade de ser canceroso ou de se tornar canceroso.
O médico é capaz de palpar pólipos localizados no reto comum dedo enluvado . No entanto, eles comumente são descobertos durante a realização de uma sigmoidoscopia de rotina (examedo reto e da porção baixa do intestino grosso com o auxílio de um tubo de visualização flexível). Quando a sigmoidoscopia revela a existência de um pólipo, é realizada uma colonoscopia (exame de todo o intestino grosso com o auxílio de um tubo de visualização flexível). Este exame mais com pleto e confiável é feito porque , freqüentemente, o indivíduo apresenta mais de um pólipo e porque um ou mais pólipos podem ser cancerosos. A colonoscopia permite ao médico a realização de biópsias (coleta de uma amostra de tecido para exame microscópico) de qualquer região que pareça cancerosa.
Sarcom a de Kaposi
Uma forma agressiva do sarcom a de Kaposi ocorre principalmente em determinadas regiões da África, em receptores de transplantes e em indivíduos com AIDS. O sarcoma de Kaposi pode surgir em qualquer região do intestino, mas, usualmente, ele começa no estômago, no intestino delgado ou na extremidade distal do intestino grosso. Embora usualmente seja assintomático, o indivíduo pode apresentar proteínas e sangue nas fezes e diarréia. uma parte do intestino pode invaginar numa parte adjacente (condição denominada intussuscepção), o que pode causar obstrução intestinal e interrupção da circulação sanguínea na área, o que caracteriza uma emergência médica. O sarcoma de Kaposi também pode manifestar-se com o manchas vermelho-violáceasna pele. O médico suspeita de sarcom a de Kaposi quando os sintomas ocorrem num indivíduo que se enquadra num dos grupos de alto risco. para confirmar o sarcom a de Kaposi no intestino, é necessária a realização de uma laparotomia exploradora. O tratamento consiste na remoção cirúrgica do sarcoma. No caso de uma intussuscepção, a cirurgia de emergência é necessária.
Tratamento
Inicialmente, é realizada a evacuação do intestino com a administração de laxantes e enemas. A seguir, os pólipos são removidos durante a colonoscopia com o auxílio de um instrumento cortante ou de uma alça metálica eletrificada. Quando o pólipo não possui pedículo ou não pode ser removido durante a colonoscopia, a cirurgia abdomina pode ser necessária. O patologista examina os pólipos removidos. Se um pólipo for canceroso, o tratamento dependerá de determinados fatores. Por exemplo, o risco do câncer disseminar é maior quando ele já invadiu o pedículo do pólipo ou encontra-se próximo do ponto de secção. O risco também pode ser considerado alto baseando-se na avaliação do patologistano que diz respeito ao aspecto microscópicodo pólipo. Quando o risco é baixo, não há necessidade de qualquer tratamento adicional. Quando o risco é alto, o segmento afetado do intestino delgado é removido cirurgicamente e é realizada A a nastomose das extremidades seccionadas. Quando um indivíduo tem um pólipo removido , todo o intestino grosso é examinado através de uma colonoscopia um ano após e, posteriormente, em intervalos definidos pelo médico. Quando a colonoscopia é impossível devido a uma estenose do intestino grosso, pode ser utilizado um enema baritado . Qualquer pólipo novo será removido.
Polipose familiar
A polipose familiar é um distúrbio hereditáriona qual ocorre a formação de 100 ou mais pólipos adenomatosos pré-cancerosos que revestem o intestino grosso e o reto. Os pólipos desenvolvem-se durante a infância ou a adolescência. Quase todos os indivíduos não tratados desenvolvem o câncer de intestino grosso (câncer de cólon) antes dos 40 anos de idade. A remoção total do intestino grosso e do reto elimina o risco de câncer . Entretanto, quando o intestino grosso é removido e o reto é anastomosado ao intestino delgado , os pólipos retais alguma svezes desaparecem . Por essa razão, muitos estudiosos preferem este procedimento. A parte remanescente do reto é examinada atravé s da sigmoidoscopia (exame comum tubo de visualização flexível) a cada 3 ou 6 meses e, dessa forma, os pólipos novos podem ser removidos.
Quando novos pólipos surgem muito rapidamente, o reto deve ser removido e o intestino delgado deve esvaziar através de uma abertura criada na parede abdominal. A conexão criada cirurgicamente entre o intestino delgado e a parede abdominal é denominada ileostomia. A síndrome de Gardner é um tipo de polipose hereditária no qual vários tipos de tumores benignos ocorrem tanto em outros locais do corpo quanto no intestino. com o outros tipos de polipose familiar, a síndrome de Gardner apresenta um risco elevado de câncer de cólon. A síndrome de Peutz-Jeghers é um distúrbio hereditáriono qual ocorre a formação de muitos tumores peque nos denominados pólipos juvenisno estômago, no intestino delgado e no intestino grosso. Os indivíduos nascem com esses pólipos ou eles podem desenvolver-se no início da infância. Os indivíduos com essa síndrome apresentam pele e membranas mucosas castanhas, especialmente dos lábios e gengivas. Os pólipos não aumentam o riscode câncer do trato intestinal. Entretanto, os indivíduos com síndrome de Peutz-Jeghers apresentam um maior risco de câncer de pâncreas, de mama, de pulmão, de ovário e de útero.
Nos países ocidentais, o câncer de intestino grosso e de reto (câncer colorretal) é o segundo tipo mais comum de câncer e a segunda causa principal de morte por câncer . A incidência de câncer colorretal começa a aumentar em torno dos 40 anos de idade e atinge o máximo entre os 60 e os 75 anos. O câncer de intestino grosso (câncer de cólon) é mais comum em mulheres; o câncer retal é mais comum em homens. Aproximadamente 5% dos indivíduos com câncer de cólon ou de reto apresentam mais de um câncer colorretal concomitante. Os indivíduos com história familiar de câncer de cólon apresentam um maior risco de apresentar um câncer . uma história familiar de polipose ou de uma doença similar aumenta orisco de câncer de cólon. Os indivíduos com colite ulcerativa ou doença de Crohn apresentam um maior risco de desenvolver câncer .
O risco está relacionado à idade do indivíduo no momento do desenvolvimento da doença e o período de tempo que ele a apresenta. A dieta tem um certo papel no risco de câncer de cólon, mas desconhece-se exatamente com o ela afeta o risco. Em todo o mundo , os indivíduos com risco elevado tendem a viverem cidades e a consumir uma dieta típica dos ocidentais de bom nível sócio-econômico, aqual é pobre em fibras e rica em proteínas animais, gorduras e carboidratos refinados (p. Ex., – açúcar). O risco parece diminuir com uma dietarica em cálcio, vitamina D e vegetais (p. Ex., couve-de-bruxelas, repolho e brócolis).
O uso em dias alternados de um comprimido de aspirina parece reduzir o risco do câncer de cólon, mas esta medida não pode ser recomendada até que haja mais informações disponíveis. Normalmente, o câncer de cóloninicia com o um aumento de volume tipo botão sobre a superfície do revestimento intestinal ou sobre um pólipo. À medida que o câncer cresce, ele começa a invadir a parede intestinal. Os linfonodos vizinhos também podem ser invadidos. com o o sangue da parede intestinal é transportado ao fígado , o câncer de cólon normalmente dissemina (produz metástases) para o fígado logo apóster disseminado para os linfonodos vizinhos.
Sintomas e Diagnóstico
O câncer de cólon cresce lentamente e leva muito tempo para tornar-se suficientemente grande a ponto de causar sintomas. Os sintomas dependem do tipo, da localização e da extensãodo câncer . O cólon ascendente possuium grande diâmetro e uma parede delgada. Com o o seu conteúdo é líquido , ele somente sofre obstrução na fase avançada do câncer . Um tumor de cólon ascendente pode crescer tanto que o médico pode palpá-lo através da parede abdominal. No entanto, a fadiga e a fraqueza devidas à anemia intensa podem ser os únicos sintomas apresentados pelo indivíduo. O cólon descendente possui um diâmetro menor e uma parede mais espessa e as fezes são semi-sólidas.
O câncer tende a envolver essa parte do cólon, causando uma alternância entre a constipaçãoe evacuações freqüentes. com o o cólondescendente é mais estreito e a sua parede é mais espessa, o câncer pode acarretar uma obstrução mais precoce. O indivíduo pode buscar tratamento médico por causa de uma dor abdominal tipo cólica ou por uma dor abdominal intensa e constipação. As fezes podem apresentar estrias de sangue ou podem estar misturadas com sangue. No entanto, o sangue freqüentemente não pode ser observado e é necessária a realização de um exame laboratorial para detectá-lo.
A maioria dos cânceres sangra e, normalmente, lentamente. No câncer de reto, o sintoma inicial mais comum é o sangramento durante a evacuação. Sempre que o reto sangra, mesmo que o indivíduo saiba que possui hemorróidas ou uma doença diverticular, o médico deve – aventar a possibilidade de um câncer . No câncer de reto, o indivíduo pode apresentar evacuações dolorosas e uma sensação de esvaziamento incompleto do reto. Permanecer na posição sentada pode ser doloroso. No entanto, o indivíduo normalmente não sente dor originadado próprio tumor, exceto quando ele dissemina para os tecidos em torno do reto. Como ocorre também com outros cânceres, os exames diagnósticos preventivos de rotina auxiliam na detecção precoce do câncer de reto.
De uma forma simples e barata, pode ser realizada a pesquisa de quantidades microscópicas de sangue nas fezes. para ajudar a garantir a precisão dos resultados dos exames, o indivíduo deve consumir uma dieta rica em fibras e sem carne vermelha durante três dias antes de coletar uma amostra defezes e enviá-la ao laboratório. Se esse exame diagnóstico indicar uma possibilidade de câncer , devem ser realizados outros exames mais específicos. Antes da endoscopia, o intestino é esvaziado , freqüentemente com a administração de laxantes fortes ou de vários enemas. Aproximadamente 65% dos câncer es colorretais podem ser detectados comum sigmoidoscópio flexível de fibraóptica.
Quando um pólipo que pode ser canceroso é observado , o médico utiliza um colonoscópio, o qual possui um maior alcance, para examinar todo o intestino grosso. Alguns tumores que parecem cancerosos são removidos com o auxílio de instrumentos cirúrgicos introduzidos através do colonoscópio, enquanto outros devem ser removidos durante uma cirurgia tradicional. Os exames de sangue podem ser úteis no estabelecimento do diagnóstico. Os níveis do – antígeno carcinoembrionário no sangue estão altos em 70% dos indivíduos com câncer colorretal. Quando os níveis do antígenocarcino embrionário estiverem altos antes da cirurgia de remoção do câncer , eles podem diminuir após a cirurgia. Quando isto ocorrer, eles podem ser dosados nos check-ups subseqüentes. Uma elevação no nível sugere a recorrência do câncer. Dois outros antígenos, o CA 19-9 e o CA125, são similares ao antígeno carcinoembrionário e também podem ser dosados.
Disseminação do câncer e Taxas de Sobrevida
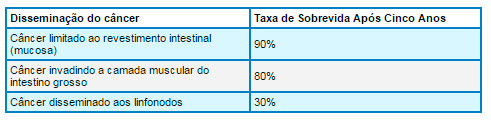
Tratamento e Prognóstico
O principal tratamento para o câncer colorretal é a remoção cirúrgica de um grande segmento do intestino afetado e dos linfonodos associados. Aproximadamente 70% dos indivíduos com câncer colorretal são bons candidatos à cirurgia. Nos 30% restantes que não podem suportar uma cirurgia devido ao mau estado de saúde, Alguns tumores podem ser removidos pela eletrocoagulação. Esse procedimento alivia os sintomas e prolonga a vida, mas a cura é improvável. Na maioria dos casos de câncer de cólon, o segmentodo intestino afetado pelo câncer é removido cirurgicamente e as extremidades remanescentes são anastomosadas. para o câncer de reto, otipo de cirurgia depende de quão distante do ânuso câncer está localizado e de quão profundamente ele invadiu a parede retal.
A remoção completa do reto e do ânus exige uma colostomia permanente (uma abertura criada cirurgicamente entre o intestino grosso e a parede abdominal). comuma colostomia, o conteúdo do intestino grosso drena através da parede abdominal para o interior de uma bolsa, a qual é denominada bolsa de colostomia. Quando possível, somente uma parte do reto é removida, deixando um coto retal e o ânus intacto. Aseguir, o coto retal é anastomosado à extremidade do intestino grosso. A radioterapia, após a remoção cirúrgica do câncer retal visível pode ajudar acontrolar o crescimento de qualquer tumor residual, pode retardar a recorrência e pode aumentar as chances de sobrevida. para os indivíduos que apresentam um câncer de reto e metástase em um a quatro linfonodos, o mais indicado é uma combinação de radioterapia e quimioterapia.
Quando existem mais de quatro linfonodos cancerosos, este tratamento é menos eficaz. Quando o câncer colorretal já disseminou e não pode ser curado somente com a cirurgia, a quimioterapia com fluorouracil e levamisol após acirurgia pode prolongar a sobrevida. No entanto, a cura permanece sendo rara. Quando o câncer colorretal disseminou de tal modo que é impossível a remoção total do tumor, a cirurgia para aliviar a obstrução intestinal pode reduzir os sintomas. No entanto, o tempo de sobrevida é comumente de apenas cerca de 7 meses. Quando o câncer produziu metástases ao fígado , as drogas quimioterápicas podem ser injetadas diretamente na artéria que irriga o fígado .
Uma pequena bomba inserida cirurgicamente sob a pele ou uma bomba externa fixada a um cinto permite que o indivíduo mova-se durante o tratamento. Apesar de caro, este tipo de tratamento pode prover maiores benefícios do que a quimioterapia tradicional. No entanto, são necessárias maiores pesquisas a respeito. Quando o câncer dissemina-se além do fígado , este tipo de tratamento não oferece vantagens. Após a remoção total do câncer colorretal através da cirurgia, a maioria dos estudiosos recomenda a realização de 2 a 5 colonoscopias anuais para examinar o intestino remanescente. Se esses exames não detectarem qualquer câncer , o paciente deverá realizar exames de acompanhamento a cada 2 ou 3 anos.